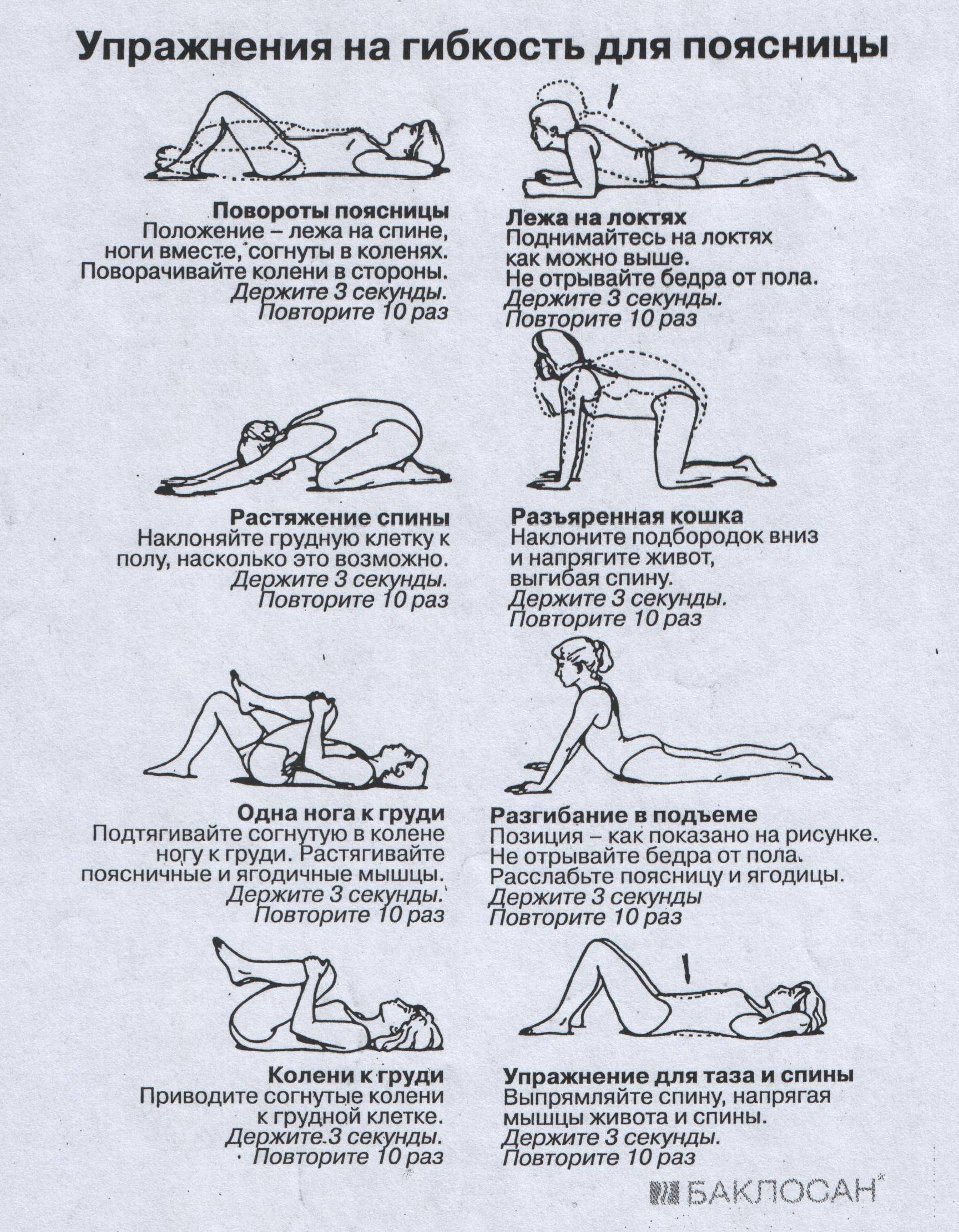
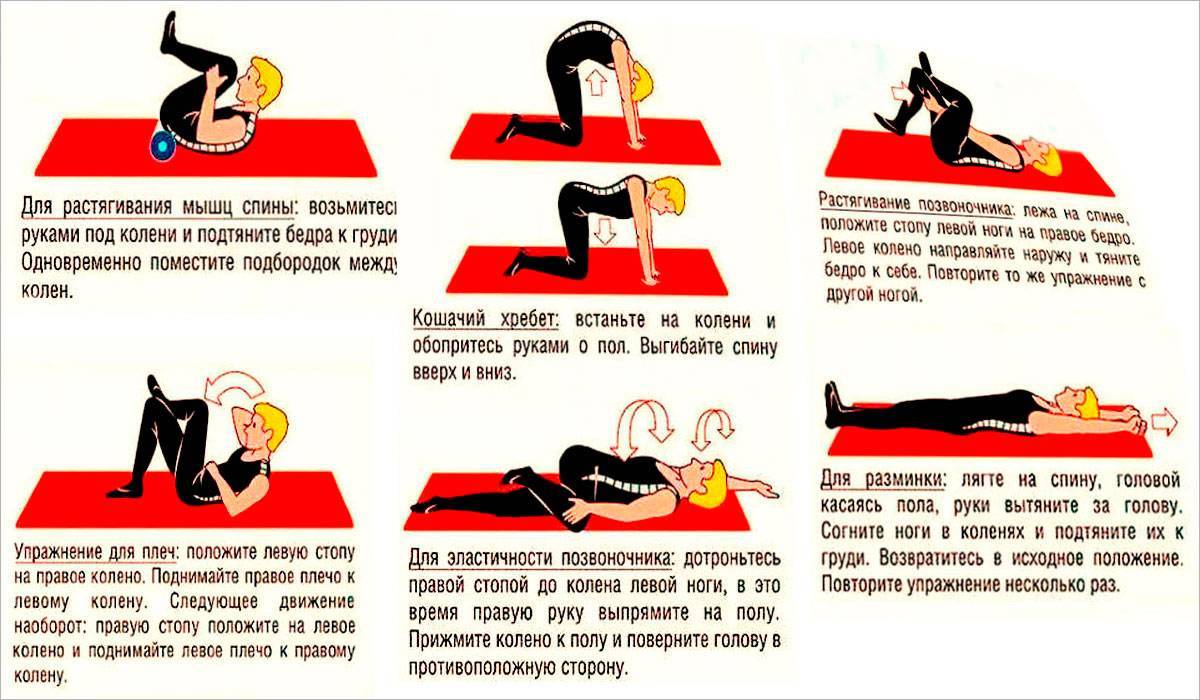
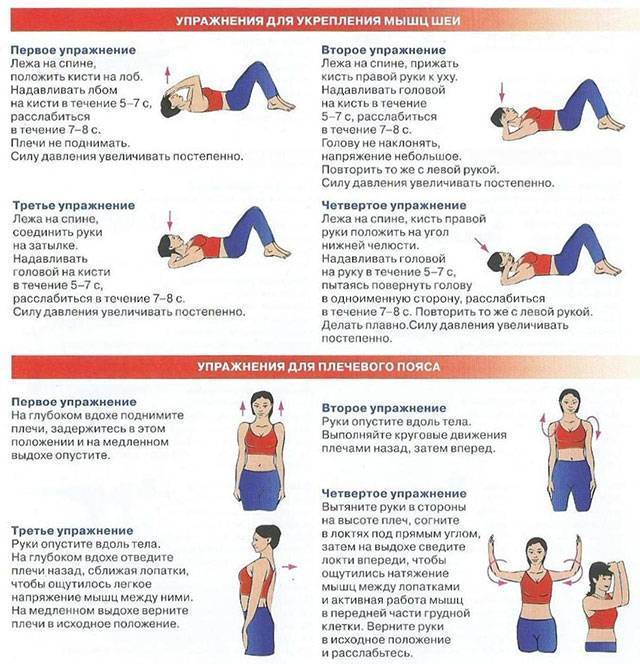
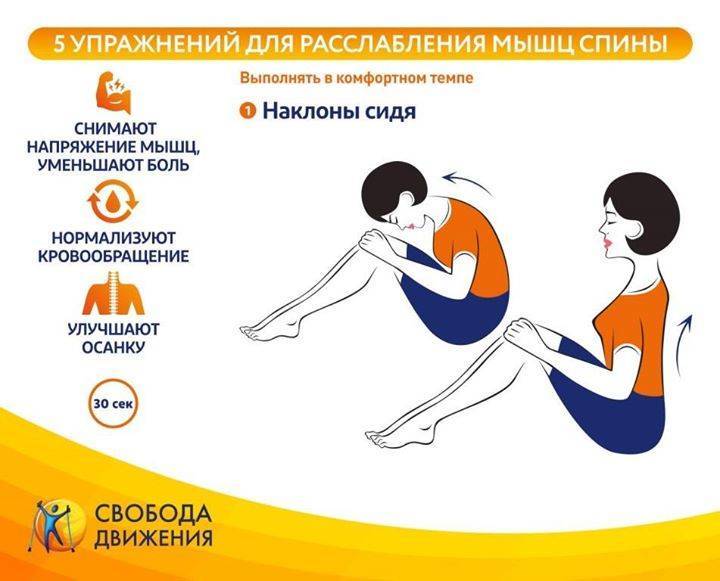
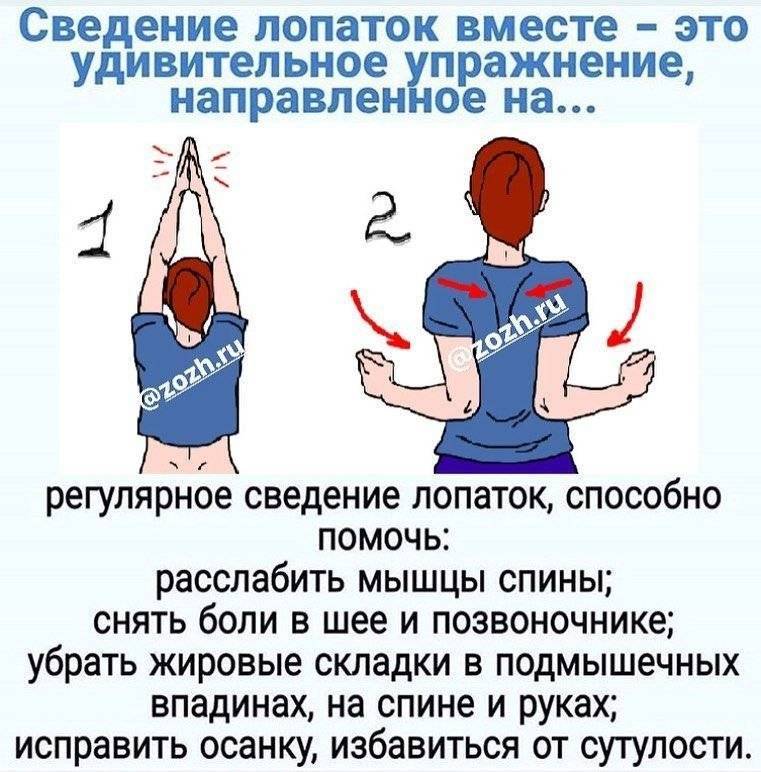
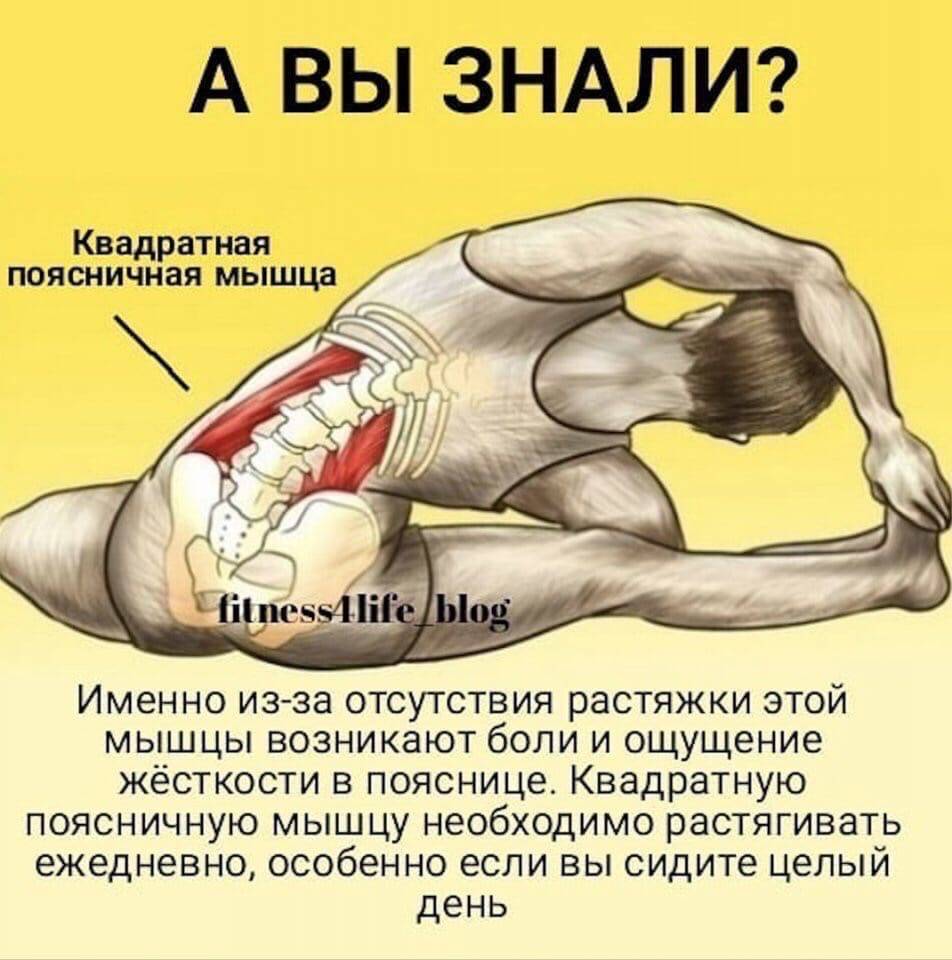
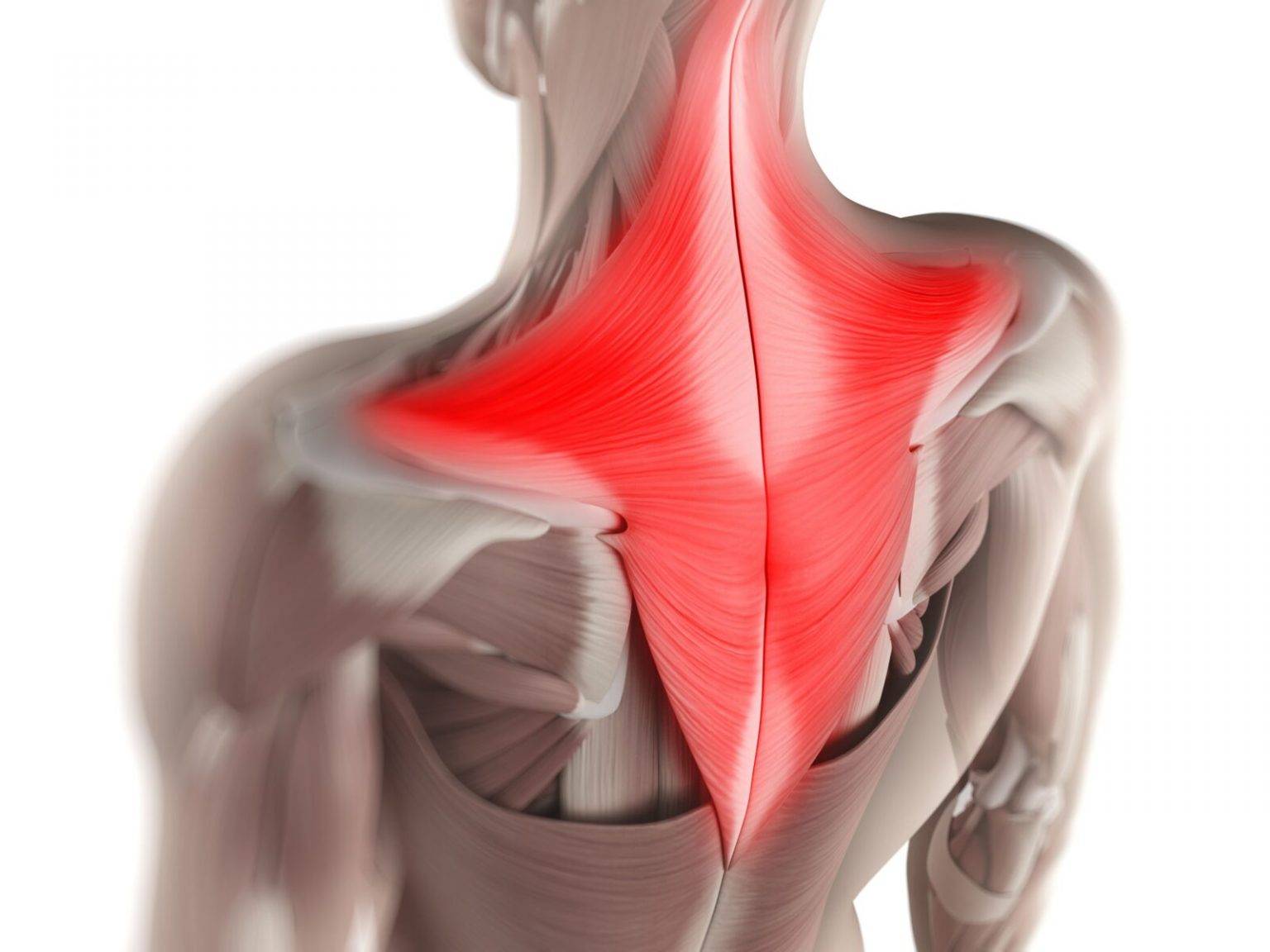
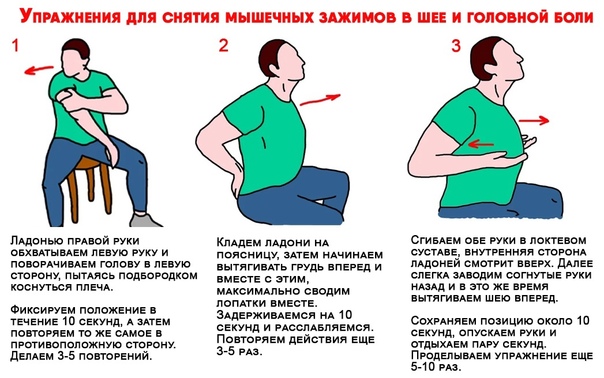
Лечение спазмов спины
Лечение спазмов спины может варьироваться в зависимости от тяжести и причины спазма спины, и при сильных спазмах спины или спазмах спины, которые не улучшаются в течение недели покоя, следует обязательно проконсультироваться с медицинским работником.
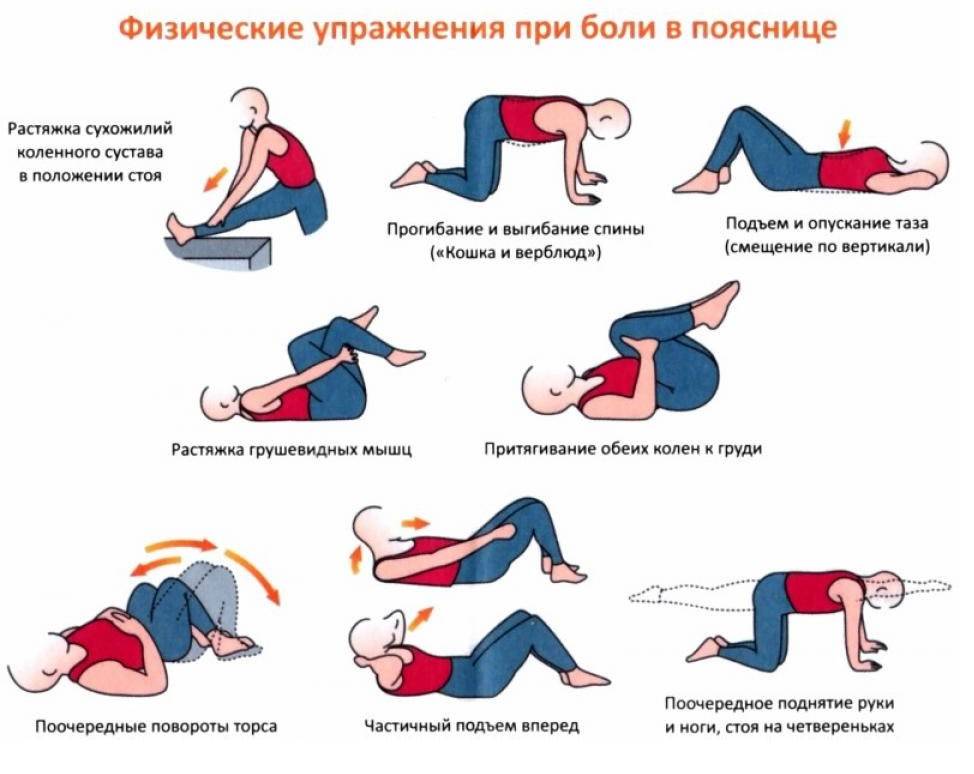
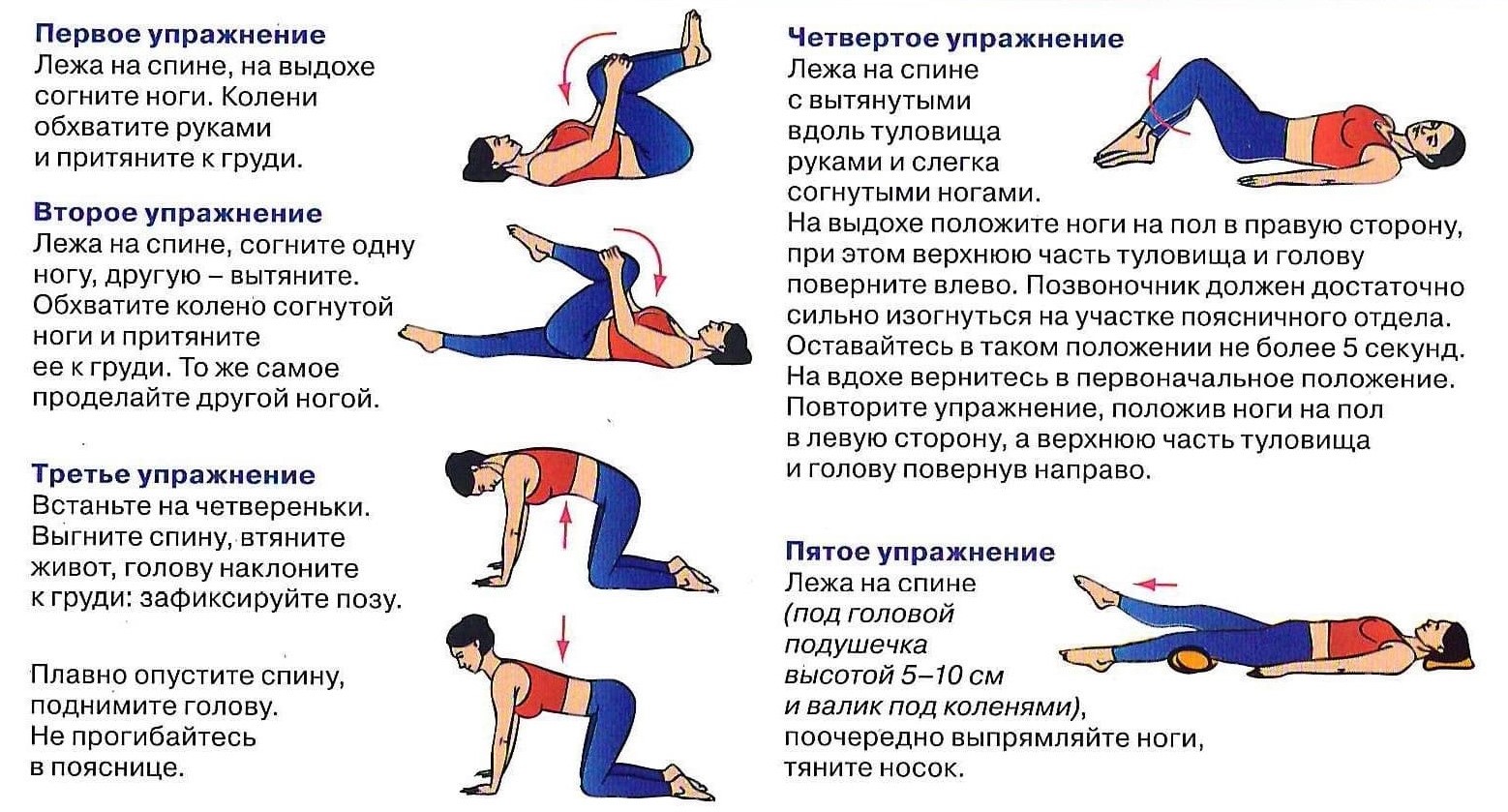
При спазмах и болях в спине необходимо отдыхать и избегать поднятия тяжестей, чтобы предотвратить дальнейшее напряжение или травмы мышц спины и помочь заживлению уже имеющихся повреждений. Некоторые меры по уходу за собой и домашние процедуры, которые помогают снять спазмы в спине, включают применение мягкого тепла, например, грелки. Мягкое тепло помогает расслабить мышцы и увеличить приток крови к мышцам и мягким тканям, что способствует заживлению.
Лед или холодный пакет, приложенный к больному месту, также может помочь при спазмах спины и уменьшить воспаление мышц спины. Легкий массаж спины также может помочь в лечении спазмов спины и болей в пояснице. Массаж можно делать дома или у зарегистрированного массажиста. Некоторые мягкие растяжки, например, поза ребенка, уменьшают или снимают мышечные спазмы.
Физиотерапия и реабилитационное лечение могут потребоваться людям, испытывающим длительные или хронические спазмы спины. Еще одним долгосрочным методом лечения спазмов спины является йога, которая направлена на мягкое растяжение и укрепление мышц спины и позвоночника. Мануальная терапия и спинальные манипуляции – другие долгосрочные методы лечения для уменьшения хронической боли в спине и спазмов. Другие методы лечения включают иглоукалывание, тай-чи, осознанность и снижение стресса.
Медицинский работник может предложить или назначить некоторые виды медикаментозного лечения спазмов спины, главным образом, если они вызывают сильную боль. К ним относятся противовоспалительные препараты, миорелаксанты и нестероидные противовоспалительные препараты. Некоторые медицинские работники могут также рекомендовать инъекции противовоспалительных препаратов, таких как кортизон. Все преимущества и риски, связанные с приемом лекарств, следует обсудить с медицинским работником.
Распространенные мышечно-тонические синдромы:
Ниже приведены 10 наиболее часто возникающих мышечно-тонических синдромов и их краткие характеристики.
1. Синдром подвздошно-поясничной мышцы
Возникает в нескольких случаях. В частности, когда заболеванию подвержены органы малого таза. Если подвержена болезни брюшная полость. Источником проблемы может стать и грудопоясничный сегмент, когда в нем образовываются мышечные блоки. Наблюдается и в пояснице при дегенеративных изменениях.
2. Синдром нижней косой мышцы головы
Боль ощущается в затылочной области, чаще с той стороны, где расположена подверженная спазму мышца. При попытке повернуть голову у пациента обычно сильнее ощущается боль. Не исключен вариант, когда затылочный нерв подвергается ирритации.
3. Синдром мышцы, натягивающей широкую фасцию бедра
Поясничный отдел подвержен дегенеративным изменениям. Также проблема может быть непосредственно связанной с крестцово-подвздошными сочленениями, точнее, происходящими в них изменениями. Часто заболевание имеет рефлекторный характер, и негативно воздействует на тазобедренный сустав.
4. Проявление синдрома в зоне лестничной мышцы
Появляется при чрезмерном тонусе указанной мышцы. Создаются условия, при которых способен развиться туннельный мышечно-тонический синдром. Движения (в частности, повороты) головы провоцируют усиление болезненных ощущений. Наблюдается обычно только с одной стороны.
5. Лопаточно-реберный синдром
Болевым ощущениям подвержен верхний угол лопатки. Заметно уменьшается объем движений. Слышны специфические звуки, напоминающие хруст, когда происходят движения лопатки. Главная причина — в воспалительных процессах, развивающихся в мышцах лопатки, появляется отек тканей. Мышечно-тоничекий синдром является последствием дегенеративных изменений, воздействующих на позвоночник (точнее, его шейный отдел).
6. Синдром передней стенки грудной клетки
Возникающая боль может ошибочно восприниматься как признак стенокардии. Однако, между обоими случаями есть существенное отличие. При этом мышечно-тоническом синдроме не происходят изменения на ЭКГ. При движении снижается болевой синдром.
Диагностирование сложное. Точно установить причину можно в случае, когда исключаются проблемы с сердцем.
7. Спазмы (крампи) разгибателей спины
Возникновение спазмов происходит в части определенной мышцы. Часто при таком мышечно-тоническом синдроме страдает спина. Если быть совершенно точными, то центральная ее часть. Боль человек ощущает обычно в течение непродолжительного времени. Мышечные спазмы ограничиваются продолжительностью от нескольких секунд до пары минут (максимум).
8. Синдром грушевидной мышцы
Возникает из-за компрессии, которой подвергается седалищный нерв. Причиной негативного процесса является мышца, расположенная рядом с нижнеягодичным отверстием. Очень специфический участок, если учитывать расположение там ягодичной артерии, а также седалищного нерва. Болевые ощущения можно сравнить (перепутать) с типичными признаками радикулита. Не исключено онемение ноги.
9. Спазмы и судороги икроножной мыщцы
Ограничиваются обычно несколькими секундами. Правда, в отдельных случаях могут достигать нескольких минут. Спровоцировать появления могут разные факторы. Нередко человек ощущает мышечный спазм в этой области после резкого сгибания стопы. Артериальная либо венозная недостаточность ног также является причиной возникновения крампи этого типа. Однако, распространены случаи, когда основным фактором судорожных спазмов в этой части тела являются полученные ранее травмы в области головы.
10. Синдром малой грудной мыщцы
Появляется, когда слишком сильно отвести плечо, сместив его в сторону ребер. Плечевое сплетение подвергается основательному сдавливанию. Нарушение иннервации, нормального движения крови по сосудам в конечности. Итогом становится ощущение слабости в руках. Вероятно возникновение парестезии. Не исключено онемение.
Профилактика стресса
Профилактика стресса заключается в занятии по специальным программам, которые помогают донести до пациента специфику стрессовых реакций, разъяснить механизм возникновения стресса и его влияния на организм. В основе программ – психотерапевтический тренинг, призванный выявить «уязвимые места» в психике, которые дают сбой при возникновении стрессовых ситуаций, поиск причин поломки защитных механизмов психики или формирования патологических защитных механизмов, их проработка.
Профилактика стресса также заключается в периодической связи с лечащим специалистом для предотвращения срывов или развития более серьезного соматического или психологического расстройства. Детальное описание состояния, а также информация о трудностях, с которыми сталкивается пациент, помогает врачу дать правильные рекомендации по преодолению стрессовых ситуаций и лекарственной терапии при необходимости.
Обучение навыкам борьбы со стрессом имеет огромное значение для психического здоровья. Вовремя непроработанная стрессовая ситуация может привести к более серьезным последствиям для психики – развитию психозов, тяжелого депрессивного расстройства, соматическим проявлениям, галлюцинациям или бредовому расстройству.
Чтобы не впадать в состояние хронического стресса, нужно
Стать исследователем собственного тела, научиться познавать себя
Упражнение «Утренняя перекличка».
Вы просыпаетесь утром и, не открывая глаз, говорите со своими внутренними органами. Спросите, как дела у печени? Как себя чувствует поджелудочная? Как дела у коленных суставов? Как чувствует себя мочевой пузырь?
Избегать многозадачности
Многозадачность — это миф. Мозг не способен качественно выполнить более одной задачи в единицу времени. При постоянном переключении внимания страдает наша продуктивность. Поэтому решать задачи следует последовательно: сначала одну, затем другую.
Сложные дела делайте в первые часы рабочего времени
В этот период ваша голова ещё ясная, и, закончив с задачами, требующими максимальной мобилизации ресурсов, вы с лёгкостью справитесь со всеми остальным.
Отслеживать эмоции и контролировать отвлекающие факторы
Например, для кого-то приятная музыка во время работы может быть стимулирующим фактором, а для кого-то — раздражающим.
Заботиться о теле
У вас должен быть хороший сон, регулярное питание, физические нагрузки.
- Живите в согласии со своими биоритмами. Организовывайте свою жизнь так, чтобы ложиться спать и просыпаться в соответствии с потребностями своего организма. Основную часть работы планируйте на те часы дня, когда вы наиболее энергичны и продуктивны.
- Не забывайте про восстановление. Отдыхайте сразу, как только почувствуете усталость.
- Восстанавливайтесь без гаджетов. Общение в соцсетях, просмотр новостей и сериалов — это не отдых. Вы просто загружаете мозг дополнительной информацией, мешая ему восстановиться. Вместо этого отложите телефон, выключите компьютер и отправляйтесь на прогулку, занимайтесь гимнастикой, делайте уборку, принимайте ванну или просто полежите минут 20, ничего не делая.
- Исключите любые симуляторы, в том числе энергетики. Под действием кофе, чая и других бодрящих напитков организм расходует собственные резервы энергии, поэтому силы быстро истощаются. Чтобы восстановиться, нужно поспать в тёмном, тихом месте.
Осознавать свои потребности и следить за их удовлетворением
Важно мониторить список ваших потребностей и то, как они удовлетворяются или не удовлетворяются. Может, для вас важно взаимодействие с людьми, или развитие собственного потенциала
А может, для вас важно стремление быть главным, быть свободным? Тогда вам точно не подходит работа с чётко регламентированным посещением и трудовой дисциплиной.
Если вам не удаётся самостоятельно выбраться из состояния хронического стресса, позаботьтесь о своём психическом и физическом здоровье — обратитесь к психотерапевту.
И будьте здоровы!
Ваши Василий и Екатерина Шуровы
Лечение болей в спине связанных со стрессом
Так же, как существует множество теорий о том, как стресс и другие, эмоциональные или психологические факторы могут вызвать боли в спине, существует множество подходов к лечению. Но можно выделить основной подход – комплексный.
При комплексном подходе лечение стрессовых болей в спине проводится в более расширенном плане, чем определено концепцией СНМ доктора Сарно.
При комплексном подходе врачи не всегда видят четкие характеристики личности, что важно, по мнению доктор Сарно, и не фокусируются на бессознательном гневе в качестве фокальной психологической проблемы. Комплексный подход к лечению учитывает различные факторы: физические, эмоциональные, когнитивные и факторы окружающей среды, и направлен на воздействие на все аспекты
Таким образом ,воздействие лечения проводится на следующие аспекты :
Комплексный подход к лечению учитывает различные факторы: физические, эмоциональные, когнитивные и факторы окружающей среды, и направлен на воздействие на все аспекты. Таким образом ,воздействие лечения проводится на следующие аспекты :
- Физические, включая ослабленные мышцы, раздражение нервов и т.д.
- Эмоциональные, в том числе депрессию, тревогу, гнев и т.д.
- Когнитивные, такие как негативные мысли, пессимизм, отчаяние и т.д.
- Факторы окружающей среды, такие как потеря работы, финансовые проблемы и т.д.
Комплексная программа лечения может включать в себя такие процедуры, как:
- Лечение физических факторов с помощью физиотерапии, анальгетиков и ЛФК
- Лечение физических и эмоциональных факторов с помощью использования соответствующих препаратов (антидепрессанты или миорелаксанты)
- Лечение эмоциональных и когнитивных факторов с помощью психологических методов управления болью и биологической обратной связи
- Лечение факторов окружающей среды с помощью консультаций
Такая комплексная терапия лечения болей в спине применятся уже более 25 лет и доказала свою эффективность, хотя ключевым фактором в исходе лечения является мотивация пациента пройти полностью курс лечения и реабилитации.
ПТС – это психологическое отклонение?
В то же время человек стремиться думать, чувствовать и действовать так, чтобы избежать тяжелых воспоминаний. Подобно тому, как мы приобретаем иммунитет к определенной болезни, наша психика вырабатывает особый механизм для защиты от болезненных переживаний. Когда этого не происходит и человеку не удается, по тем или иным причинам, найти способ разрядить внутреннее напряжение, его тело и психика находят способ как-то примениться к этому напряжению. В этом, в принципе, и состоит механизм посттравматического синдрома, симптомы которого в комплексе выглядят как психическое отклонение, хотя на самом деле являются всего лишь глубоко укоренившимся способом поведения, связанным с экстремальными событиями в прошлом.
Симптомы расстройства
Главный признак такого рода патологии – это боль, имеющая четкую локализацию. Со временем она не меняется, сохраняясь в одной части тела, но при тщательном, многостороннем обследовании морфологических изменений того или иного органа не определяется.
Даже если у больного выявляется патологический процесс в организме, он никак не связан с предъявляемой болью.
Боль носит интенсивный, изматывающий характер. Она настолько сильная, что порой пациенты реагируют на нее сильнее тех людей, у которых действительно выявляется подобная патология. Такие ощущения носят название идиопатическая алгия. Они возникают внезапно и могут сохраняться годами.
Когда боль приобретает стойкий, интенсивный, пугающий характер, состояние называют устойчивым соматоформным болевым расстройством. Если симптомы сохраняются свыше 6 месяцев, оно становится хроническим соматоформным болевым расстройством.
Болезненные ощущения «вмешиваются» в жизнь пациента, привнося в нее заметный разлад. Для него они настолько сильны и значимы, что порой нарушают привычное существование.
Так, женщина жаловалась врачу на то, что постоянные боли в области сердца стали настолько навязчивы, что мешают ей работать
Она постоянно испытывает тягостные, давящие, изнурительные болезненные ощущения и все свое внимание направляет на них. Из-за этого у нее даже сорвалась очень прибыльная сделка
Особенностью болезненных симптомов при данном расстройстве является:
- внезапное начало;
- нарастание интенсивности;
- постоянный и ярко выраженный характер;
- не устраняются с помощью обезболивающих или противовоспалительных препаратов.
Боль, как правило, привязана к одному органу, и терроризирует его все время. Она очень напоминает таковую при настоящем заболевании. На фоне этого у больного появляется стойкая уверенность в том, что у него имеется патология этого органа, скорее всего, тяжелая. Такое явление характеризуют термином органный невроз. Согласно тому, в каком органе появляются боли, различают:
- кардионевроз – боли в области сердца;
- синдром раздражения желудка;
- синдром возбужденного кишечника;
- синдром раздраженного мочевого пузыря;
- хроническая тазовая боль;
- фибромиалгия;
- боль в нижней части спины;
- головная боль напряжения, мигрени;
- атипичные лицевые боли.
Пациентов выводит из равновесия не место концентрации болевых ощущений, а их выраженность и сила по сравнению с ранее переносимой болью.
По статистике чаще всего пациенты предъявляют жалобы по поводу сердечно-сосудистой системы, на втором месте находится пищеварительная, а на третьем – дыхательная.
Установлено, что патология чаще диагностируется у женщин. Как правило, она захватывает возраст от 40 до 70 лет, когда снижается порог болевой чувствительности.
Лечение
Лечебные мероприятия направлены вовсе не на снижение болевого синдрома, полное избавление от нее пациента. В первую очередь необходимо устранить основную болезнь, спровоцировавшую возникновения спазмов в мышцах. Однако, не всегда так на практике. Иногда именно снятие мышечного спазма стимулирует заметное улучшение здоровья и самочувствия. Наблюдается положительная динамика болезни.
Таким образом, пациенту необходимо без промедления обращаться в медицинское учреждение. Избавление от мышечных спазмов не только улучшит самочувствие, устранит неприятные ощущения мышечно-тонического синдрома, но и позволит добиться полного выздоровления в оптимально короткие сроки. Намного сложнее ситуация, когда «запущена» болезнь.
Наиболее часто применяемые лечебные средства:
1. ЛФК (профилактика мышечных спазмов, нормализация корсета мыщц);
2. Физиотерапия (электрофорез, магнитотерапия);
3. Ортопедические средства (воротник Шанца, корсет);
3. Медицинские препараты для расслабления мышц (медикоментозная терапия — мидокалм, сирдалуд, а также мовалис, вольтарен, ибупрофен помогают снять воспаление);
4. Инъекции (местные) анестетиками (иногда вместе с кортикостероидами) останавливают патологическую импульсацию триггерных точек;
5. Мануальная терапия (массаж помогает нормализовать подвижность двигательных сегментов, тонус мышц);
6. Иглорефлексотерапия (нормализуется проводимость нервных волокон).
Симптомы
Такие процессы вероятны при определенных видах заболеваний. Они не представляют угрозы для организма, скорее наоборот, способствуют скорейшему выздоровлению (восстановлению) пациента.
Тем не менее, даже защитные мышечные спазмы могут приносить вред, а не пользу. Речь идет о ситуациях, когда слишком продолжительная защитная реакция плавно переходит в патологию. Чтобы не допустить последствий, требуется своевременное снятие мышечного спазма, пока он не спровоцировал нарушения нормального функционирования мышц, серьезные изменения в них.
Повышение мышечного тонуса часто бывает локального характера. В таких ситуациях речь идет о конкретных участках мышц. Не исключены варианты регионального и генерализованного повышения тонуса мышц. Мышечные спазмы в одинаковой степени могут возникать как в сгибателях, так и в разгибателях.
По уровню интенсивности повышенный тонус носит как умеренный, так и выраженный характер. Ощутить разницу можно методом пальпации. Гипертонус приводит мышцу в состояние, когда усиление болевого синдрома может наблюдаться при массаже и даже из-за воздействия тепла.
Важно знать существенные различия между неосложненным и осложненным вариантами гипертонуса. В первом случае болевой синдром не распространяются дальше конкретной мышцы
При осложненном повышенном тонусе более проблематичная ситуация. Есть вероятность распространения боли по соседним участкам организма.
Почему возникает ущемление нерва?
Само по себе ущемление нерва возникнуть не может. Причинами сдавливания нервных ответвлений чаще всего являются:
Межпозвоночная грыжа. Это самая частая причина. Грыжа поясничного отдела представляет выпячивание пульпозного ядра из фиброзного кольца межпозвоночного диска. Это выпячивание и может создать давление, а впоследствии и ущемление нервного окончания. Чем дольше пульпозное ядро будет находиться в таком состоянии, тем больше будет сдавлен нервный корешок, что будет приводить к сильным перманентным болям и онемению конечностей.
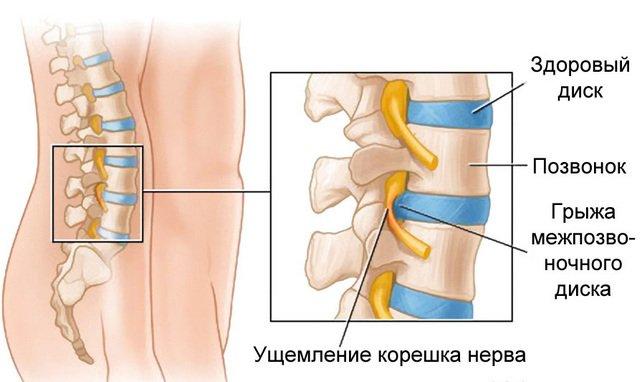
Межпозвоночная грыжа – достаточно частая причина защемленного нерва
- Протрузия диска. Вид деформации межпозвоночного диска – полное его выпячивание. В таком положении он также будет оказывать сильное давление на проходящие рядом нервные сплетения.
- Остеохондроз. От этого заболевания страдает около 80% населения всей планеты. Межпозвоночные диски покидают свои нормальные «гнезда» и незначительно смещаются вперед или назад – это происходит из-за возрастных нарушений или малоподвижного образа жизни.
- Нарушение осанки. Отсутствие контроля за своей осанкой может также привести к защемлению позвоночника.
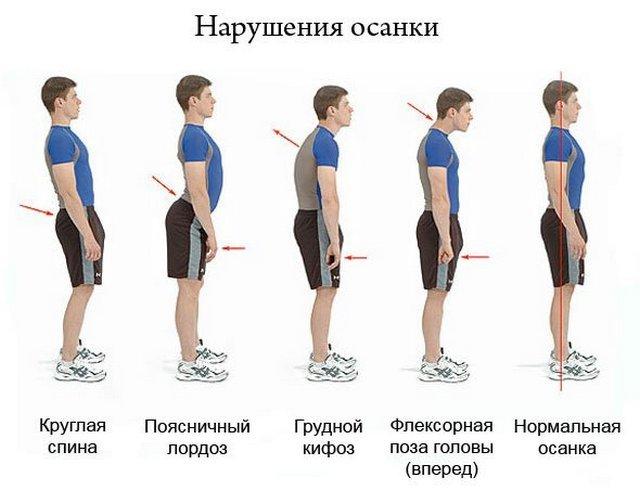
Даже нарушение осанки может повлечь за собой ущемление нервного корешка
- Излишний вес. Лишние килограммы оказывают сильное давление на позвоночник и в целом пагубно влияют на весь организм. Желательно избавляться от этого как можно быстрее.
- Чрезмерные физические нагрузки или их недостаток. Оба этих противоположных фактора могут стать причиной ущемления нерва в поясничном отделе. Следует находить баланс и умеренно, но регулярно заниматься физкультурой.
- Травмы позвоночника. Даже если болезнь была перенесена раньше, последствия ее отзываются еще долгое время. После травм нервы частично все еще могут оставаться зажатыми.
- Спазмированные мышцы. По различным причинам мышцы в поясничном отделе порой оказываются напряженными, и это создает излишний дискомфорт для человека.
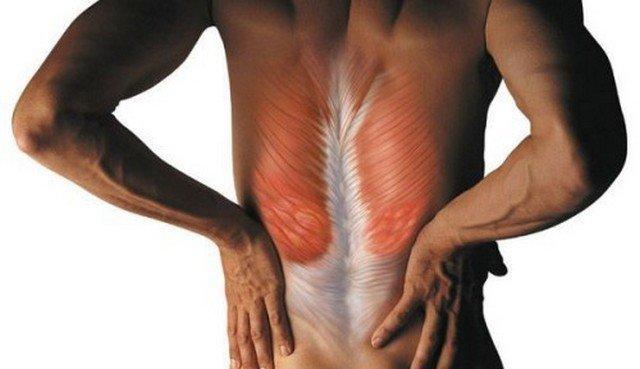
Мышечный спазм создает опасность для пролегающих рядом нервных окончаний
- Опухоли. Злокачественные и доброкачественные опухоли в любой части организма в процессе своего развития дают метастазы. Если в позвоночнике возникла опухоль, то она может надавить на нервные окончания, создавая дополнительный дискомфорт.
- Переохлаждение спины. Часто люди обращаются к врачам с симптомом «продуло спину». Иначе это заболевание называется миозитом – воспаление мышц в области позвоночника, возникающее из-за переохлаждения. Расширенные воспаленные мышцы могут давить на нервные окончания.
- Резкие неловкие движения. Человек может неправильно повернуться, не так встать или резко дернуться – и это уже может вызвать защемление.
Фактором риска для женщин является период беременности. В этот непростой период женщина испытывает сильную нагрузку на позвоночник, особенно в третьем триместре, когда вес плода достигает 3-4 кг. Вся нагрузка приходится на поясничный отдел, который хоть и крепок, но все же может подвергнуться травмам. Поэтому будущим мамам стоит с особой внимательностью относиться к здоровью спины, правильно питаясь, дополнительно принимая витамины и занимаясь специальной гимнастикой.

Нередко беременные женщины сталкиваются с болью в спине, причиной которой может стать и защемление
Бандажи для беременных
Женщины в принципе более предрасположены к заболеваниям позвоночника – генетически заложено так, что в их организме накапливается меньше кальция. Это приводит к слабости костной ткани и ее уязвимости, что становится причиной защемления.
Первичная помощь и лечение
Мерами первичной помощи служат:
- придание телу максимально щадящей позы для снятия мышечного зажима;
- адекватное ситуации обезболивание: принятие препаратов-анальгетиков, согревание сухим теплом (не грелкой);
- транспортировка больного к врачу либо вызов специалиста на дом.
В зависимости от того, какими причинами вызвана мышечная невралгия и какими симптомами сопровождается, лечение может быть как консервативно-медикаментозным, так и хирургическим (в случае наличия онкологического заболевания, с целью консолидации перелома позвоночника и по иным мотивам).
При наличии острой инфекции, обострении инфекционно-воспалительного процесса с хроническим течением проводится полный комплекс соответствующих ситуации мероприятий с применением:
- антибиотиков;
- противовоспалительных, анальгетических, противосудорожных, седативных и иной направленности средств.
Обязательной мерой терапии является применение средств для искусственного снятия мышечного зажима:
- ЛФК;
- физиолечения;
- массажа либо акупунктуры.
При упорном течении болезни показано курортное лечение в условиях сухого горячего климата.
Терапия основных локализаций мышечной невралгии предполагает лечение туннельного синдрома с применением:
- противовоспалительных средств, включая инъекции анальгетиков, НПВП, новокаиновых блокад и аналогичного;
- противоэпилептических, противосудорожных средств и миорелаксантов;
- тканевой терапии (с учётом противопоказаний);
- витаминотерапии (комплексом витаминов либо группой B и C);
- кинезио— и рефлексотерапии, ЛФК и физиотерапии.
В лечении невралгии герпетической этиологии помимо основных направлений серьёзное внимание должно быть уделено назначению комплекса противовирусных (противогерпетических) препаратов и созданию лечебно-охранительного режима с мощным обезболиванием. Мерами профилактики рецидива однажды перенесенного пароксизма служат активный образ жизни без создания жировых запасов, препятствующих работе позвоночника, отдых в объеме, адекватном проделанной умственной работе, дозированная физическая культура, а при наличии хронических расстройств опорно-двигательного аппарата и общефизической патологии – своевременное и методичное лечение у профильных врачей-специалистов
Мерами профилактики рецидива однажды перенесенного пароксизма служат активный образ жизни без создания жировых запасов, препятствующих работе позвоночника, отдых в объеме, адекватном проделанной умственной работе, дозированная физическая культура, а при наличии хронических расстройств опорно-двигательного аппарата и общефизической патологии – своевременное и методичное лечение у профильных врачей-специалистов.
Источники
- Yu J., Naoi T., Sakaguchi M. Fear generalization immediately after contextual fear memory consolidation in mice. // Biochem Biophys Res Commun – 2021 – Vol558 – NNULL – p.102-106; PMID:33906108
- Kieseppä V., Jokela M., Holm M., Suvisaari J., Gissler M., Lehti V. Post-traumatic stress disorder among immigrants living in Finland: Comorbidity and mental health service use. // Psychiatry Res – 2021 – Vol300 – NNULL – p.113940; PMID:33906030
- Uwizeye G., Thayer ZM., DeVon HA., McCreary LL., McDade TW., Mukamana D., Park C., Patil CL., Rutherford JN. Double Jeopardy: Young adult mental and physical health outcomes following conception via genocidal rape during the 1994 genocide against the Tutsi in Rwanda. // Soc Sci Med – 2021 – Vol278 – NNULL – p.113938; PMID:33905987
- Zhang F., Rao S., Cao H., Zhang X., Wang Q., Xu Y., Sun J., Wang C., Chen J., Xu X., Zhang N., Tian L., Yuan J., Wang G., Cai L., Xu M., Baranova A. Genetic evidence suggests posttraumatic stress disorder as a subtype of major depressive disorder. // J Clin Invest – 2021 – Vol – NNULL – p.; PMID:33905376
- Ogińska-Bulik N., Juczyński Z. Burnout and posttraumatic stress symptoms in police officers exposed to traumatic events: the mediating role of ruminations. // Int Arch Occup Environ Health – 2021 – Vol – NNULL – p.; PMID:33904972
- LeardMann CA., McMaster HS., Warner S., Esquivel AP., Porter B., Powell TM., Tu XM., Lee WW., Rull RP., Hoge CW., Boparai SK., Carey FR., Castañeda SF., Geronimo-Hara TRT., Jacobson IG., Kolaja CA., Matsuno RK., Millard DC., Rivera AC., Sheppard BD., Trone DW., Walstrom JL. Comparison of Posttraumatic Stress Disorder Checklist Instruments From Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition vs Fifth Edition in a Large Cohort of US Military Service Members and Veterans. // JAMA Netw Open – 2021 – Vol4 – N4 – p.e218072; PMID:33904913
- Adamczewska N., Nyman SR. Falls-efficacy as a multiple dimension construct: the role of post-traumatic symptoms. // Aging Ment Health – 2021 – Vol – NNULL – p.1-8; PMID:33904780
- Fritz EM., Kreuzer M., Altunkaya A., Singewald N., Fenzl T. Altered sleep behavior in a genetic mouse model of impaired fear extinction. // Sci Rep – 2021 – Vol11 – N1 – p.8978; PMID:33903668
- Kühn S., Butler O., Willmund G., Wesemann U., Zimmermann P., Gallinat J. The brain at war: effects of stress on brain structure in soldiers deployed to a war zone. // Transl Psychiatry – 2021 – Vol11 – N1 – p.247; PMID:33903597
- Toft H., Bramness J., Tilden T., Bolstad I., Lien L. Persistent level of mental distress in PTSD patients is not reflected in cytokine levels one year after treatment. // Acta Neuropsychiatr – 2021 – Vol – NNULL – p.1-22; PMID:33902770
Стресс не просто в голове, это реальные ощущения в теле
Стресс меняет физиологические процессы, протекающие в организме.
Это подтверждают данные электроэнцефалограмм, электрокардиограмм, фиксирующих реакцию сердца. В ответ на эмоционально значимые раздражители и стресс также меняется диаметр зрачка и кожно-гальванические реакции.
Реакция запускается в глубинах головного мозга: гипоталамусе и миндалевидном теле (миндалине). По факту именно они отвечают за состояние стресса.
Нормальная стрессовая реакция
Ночь. Вы лежите в кровати, в вашем доме все спят. Вдруг вы слышите скрип двери и приближающиеся к вашей комнате шаги. В ту же секунду вы чувствуете настороженность, напряжение.
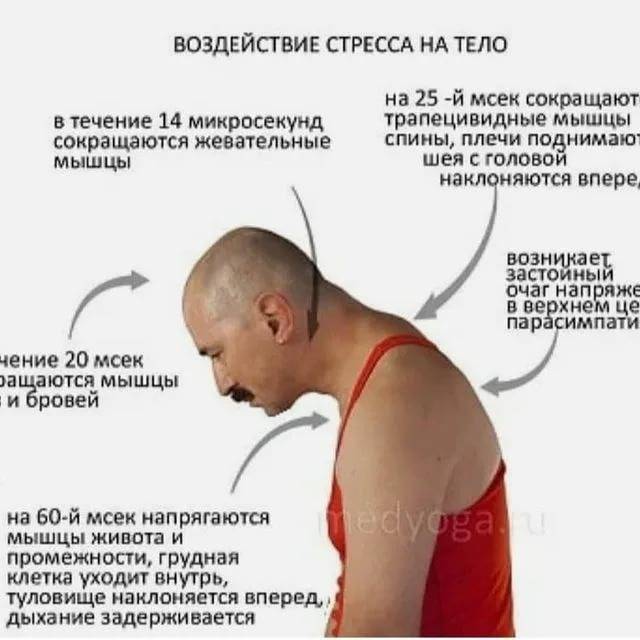
Дело в том, что ещё до того, как наше сознание проанализирует ситуацию, гипоталамус уже вырабатывает гормоны, активизирующие гипофиз и надпочечники. Адреналин и кортизол запускает иммунологическую реакцию вашего организма. Пульс учащается, волоски на теле поднимаются, мышцы напрягаются — ваше тело готовится к борьбе за выживание.
Но вот вы осознаёте, что это ваш ребёнок ходил выпить воды, а теперь возвращается в постель. Мышцы расслабляются, волоски опускаются. Гипоталамус и надпочечники успокаиваются, а следом приходите в спокойное состояние и вы.
Нормальная стрессовая реакция обычно проходит быстро и после стрессового события организм гасит реакцию, и вы успокаиваетесь.
Так вы проходите полный цикл реакции на стрессор.
Это острый стресс. В нём не ничего плохого, так как он активизирует зоны мозга, побуждающие к действию.
Существует сильная зависимость между стрессом и физическим возбуждением. Когда мы чувствуем злость, страх, беспокойство, тревогу и другие вызывающие стресс эмоции, в кровь выбрасываются гормоны стресса, в том числе кортизол и цитокины, которые влияют на работу иммунной системы.
Гормоны стресса влияют на функционирование иммунной системы и возбуждение. В этом причина того, что люди, пребывающие в хроническом стрессе, чаще болеют.
Хронический стресс
При затяжном стрессе реакция не прекращается. Стрессовый цикл замыкается на первой половине, и восстановления не происходит.
Несмотря на то, что реакция вялая, она непрерывна и стимулирует выработку новых порций возбуждающих веществ. Железы, ответственные за стресс, постоянно синтезируют гормоны стресса, что ведёт к непрекращающейся активности цитокинов и болезням.
Хронический стресс опасен, потому что здесь подключается иммунная система
При затяжной реакции нарастают проблемы, физические и умственные нагрузки, в результате стресс распознаётся гипоталамусом, который активирует симпатическую нервную систему: выделяется норадреналин, кортизол — явный показатель хронического стресса, растёт артериальное давление, учащается пульс, перестраиваются стенки сосудов и хуже работает иммунная система.
Замкнутый круг
Длительные переживания со знаком минус – это отнюдь не нечто эфемерное, что отражается только на душевном состоянии, но и вполне реальная физическая угроза. А главной мишенью хронического стресса являются мышцы. Если в здоровом состоянии они напрягаются только для совершения физических усилий, то у человека, погрязшего в негативных эмоциях, они остаются перенапряжёнными и жёсткими столько, сколько продолжается стресс. Если его воздействие долговременно, то со временем мышцы теряют эластичность и даже в спокойном состоянии остаются жёсткими, сжатыми. При этом они сдавливают нервы и сосуды, отчего ухудшаются кровообращение и питание тканей. И возникает хроническая, так называемая стрессовая боль в спине.
Находясь в длительном стрессе, человек часто перестаёт контролировать своё мышечное напряжение и словно бы теряет навык расслабляться. Это становится заметно даже внешне. Втянутая в плечи шея, согнутая спина, шаркающая походка – ведь именно так зачастую выглядят люди, которых скрутила беда. Неправильный двигательный стереотип, заставляющий человека принимать и сохранять нефизиологичные позы, ведёт к ещё большим перегрузкам мышц. А от этого ещё ощутимее боль. Ну а сильная боль, в свою очередь, приводит к ещё большему перенапряжению мышц. Замкнутый круг…
Краткие выводы
Стресс – это физиологическая реакция на жизненные обстоятельства, но если она сохраняется дольше, чем необходимо, это может нанести ущерб здоровью.
Выделяют три фазы стресса: мобилизация, сопротивление, истощение.
Стресс влияет на мышечную, дыхательную, сердечно-сосудистую, центральную нервную, пищеварительную и репродуктивную системы.
Стресс может привести к депрессии и усугубить имеющиеся проблемы со здоровьем, а также вызвать новые.
Он также влияет на поведение человека.
Устойчивость к стрессу зависит от определенных факторов.
Можно минимизировать действие стресса с помощью простых рекомендаций.