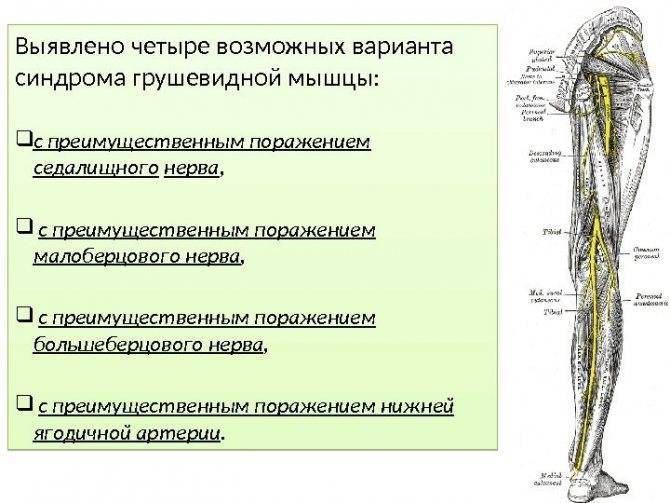
Характеристики/Клиническая картина
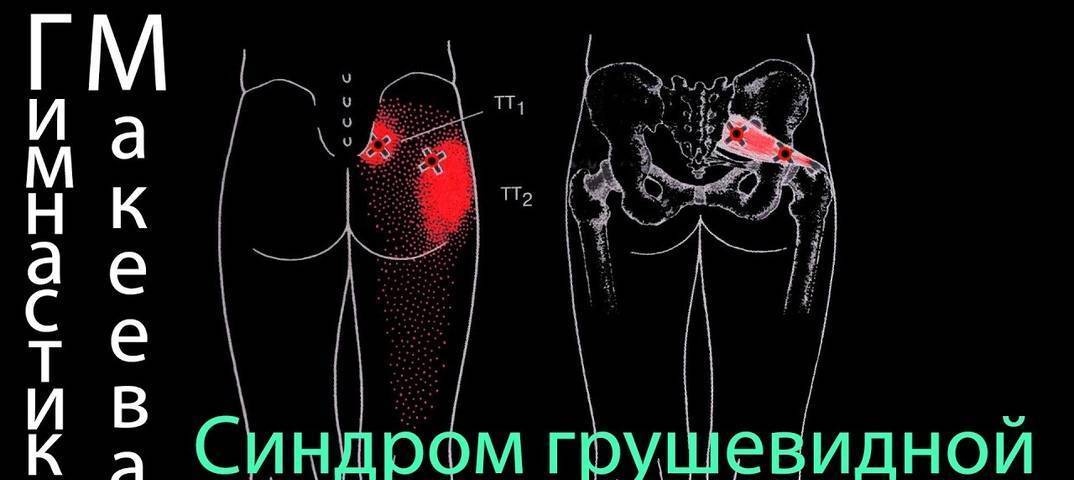
- Пациенты с синдромом грушевидной мышцы имеют множество симптомов, обычно включающих постоянную боль в спине, боль в ягодице, онемение, парестезии, сложности при ходьбе и других функциональных видах деятельности (например, боль при сидении, приседаниях, стоянии, дефекации или боль, возникающая во время полового акта).
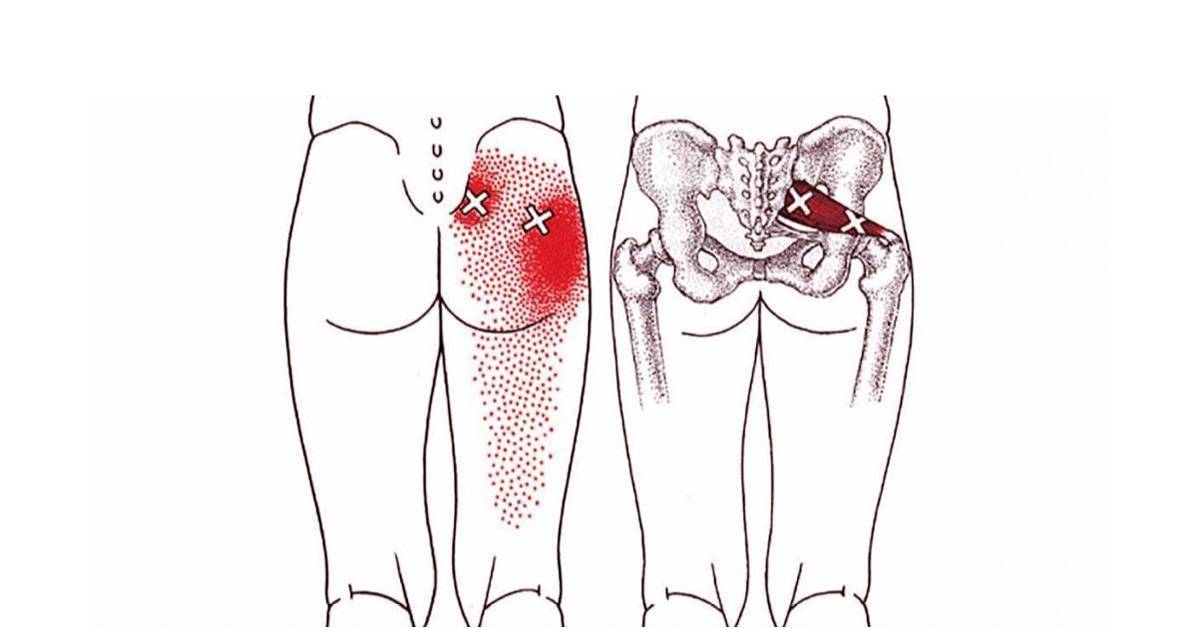
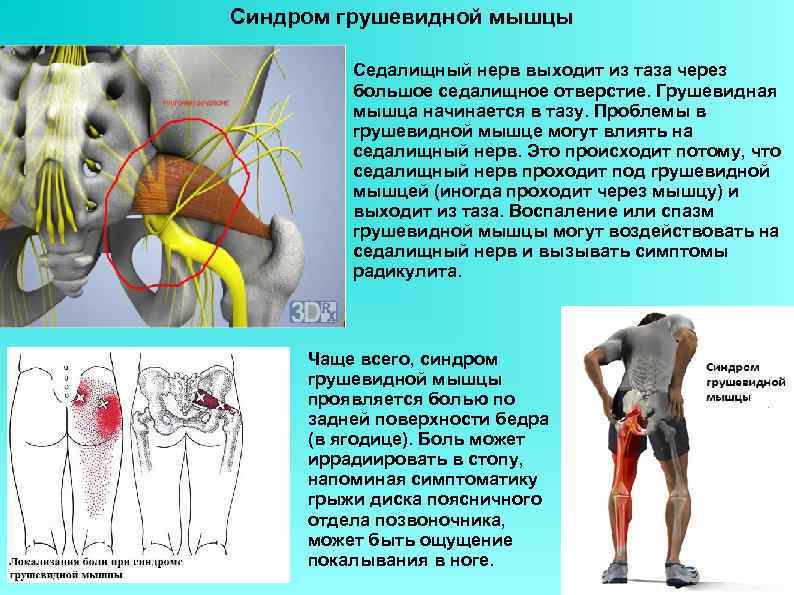
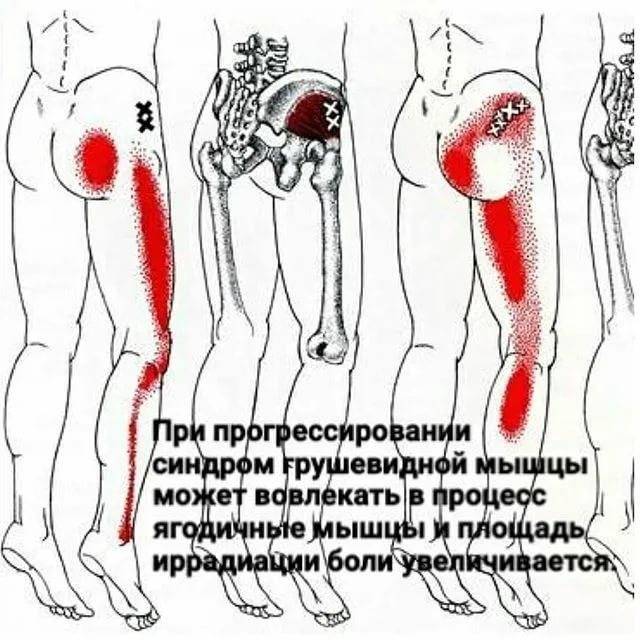
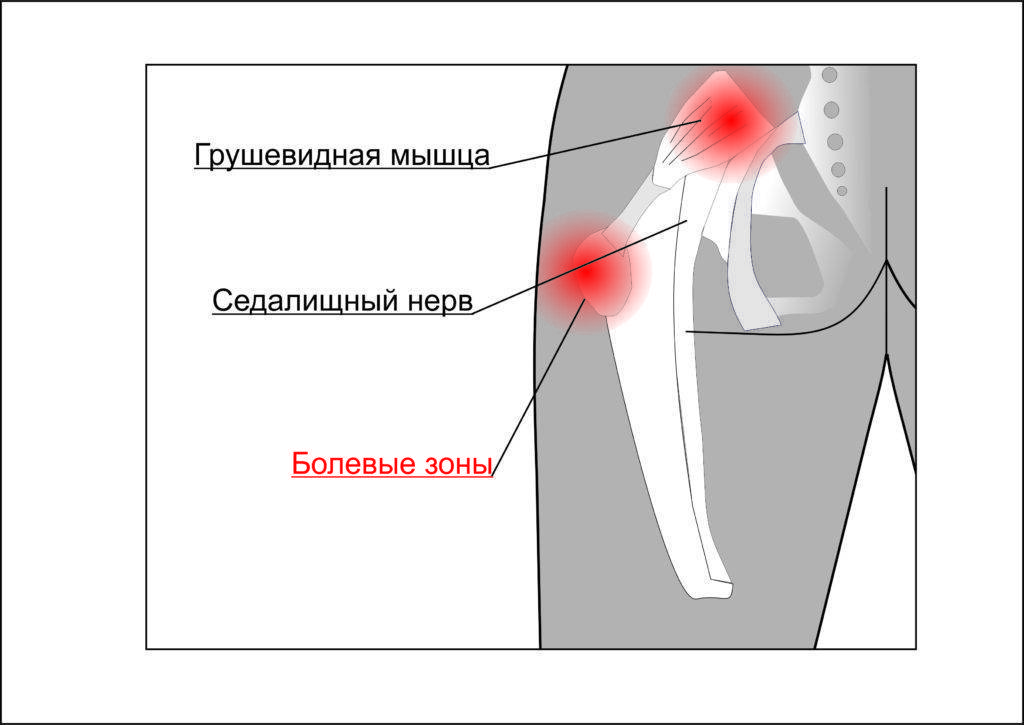
- Пациенты также могут испытывать боль в области ягодицы с той же стороны, где находится пораженная грушевидная мышца, и почти во всех случаях отмечать болезненность над седалищной вырезкой. Боль в ягодице может распространяться по задней части бедра и голени.
- Пациенты с СГМ также могут страдать от отечности ноги и нарушения половой функций.
- Может наблюдаться обострение боли при физической активности, продолжительном сидении или ходьбе, приседании, отведении бедра и внутреннем вращении, а также любых движениях, которые увеличивают напряжение грушевидной мышцы.
- В зависимости от пациента боль может уменьшаться, когда пациент лежит, сгибает колено или ходит. Некоторые пациенты испытывают облегчение только при ходьбе.
- Для СГМ не характерны неврологические нарушения, типичные для корешкового синдрома, такие как снижение глубоких сухожильных рефлексов и мышечная слабость.
- Нога пациента может быть укорочена и повернута наружу в положении лежа на спине. Это наружное вращение может является положительным признаком в отношении поражения грушевидной мышцы (результат ее сокращения).
Дифференциальная диагностика
СГМ может «маскироваться» под другие распространенные соматические
нарушения. Сюда относятся:
- Тромбоз подвздошной вены.
- Бурсит большого вертела бедренной кости.
- Болезненный синдром сдавления сосудов седалищного нерва, вызванный варикозным расширением ягодичных вен.
- Грыжа межпозвонкового диска.
- Постламинэктомический синдром и/или кокцигодиния.
- Фасеточный синдром на уровне L4-5 или L5-S1.
- Нераспознанные переломы таза.
- Недиагностированные почечные камни.
- Пояснично-крестцовая радикулопатия.
- Остеоартроз пояснично-крестцового отдела позвоночника.
- Синдром крестцово-подвздошного сустава.
- Дегенеративное поражение межпозвонковых дисков.
- Компрессионные переломы.
- Внутрисуставное поражение тазобедренного сустава: разрывы вертлужной губы, импинджмент-синдром тазобедренного сустава.
- Поясничный спинальный стеноз.
- Опухоли, кисты.
- Гинекологические причины.
- Такие заболевания как аппендицит, пиелит, гипернефрома, а также заболевания матки, простаты и злокачественные новообразования органов малого таза.
- Псевдоаневризма нижней ягодичной артерии после гинекологической операции
- Сакроилеит.
- Психогенные расстройства: физическая усталость, депрессия, фрустрация.
Диагностика
Несмотря на то что существует целый ряд тестов, которые могут помочь в выявлении СГМ, ни один из них не может считаться специфичным для данной патологии.
Симптом грушевидной мышцы проявляется в пассивной наружной ротации пораженной ноги в положении пациента лежа на спине.
Симптом Лассега при положительном результате выявляет боль при сгибании прямой ноги в тазобедренном суставе.
Симптом Фрайберга определяется в положении лежа и проявляется болью при внутренней ротации бедра.
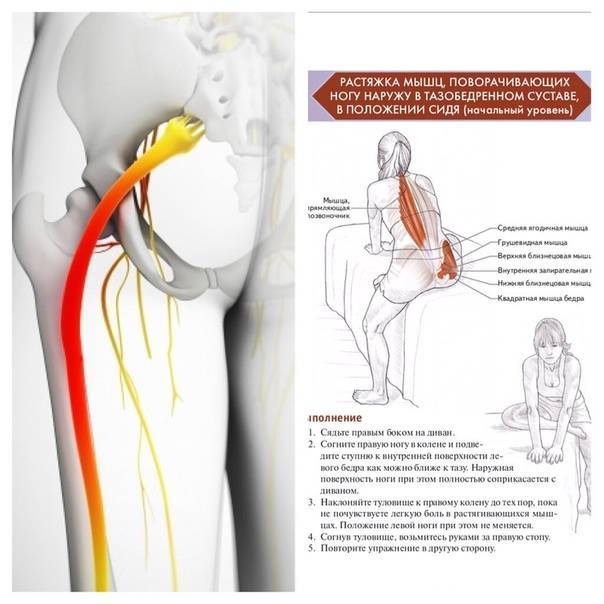
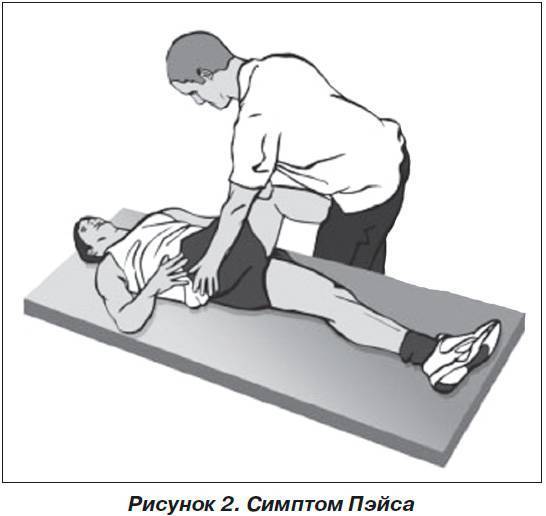
Симптом Пэйса (САВР-тест — сгибание, аддукция, внутренняя ротация) при положительном результате проявляется болью при сгибании, аддукции и внутренней ротации бедра. Методика проведения теста: пациент лежит на боку, здоровая нога снизу, бедро согнуто под углом 60 градусов, колено — от 60 до 90 градусов. Фиксируя таз одной рукой, экзаменатор выполняет аддукцию и внутреннюю ротацию бедра путем надавливания на колено верхней, поврежденной ноги. Схематически симптом Пэйса (САВР-тест) представлен на рис. 2.
Симптом Беатти имеет некоторое сходство с предыдущим симптомом. Пациент лежит на кушетке, здоровая нога снизу, и держит верхнее колено на уровне примерно 10 см от поверхности кушетки. В случае положительного теста пациент будет отмечать боль, указывающую на поражение седалищного нерва.
Ранее считалось, что для определения СГМ достаточно использования лишь клинических тестов, направленных на выявление описанных выше симптомов , однако на сегодняшний день показана роль электромиографии (ЭМГ), компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) в диагностике данного патологического состояния.
ЭМГ позволяет выявить миопатические и нейропатические изменения. Одним из индикаторов является H-рефлекс, латентность которого увеличивается в позиции сгибания, аддукции и внутренней ротации бедра по сравнению с нормальным физиологическим положением .
КТ и МРТ являются важным диагностическим инструментом для выявления увеличения грушевидной мышцы в размерах.
Клиническая картина
Наиболее частым симптомом СГМ является усиление боли в области ягодицы, появляющееся после продолжительного (более 15–20 минут) нахождения в положении сидя. Пациенты могут жаловаться на трудности при ходьбе или боль при внутренней ротации противоположной ноги (например, в положении сидя, нога на ногу) .Часто пациенты жалуются на боль, онемение, чувство покалывания или ползания мурашек по задней поверхности бедра. Данная симптоматика наблюдается при компрессии малоберцовой ветви седалищного нерва.
Симптомы, встречающиеся при СГМ
Усиление или появление боли в положении сидя, стоя или лежа более 15–20 минут.
Боль и/или парестезии в области ягодиц и задней поверхности бедра.
Боль уменьшается при ходьбе и усиливается в покое.
Боль при вставании со стула.
Смена положения тела не устраняет боль полностью.
Боль в области противоположного крестцово-подвздошного сочленения.
Сложности при ходьбе (анталгическая походка, свисающая стопа).
Онемение стопы.
Слабость в одноименной ноге.
Головная, абдоминальная, тазовая боль.
Диспареуния у женщин.
Боль при дефекации.
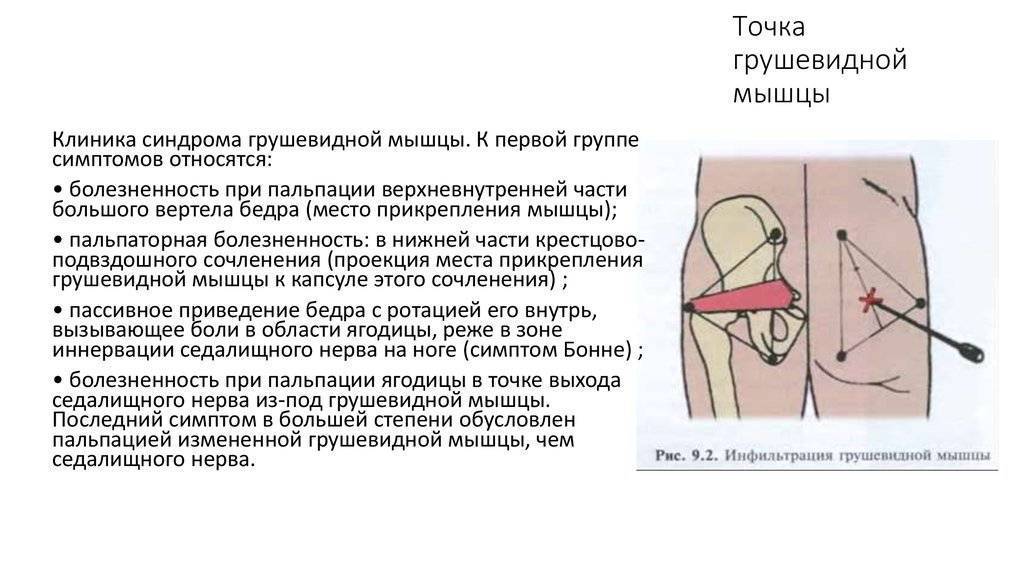
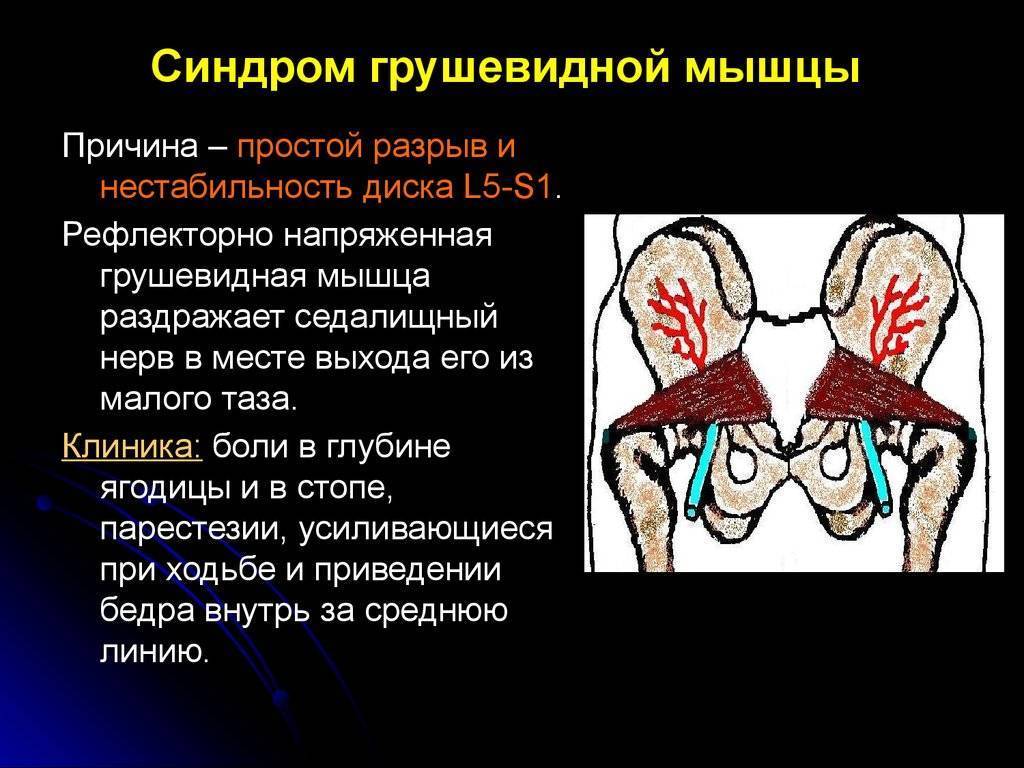
Клинические признаки, указывающие на СГМ, прямо или косвенно связаны с мышечным спазмом и/или компрессией нерва. Характерным признаком является болезненность при пальпации грушевидной мышцы, особенно в области ее прикрепления к большому вертелу бедренной кости. Пациенты могут отмечать боль при пальпации в области крестцово-подвздошного сустава, большой седалищной вырезки или самой грушевидной мышцы, которая может принимать вид болезненного тяжа.
Клинические признаки, указывающие на СГМ
Болезненность при пальпации в области крестцово-подвздошного сочленения, большой седалищной вырезки и грушевидной мышцы.
Болезненная, спазмированная грушевидная мышца.
Вытяжение одноименной конечности умеренно уменьшает боль.
Мышечная слабость в одноименной конечности.
Положительный симптом грушевидной мышцы.
Положительный симптом Лассега.
Положительный симптом Фрайберга.
Положительный симптом Пэйса (САВР-тест — сгибание, аддукция, внутренняя ротация).
Положительный симптом Беатти.
Ограниченная медиальная ротация одноименной конечности.
Короткая нога на стороне поражения.
Атрофия мышц ягодицы (в хронических случаях).
Показания к проведению блокады при воспалении грушевидной мышцы
Основной симптом этой патологии – непрерывная боль в пораженной ягодице тянущего, ноющего характера, распространяющаяся на тазобедренный сустав. Боль усиливается в положении больного стоя, полуприседе и во время ходьбы, немного уменьшается в положении сидя с разведенными ногами или лежа.

Сдавление спазмированными мышечными волокнами седалищного нерва проявляется болью пекущего или тянущего характера по задней поверхности нижней конечности до стопы, ощущением ее онемения, зябкости. У многих больных развивается перемежающаяся хромота – возникающая при длительной ходьбе, сопровождающаяся болевым синдромом, вынуждающая человека остановиться, сесть или прилечь отдохнуть.
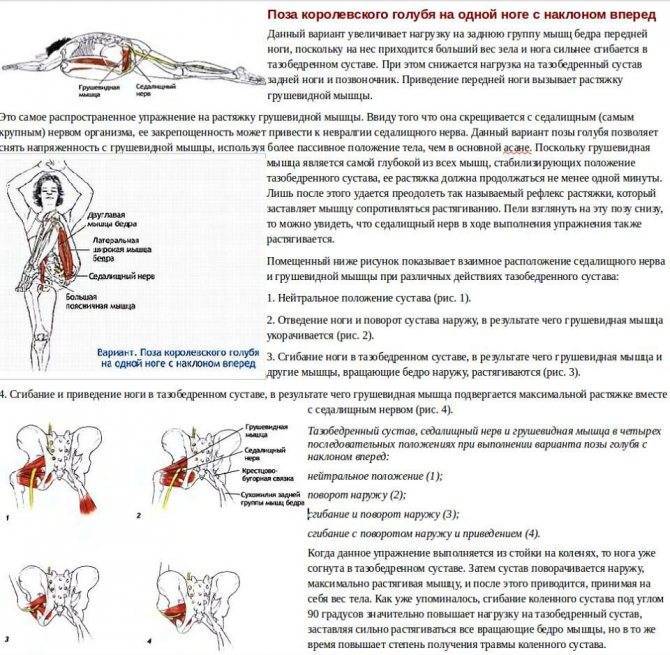
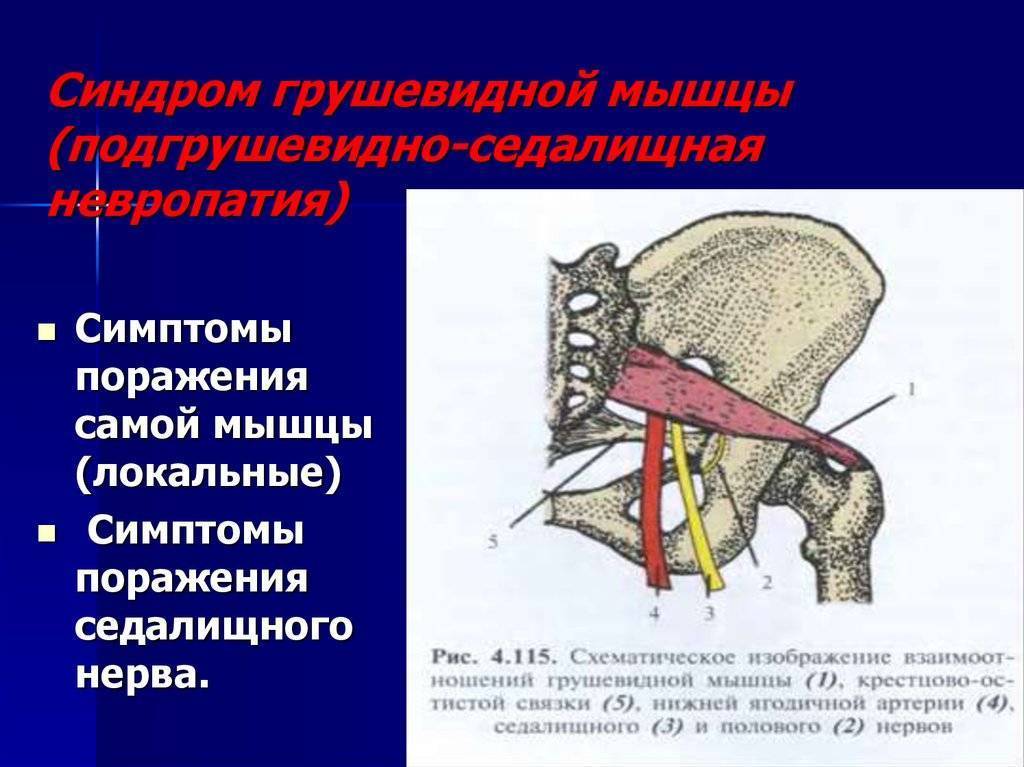
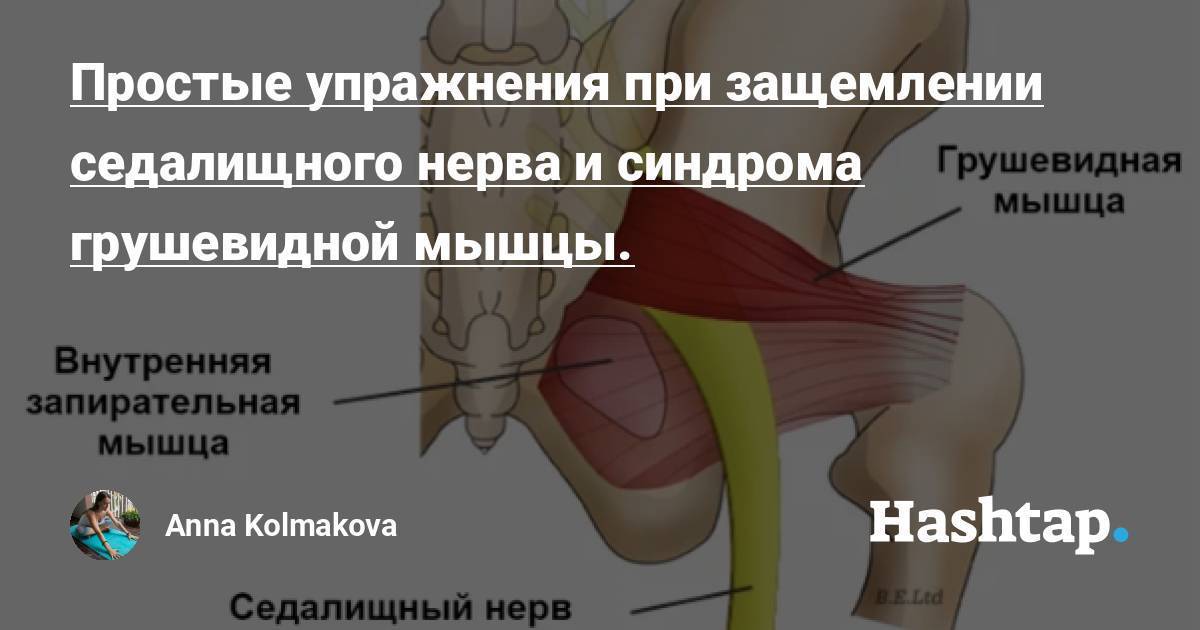
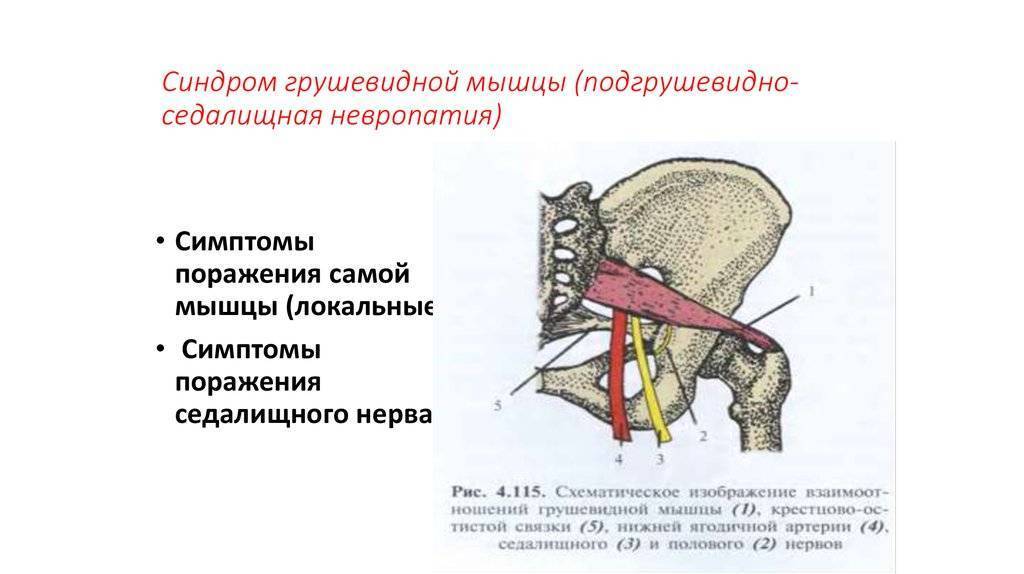
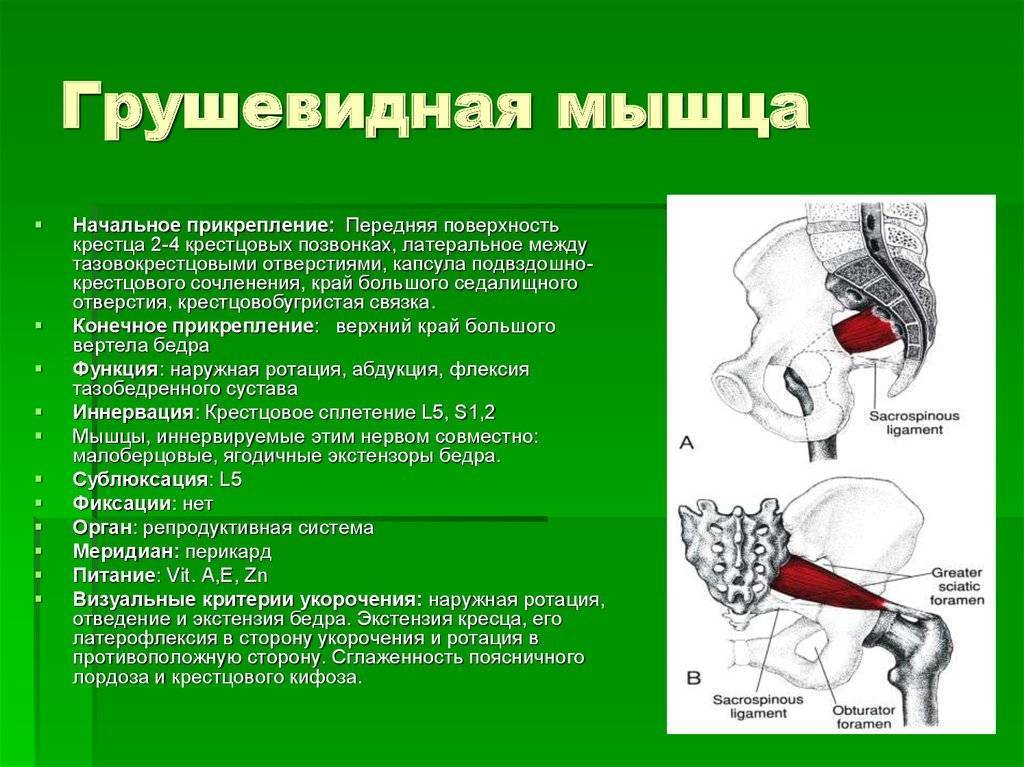
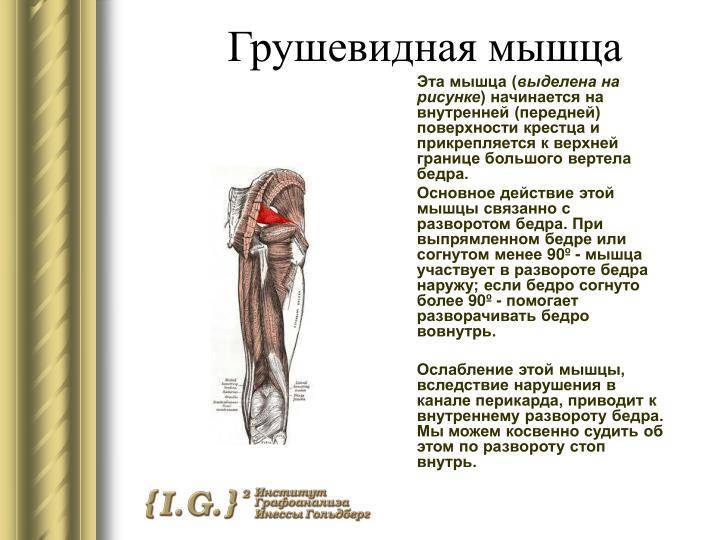
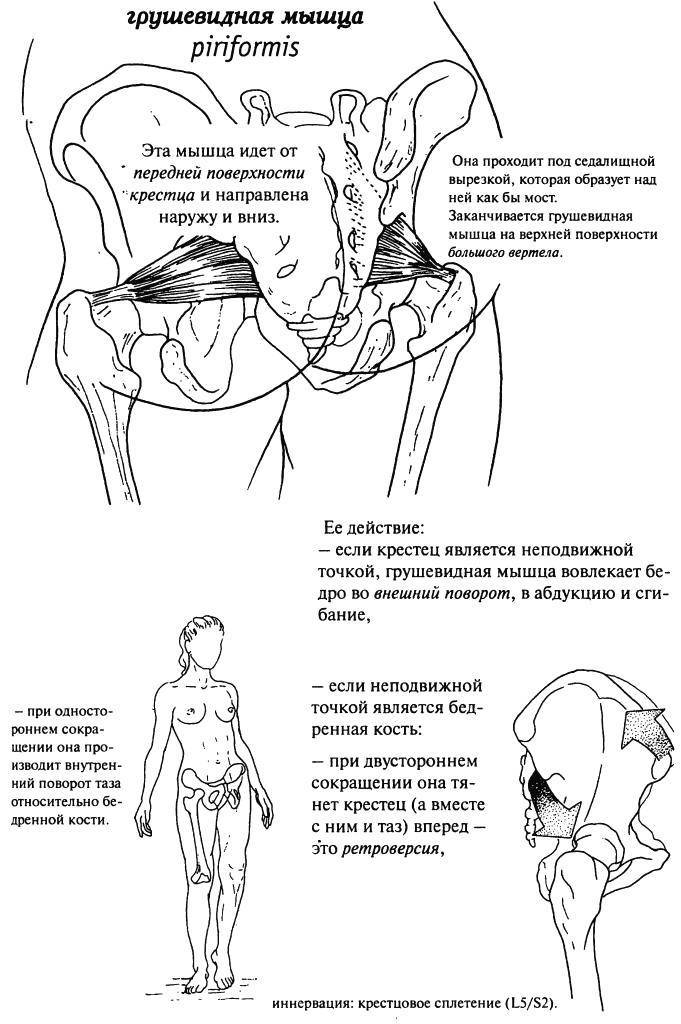
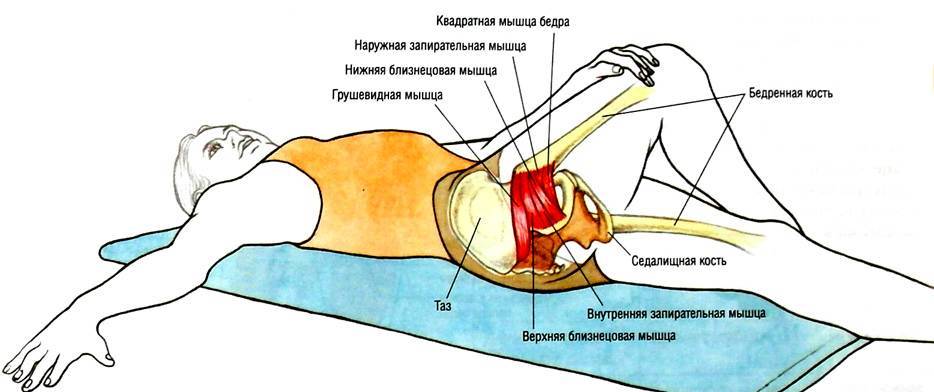
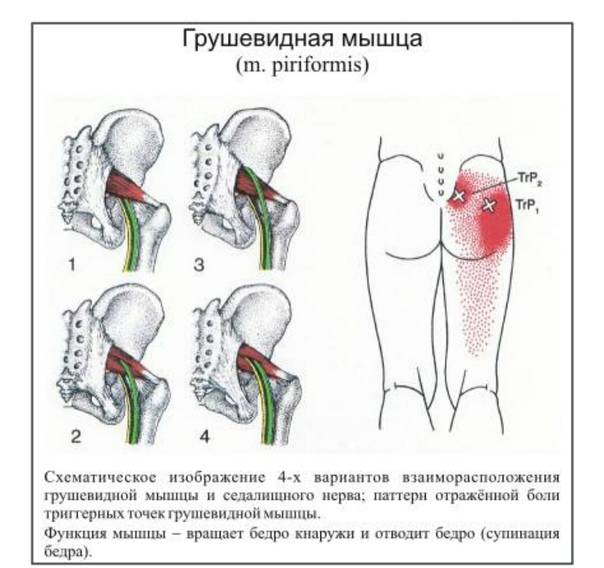
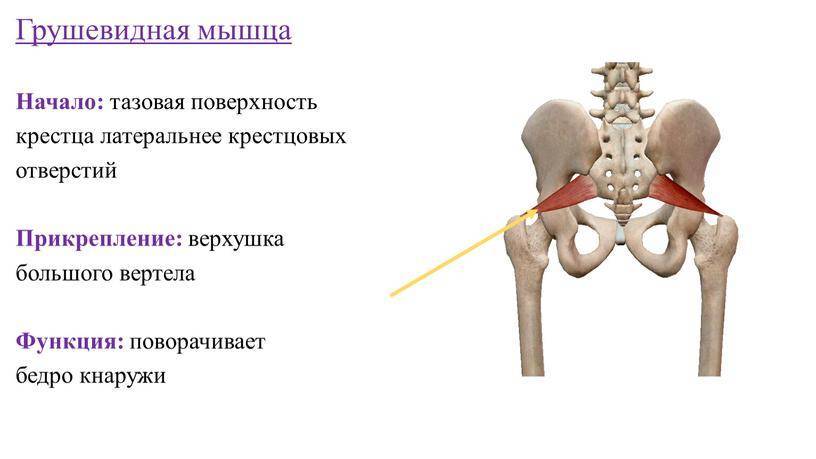
Мышца имеет вид равнобедренного треугольника. Берет начало от тазовой поверхности крестца на уровне 2-4 его позвонков, выходит из полости малого таза сквозь большое седалищное отверстие и крепится к большому вертелу бедренной кости. Основная функция мышцы – вращение наружу бедра с некоторым отведением.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
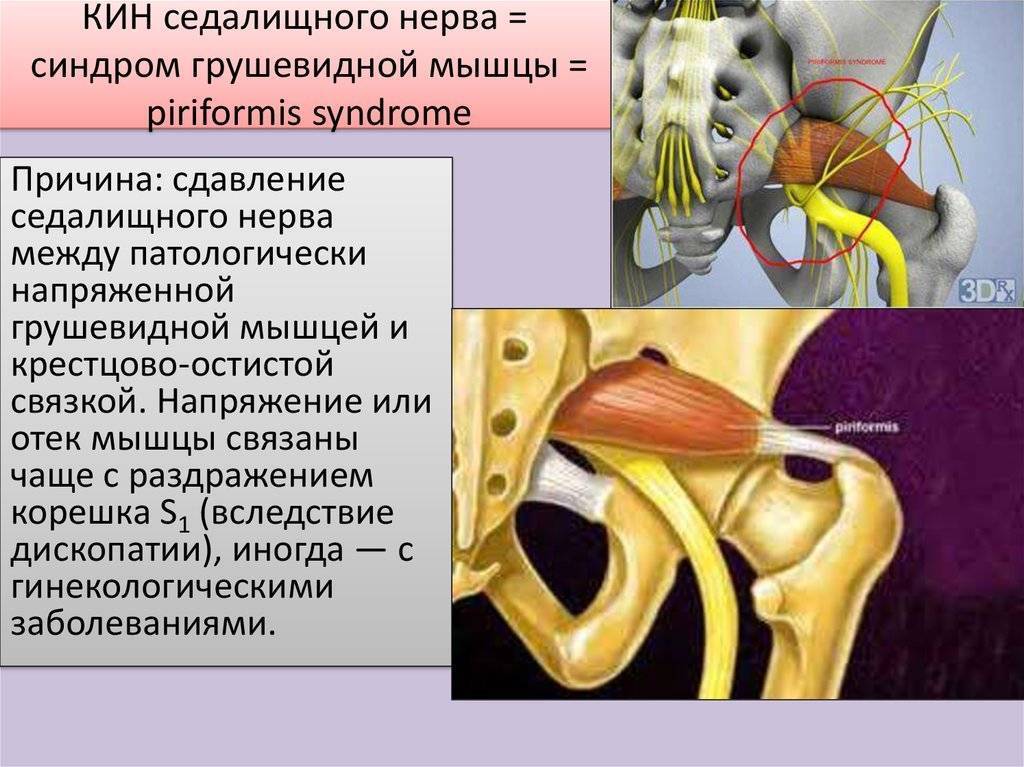
Под этой мышцей расположен седалищный нерв, выходящий из полости таза. Позади него лежит поверхность кости и связки.
В некоторых ситуациях волокна мышцы чрезмерно напрягаются – спазмируются. Это приводит к ряду неприятных для больного симптомов, вынуждающих его обратиться за медицинской помощью. Сдавление спазмированной мышцей седалищного нерва вызывает воспаление нервных волокон, делает клиническую картину болезни еще более яркой, заметно ухудшает состояние пациента.
Причины воспаления грушевидной мышцы
Все причины воспаления грушевидной мышцы условно подразделяются на первичные и вторичные. Воспалительный процесс может быть спровоцирован действием следующих факторов:
- воздействие холодного воздуха или плаванье в холодной воде без предварительной подготовки;
- неправильная организация сидячего рабочего места, в результате чего нарушается алгоритм распределения нагрузки от веса тела на седалищные кости;
- воспаление и инфекции в окружающих тканях;
- нарушение правил и техники постановки внутримышечной инъекции в ягодичной области (асептика, антисептика, выбор квадранта и глубины введения иглы);
- травматическое воздействие (ушиб, растяжение сухожилий, связок и фасциальных оболочек, образование гематомы внутри мышцы);
- чрезмерная силовая нагрузка при проведении тренировки, во время бега, прыжков и т.д.;
- ассиметричная нагрузка на другие мышцы тазовой группы, в результате чего происходит техническое перенапряжение и спазм системы капиллярного кровоснабжения;
- компрессионное давление со стороны неправильно подобранной одежды.
Также существуют вторичные факторы риска, при которых высока вероятность развития воспаления грушевидной мышцы с компрессией седалищного нерва и развитием острого болевого синдрома. К ним можно отнести следующие патологии:
- травмы костных и мягких тканей в области крестца и подвздошных костей, на фоне которых может образоваться гематома или рубцовая деформация, смещающая грушевидную мышцу;
- дегенеративные дистрофические изменения в межпозвоночных дисках, приводящие к развитию остеохондроза пояснично-крестцового отдела позвоночника и его осложнений (межпозвоночная протрузия, экструзия, грыжа и т.д.);
- опухоли позвоночника и окружающих его тканей, тазобедренного сустава, миомы и т.д.;
- перекос костей таза, их скручивание относительно центральной оси;
- синдром короткой нижней конечности;
- дисплазия хрящевой ткани тазобедренного сустава и развитие деформирующего остеоартроза (коксартроза);
- оссифицирующий миозит (отличается образованием отложения солей кальция в толще мышечной ткани, что провоцирует постоянное воспаление);
- инфекции и хронические заболевания органов малого таза (аднексит, эндометриоз, миома матки, воспаление фаллопиевых труб у женщин, простатит, аденома предстательной железы у мужчин, острый и хронический цистит и т.д.);
- поражение корешковых нервов и пояснично-крестцового нервного сплетения на фоне дегенеративных заболеваний позвоночного столба;
- деформирующий остеоартроз межпозвоночных фасеточных и унковертебральных суставов;
- искривление позвоночного столба и нарушение осанки;
- разрушение других крупных суставов нижних конечностей;
- туберкулез спинного мозга;
- сужение спинномозгового канала.
Часто потенциальную причину развития воспаления обнаружить не удается. В этом случае необходимо исключать системные патологии хрящевой и соединительной ткани. Клинически замечено, что подобное заболевание часто диагностируется у людей с системной красной волчанкой, склеродермией, ревматизмом, подагрой, болезнью Бехтерева и т.д.
Клиническая картина
Проявления синдрома включают целый комплекс нарушений:
- местные симптомы;
- признаки сдавленности седалищного нерва;
- клиническая картина компрессии сосудов.
К местным проявлениям относят следующее:
- Тянущая и ноющая боль. Она располагается в ягодице, крестце, тазобедренном суставе. Боль нарастает в вертикальном положении, при движении, при приведении бедра. Она прогрессирует, когда человек приседает на корточки.
- ПризнакВиленкина. При этом появляется дискомфорт при перкуссии. Она локализуется в зоне грушевидной мышцы.
- Уменьшение боли в горизонтальной позе. Также она снижается, если человек сидит с разведенными в стороны ногами.
- Признак Бонне-Бобровниковой. При полном расслаблении крупной ягодичной мышцы под ним прощупывается уплотненная грушевидная. При натяжении она вызывает боль.
- Дискомфорт в седалищной ости. Именно этот участок нащупывает палец при быстром перемещении от седалищного бугра прямо кверху.
Довольно часто тоническую напряженность грушевидной мышцы дополняет такое же состояние других мышечных тканей тазового дна. Почти всегда отклонение сопровождается невыраженными сфинктерными отклонениями. При этом наблюдается отсрочка начала мочеиспускания.
При сдавленности седалищного нерва и сосудов подгрушевидной области возникают такие симптомы:
- Тупые боли. При этом наблюдается вегетативная окраска, которая проявляется в виде зябкости, снижения чувствительности или жжения в пораженной области.
- Распределение боли по всей нижней конечностей. Преимущественно она проходит по области иннервации малоберцового и большеберцового нервов.
- Ослабление ахиллова рефлекса. У человека наблюдается ухудшение поверхностной чувствительности.
- Усиление симптомов под воздействием стрессовых факторов или тепла. Также клиническая картина может усиливаться в момент смены погоды.
Если в аномальном процессе преимущественно принимают участие волокна, которые формируют большеберцовый нерв, дискомфорт поражает заднюю группу мышечных тканей голени. Он возникает при ходьбе.
При сдавливании сосудов возникает внезапный спазм нижней конечности, который провоцирует хромоту. В такой ситуации человек вынужден делать остановкипри движении. Дерманоги приобретает бледный оттенок. После отдыха человек может продолжить двигаться, но в скором времени приступ повторяется.
Характерные симптомы
Синдром никогда не протекает скрыто. Он заявляет о себе сразу, не давая покоя пациенту.
Главный симптом – резкая боль в области таза, утихающая в положении сидя или лежа при разведении ног, усиливающаяся при закидывании нога за ногу, вставании. Характер боли – тупой, ноющий, иногда простреливающий, дергающий. Проявляется характерная метеозависимость: при смене погоды боль усиливается. Часто нарастание болевых ощущений происходит в теплом помещении в ночное время суток.
Если защемляется седалищный нерв, боль может распространяться на ягодицы, внутреннюю поверхность бедра и даже на всю ногу, вплоть до пальцев. Появляется хромота, онемение, потеря чувствительности.
Мышечная и нервная ткани в области таза испытывают недостаток кровоснабжения. При ишемии седалищного нерва возникают давящие боли с ознобом, жжением, чувством сильного онемения. Тепло, перемена погоды, стрессовые ситуации, ощупывание голени вызывают усиление боли.
Сдавление сосудов, в том числе нижней ягодичной артерии, вызывает бледность кожи, спазмы, хромоту. В спокойном положении боль обычно проходит. Больному тяжело идти, ему необходимо расслабить конечность (сесть или лечь), чтобы он смог потом встать и передвигаться.
Обследование
Рентгенологические исследования имеют ограниченное применение для
диагностики СГМ. Данный тип исследований используется для исключения других
патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной
диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление
спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к
грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными
для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных
дистально по отношению к ней. Электромиографические исследования, включающие
активные маневры, такие как тест FAIR (тест на
сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и
чувствительность, чем другие доступные тесты для диагностики СГМ.
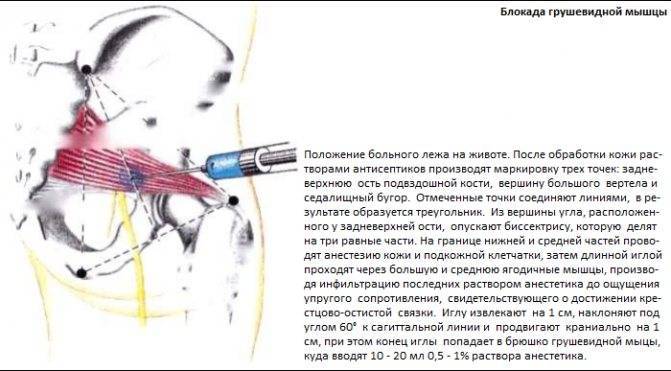
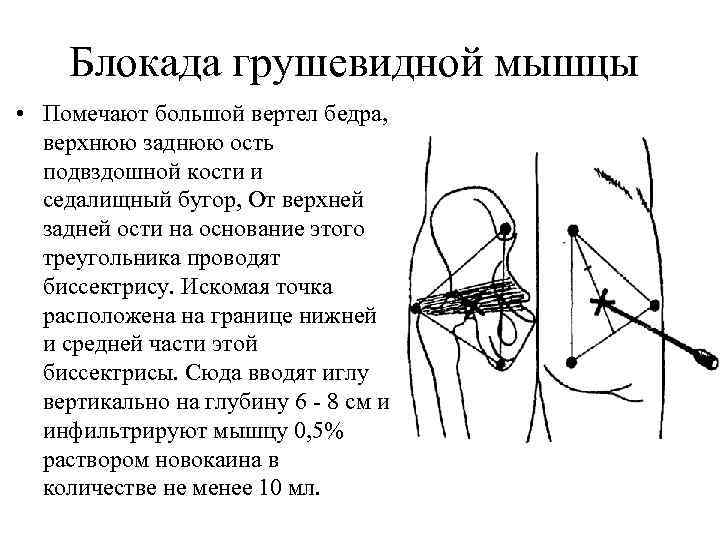
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Осмотр
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пальпация
Пациент сообщает о повышенной чувствительности во время пальпации
большой седалищной вырезки, области крестцово-подвздошного сочленения или над
брюшком грушевидной мышцы
Спазм грушевидной мышцы можно обнаружить при осторожной
глубокой пальпации
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Симптом Пейса
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Тест подъема прямой ноги
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Симптом Фрейберга
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Боль при сгибании, приведении и внутренней ротации бедра.
Маневр Битти
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Тест Хьюза
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Тест на отведение бедра
Тест на отведение бедра
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность
тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед
пациентом на уровне ступней и наблюдает (без использования рук), как пациент по
его просьбе медленно поднимает ногу.
В норме отведение бедра должно составлять 45°. При этом может происходить сгибание бедра (что указывает на укорочение напрягателя широкой фасции бедра) и/или вращение ноги наружу (что указывает на укорочение грушевидной мышцы), и/или «подтягивание» бедра в начале движения (что указывает на гиперактивность квадратной мышцы бедра и, следовательно, косвенно, ее укорочение).
Лечение
При отсутствии серьезных патологий врач, как правило, ставит диагноз физическое перенапряжение. Основным методом терапии в таком случае назначается покой на несколько дней. Необходимо отказаться от спортивных занятий и длительного сидения на одном месте. Рекомендуются легкие прогулки и отдых в положении лежа на животе.
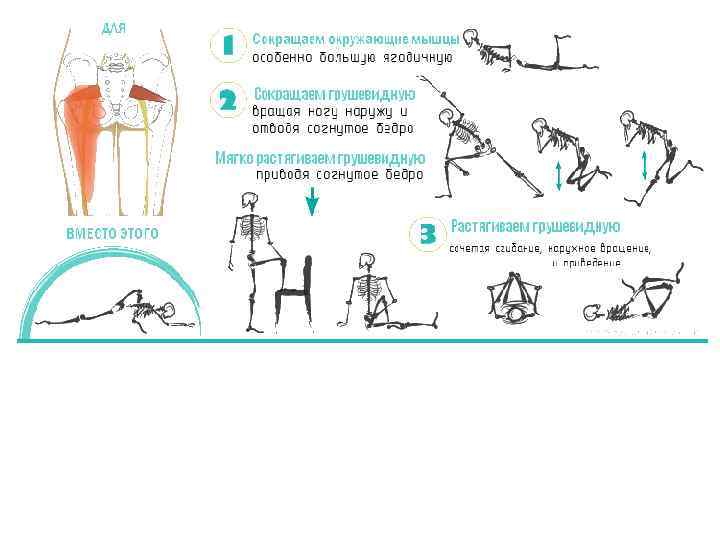
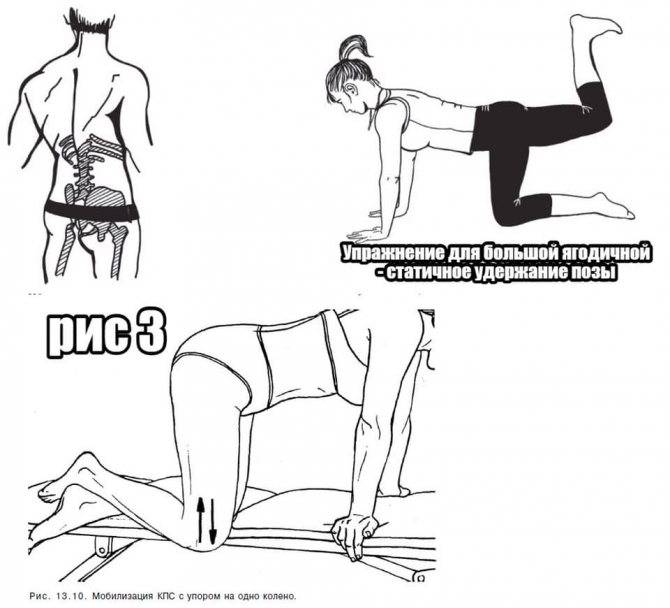
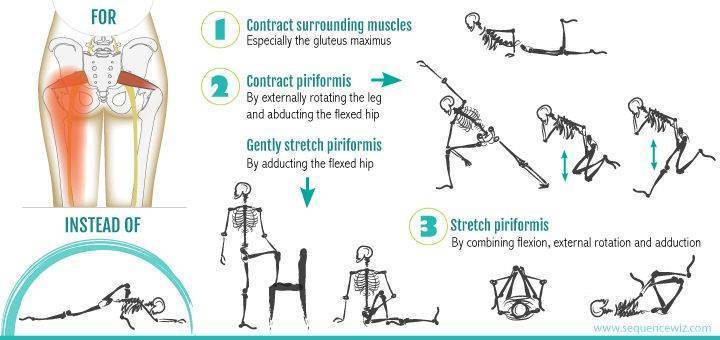
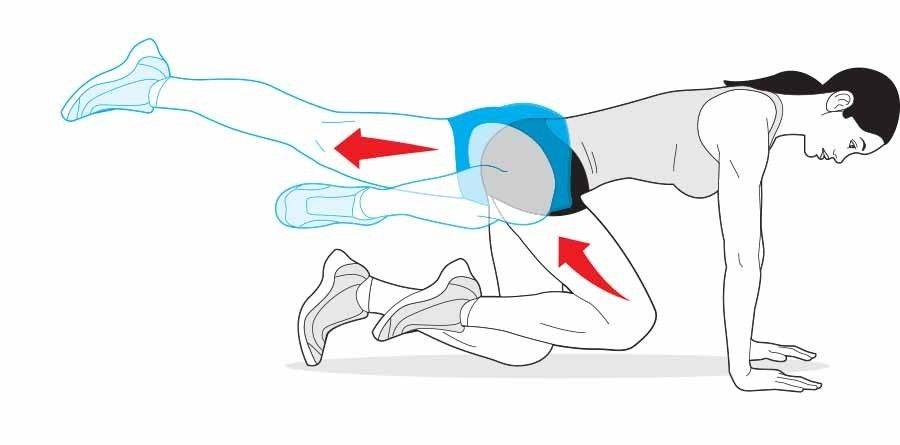
Постизометрическая релаксация
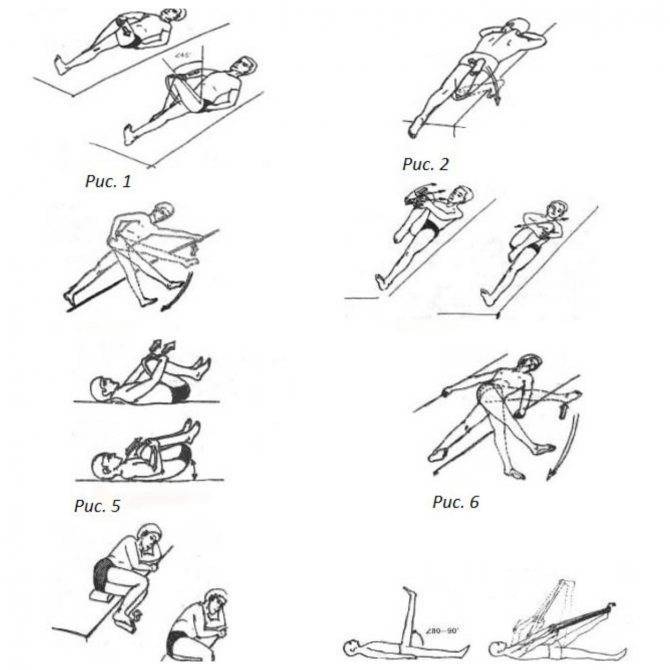
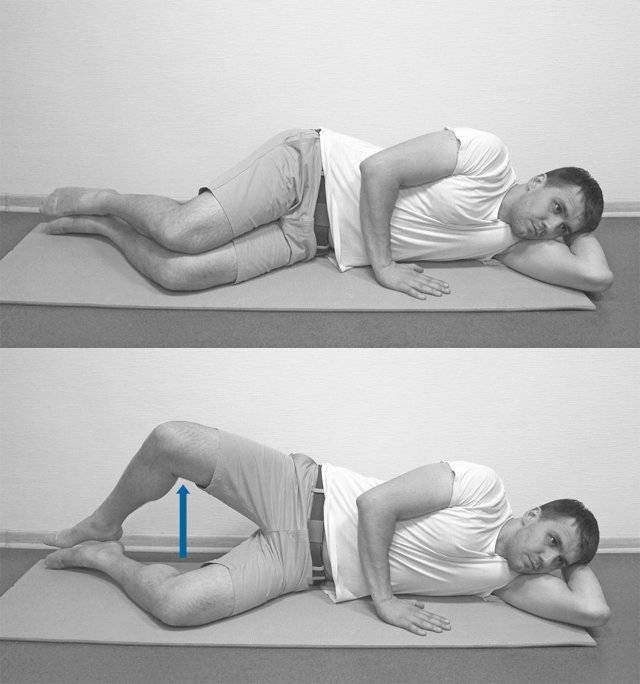
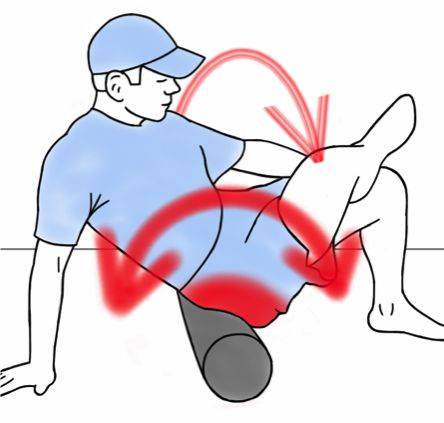
Представляет собой комплекс упражнений при синдроме грушевидной мышцы, позволяющий снять спазм с пораженного мускула и тем самым высвободить зажатый нерв и избавиться от боли. Выполняется самостоятельно в домашних условиях:
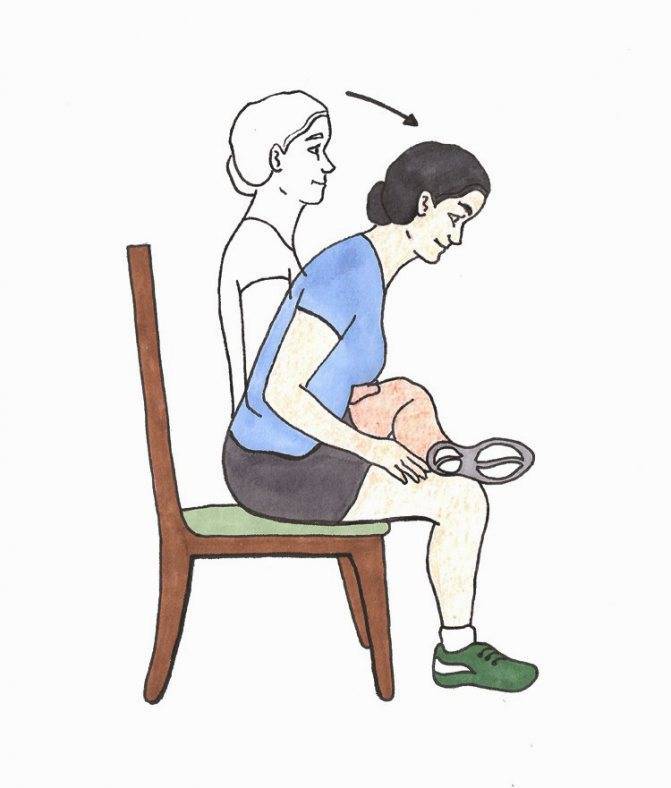
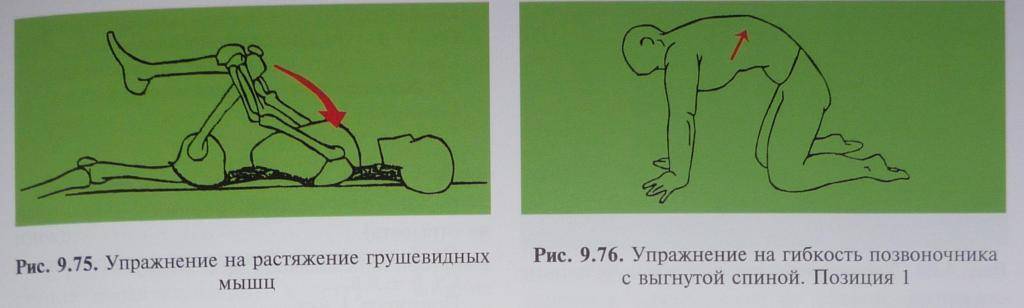
- Садимся на край стула. Поднимаем «больную» ногу и кладем ее лодыжкой на противоположное колено. Наклоняемся вперед. Должно появиться чувство сильного растяжения в пояснице и в пораженной ягодице. Прижимаем локти к поднятой голени, выдыхаем и опускаем корпус ниже. С каждым последующим выдохом по чуть-чуть наклоняемся дальше. Выполняем до максимального растяжения ягодичной мышцы.
- Ложимся на спину. Подтягиваем колено «больной» ноги к себе. Обхватываем его ладонями и выполняем короткие тянущие движения, стараясь максимально приблизить бедро к животу. Повторяем в течение 30 секунд. Затем, оставляя колено поднятым, беремся за голень и мягко тянем ее вверх. Продолжаем в течение полуминуты. Завершив упражнение, очень плавно распрямляем ногу и вытягиваемся на полу. Отдыхаем 30 секунд.
- Лежим на спине. Колени согнуты, стопы плотно стоят на полу. Поднимаем «больную» ногу и прижимаем ее лодыжкой к противоположному бедру. Из этой позиции плавно скручиваем нижнюю часть тела в сторону «здоровой» ноги и опускаем поднятую стопу на пол. Голову разворачиваем в противоположном направлении. Задерживаемся в такой позе на 1 минуту.
- Встаем в глубокий выпад. При этом «больная» нога должна находиться спереди. Максимально отводим «заднюю» конечность. После этого очень аккуратно опускаем выставленное вперед бедро боковой частью на пол и ложимся на него животом. Задерживаемся в такой позиции на 1 минуту.
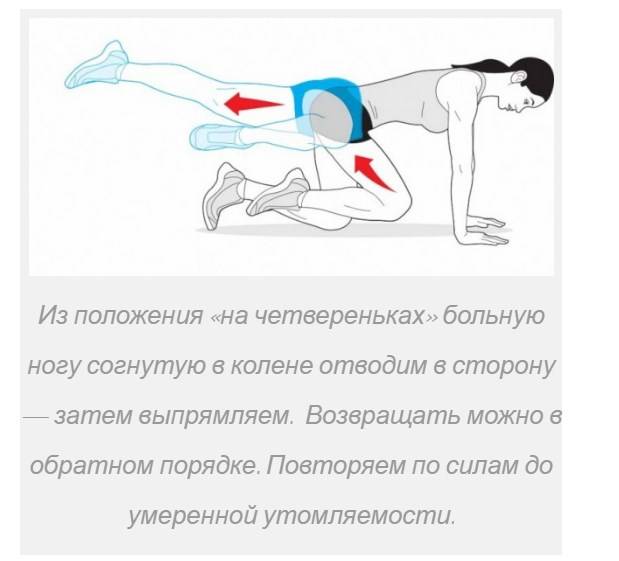
- Встаем на четвереньки, сгибаем «больную» ногу в колене и приподнимаем ее. Затем отводим поднятое бедро в сторону и распрямляем конечность назад. После этого повторяем все движения в обратном порядке. Двигаемся так в течение 1 минуты.
Во время тренинга избегайте резких рывковых движений. Упражнения для лечения синдрома грушевидной мышцы необходимо выполнять не менее 5 раз в неделю. Для начала хватит двух кругов за занятие. Постепенно следует повышать количество тренировочных циклов.
Медикаментозное лечение
Для купирования боли и снятия воспаления с грушевидной мышцы, используются следующие препараты:
- спазмолитики (Максиган, Но-шпа, Темпалгин, Папаверин и др.);
- противовоспалительные (Финалгон, Випросал, Терафлекс, Хондроксид и др.);
- анестетики (Лидокаин, Новокаин).
Мануальная терапия
Выполняется специалистом. Сюда же можно отнести и массаж. Главная цель подобных мероприятий – снять напряжение с грушевидной мышцы, высвободить седалищный рев и восстановить нормальное кровоснабжение тазовой области. В сочетании с медикаментозным лечением дает наилучшие результаты в избавлении от заболевания.
Физиотерапия
Этот вид терапии состоит из множества методик, позволяющих снять болезненные ощущения, устранить воспаление, вернуть пациенту подвижность и работоспособность. К таким методикам относят: ударно-волновое воздействие, электрофорез, иглорефлексотерапию, лазерную акупунктуру.
Тейпирование
Представляет собой наложение специальных фиксирующих лент (тейпов) на пораженный участок тела. Процедура позволяет разгрузить напряженный мускул, улучшить кровообращение, уменьшить болевые ощущения.
В нашем случае для лечения синдрома грушевидной мышцы используется специальная методика – кинезиотейпирование. Главным преимуществом подобной терапии является сохранение подвижности пациента.
Синдром грушевидной мышц, лечение.
Синдром грушевидной мышцы – это состояние, когда в одноименной мышце происходят дистрофические изменения, она становиться напряженной, укороченной, болезненной. В ней появляется триггерные узелки, являющиеся источниками ноющей, мучительной боли, которая отражается(иррадиирует)в ногу по задней поверхности, вплоть до нижней части икроножной мышцы.
Что является причиной синдрома грушевидной мышцы?Причинами, приводящими к патологическим изменениям в грушевидной мышце могут быть: частые травмы и перегрузки грушевидной мышцы, воспалительные и дистрофические процессы в мышце приводят к очагам некроза в мышце и образованию болезненных узелков (триггерных точек), которые при растяжении мышцы инициируют боль и как компенсацию – сжатие, а в дальнейшем и постоянное напряжение мышцы. Возникает мышечно-тонический синдром. Многие специалисты говорят о сдавлении седалищного нерва напряженной мышцей, но это достаточно редкие случаи, проявляющиеся присоединением очаговой неврологической симптоматики к болевому синдрому.
Чем проявляется синдром грушевидной мышцы?
Иррадиация боли при синдроме грушевидной мышцы.
Самым ярким и практически единственным проявлением этого мышечно-тонического синдрома является интенсивная ноющая боль в области ягодицы, которая отражается практически по всей задней поверхности той же ноги. При этом резко ограничивается движение в ноге из-за боли, резко усиливающейся при движении.
Как лечить синдром грушевидной мышцы?
Кратко скажу о «традиционных» методах лечения. Применение нестероидных противовоспалительных препаратов часто оказывается малоэффективным, и причина как раз в том, что они не могут попасть и воздействовать на причину боли из-за нарушенного кровообращения. Медикаментозные блокады также имеют низкую эффективность и не прогнозированы – не всегда удается попасть в болезненные узелки, которые имеют иногда очень маленькую величину. Насколько оправдано назначение миорелаксантов сказать сложно, эти препараты расслабляют не только грушевидную мышцу, а весь мышечный аппарат. В итоге, пациент вообще теряет возможность двигаться?!? Методики мануальной терапии и массаж позволяют найти и воздействовать на триггерные точки, но для получения результата иногда необходимо пройти не один курс процедур.
Синдром грушевидной мышцы, лечение в медицинском центре Аватаж.
Процедура ударно-волновой терапии при синдроме грушевидной мышцы.
В медицинском центре Аватаж мы применяем сочетание ударно-волновой терапии и массажа с кинезиотерапией и постизометрической релаксацией мышц (ПИРМ). Ударно-волновая терапия обладает быстрым обезбаливающим эффектом благодаря перераздражению болевых рецепторов и блокированием передачи боли в мозг. В дальнейшем благодаря дальнейшим процедурам ударно-волновой терапии происходит мощное усиление кровообращения, что приносит в область грушевидной мышцы много питательных веществ, кислорода и быстро удаляет все шлаки из этой области. Фагоциты, поступающие при этом в проблемное место «уничтожают» болезненные узелки и синтезируют нормальную соединительную ткань. Кроме этого ударная волна обладает хорошим расслабляющим мышцы средством.
Количество процедур, необходимое для достижения хорошего результата у пациентов может составлять 3-4 . Иногда, у молодых пациентов достаточно и 2х процедур.
В дальнейшем методики ЛФК и кинезиотерапии усиливают результат процедур УВТ. Посещая зал ЛФК у нас в Центре пациент убеждается, что он самостоятельно может поддерживать себя в хорошей форме!
Синдром грушевидной мышцы лечение в Запорожье без медикаменов и инъекций – медицинский центр Аватаж!