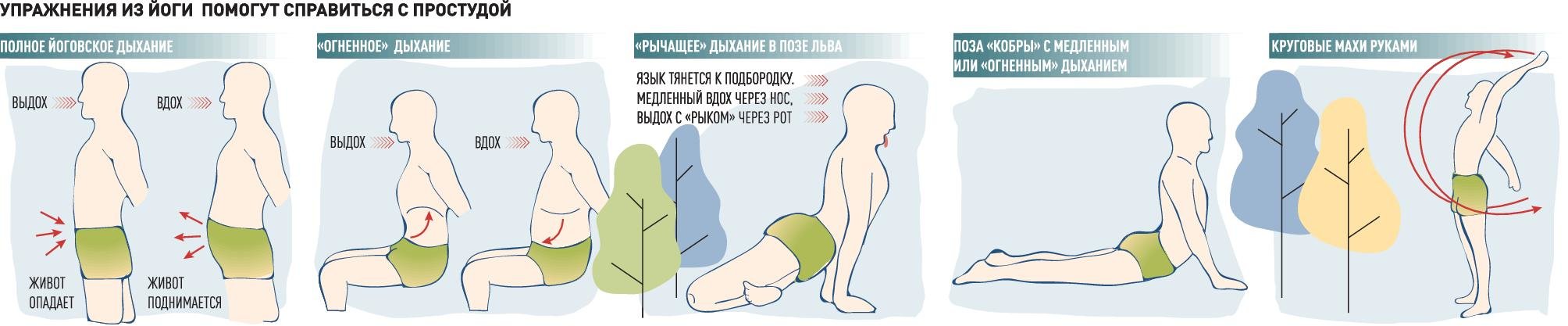
Есть ли противопоказания для занятий спортом после ОРВИ и коронавируса?
Строго говоря, нет. Физические нагрузки показаны в период выздоровления или даже сразу после острой фазы болезни. Однако некоторые осложнения накладывают ограничения на типы тренировок и их интенсивность.
При миокардите умеренные тренировки начинают через месяц после острой фазы, но в течение трех месяцев они не должны становиться ни более продолжительными, ни более интенсивными. Спортсменам с высокой нагрузкой следует воздерживаться от интенсивных тренировок и спортивных соревнований в течение 3-6 месяцев.
При осложнениях, затронувших органы мочеполовой системы, упражнения следует вводить как можно раньше: если позволяет самочувствие, сразу же после острой фазы. Заниматься следует 2-3 раза в неделю. Необходимо выполнять упражнения на координацию, а также с отягощением. Интенсивность – низкая или средняя
Очень важно соблюдать регулярность, не повышая интенсивности.
Если от болезни пострадала нервная система, то двигательную нагрузку желательно вводить сразу после окончания острой фазы болезни. В этом случае может подойти пешая ходьба, общеукрепляющая гимнастика, пилатес. Силовые и групповые виды спорта в этом случае не подойдут.
Причины бронхита
Чаще всего бронхит возникает из-за вирусной инфекции. Основными возбудителями являются – грипп, парагрипп, риновирусы, энтеровирусы и метапневмовирус. Бактериальная инфекция может поразить бронхи человека, но на счету бактерий не более 19 % всех случаев заболевания. Врачи перестали использовать понятие острый бактериальный бронхит – так как зачастую оно является ошибочным.
Самые распространенные вирусные и бактериальные возбудители бронхита2:
- Грипп. Озноб, высокая температура, боли в мышцах (ломота) и лихорадочное состояние. При гриппе, бронхит часто дополняет трахеит, образуя трехобронхит. Зимой выявлен наибольший риск заражения.
- Парагрипп. Редко поражает взрослых людей. Симптомы аналогичные гриппу. Опасный период – осень.
- Риновирус. Классический насморк. Возможно осложнение в виде бронхита. Чаще всего атакует в осенний и весенний периоды.
- Коронавирус. Проявления зависят от штамма вируса.
- Респираторно синтициальный вирус. Страдают преимущественно люди в возрасте. Характерны сухие хрипы и прогрессирование в бронхит. Проявляется зимой и весной.
- Аденовирус. Провоцирует высокую температуру, лихорадку, конъюнктивит и значительные боли в области горла. Изначально вирус поражает слизистые носа и миндалины, далее воспаляются – глотка, трахея и бронхи. Вирус распространяется круглый год.
- Метапневмовирус. Провоцирует боль в горле и сухой кашель. Высокий шанс развития бронхита. Чаще атакует зимой.
- Бактерии Bordetella pertussis (бордетелла). Бордетелла вызывает коклюш, при котором поражаются сами бронхи. Сильный приступообразный кашель сопровождается тошнотой и рвотой, могут возникать проблемы с дыханием. Большей частью коклюш возникает у детей.
- Бактерии семейства Mycoplasma (микоплазма). Бактерии провоцируют бронхит и развитие микоплазменной пневмонии которая входит в разновидность атипичной пневмонии.
- Бактерии Chlamydophila pneumoniae (хламидия пневмония). Основной вид бактерий, провоцирующих легкую форму пневмонии.Воспалительный процесс сразу переходит на бронхи.
- Бактерии Streptococcus (стрептококки) и Streptococcus pneumoniae (пневмококки). Бактерии входят в группу пневмококковых инфекций. Чаще всего вызывают острую форму бронхита, являются причиной развития пневмококкового бронхита и пневмонии.
- Бактерии Staphylococcus (стафилококки). Стафилококки провоцируют бронхит и пневмонию. Бактерии способны нанести существенный вред, особенно при параллельном развитии гриппа или других вирусных инфекций.
Как возвращаться к тренировкам после ОРВИ, гриппа и ковида?
Если речь идет о возвращении к привычному образу жизни, а не о лечебной физкультуре, то специалисты рекомендуют соблюдать следующие правила:
- В течение первого месяца увеличивать частоту тренировок.
- В течение второго-третьего месяца увеличивать длительность тренировок с 30 минут до привычного времени.
- В последнюю очередь усиливать интенсивность. Начинать следует с 50 % от нагрузки, привычной до болезни.
При возобновлении тренировок, которые проходят в спортивных комплексах, тренажерных залах и т.д., важно помнить о высоком риске повторного заражения ОРВИ. Чтобы его избежать, используйте пластырь-ингалятор Дыши
В его состав входят эфирные масла с антибактериальным, противовирусным и противовоспалительным действием. Пластырь достаточно наклеить перед занятием на одежду в районе грудной клетки, и эфирные масла будут обеззараживать вдыхаемый воздух. Кроме того, не забывайте пользоваться антисептиком для рук перед тем, как вытереть пот, взять бутылку с водой и т.д.
Возвращайтесь к активной жизни и будьте здоровы!
Статья подготовлена с использованием материалов:
- Halle M., Bloch W., Niess A. M., et al. Exercise and sports after COVID-19 – Guidance from a clinical perspective // Transl. Sports Med. 2021 May; 4(3): 310–318.
- Медицинская реабилитация при новой коронавирусной инфекции (COVID-19). Временные методические рекомендации. Версия 2. – Министерство здравоохранения Российской Федерации. Дата публикации: 31.07.2020.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Что нельзя делать при бронхите
Про то, что запрещено при бронхите, ходит много мифов. Заболевшему человеку нужно четко знать, какие действия противопоказаны.
При бронхите нельзя:
- Гулять на улице при лихорадке.Однако, если температура воздуха ниже -8 градусов, то лучше побыть дома. Если бронхит возник из-за аллергии на пыльцу растений, то прогулки в сезон их цветения надо ограничить.
- Посещать баню или саунупри повышенной температуре тела и (или) кашле с содержанием гноя в мокроте (с вероятной бронхоэктазией). Даже если противопоказаний по части бронхита нет, нужно учитывать другие болезни, при которых в парилку нельзя.
- Принимать душ или ванну при лихорадке.Если температура в норме, то мыться можно, но вода должна быть не слишком горячей, а продолжительность приема ванны не может превышать 10-15 минут.
- Посещать бассейнпри острой форме болезни или обострении хронического заболевания. При небольшой температуре воды кровеносные сосуды сужаются, в результате ткани меньше снабжаются кислородом и многие органы сердечно-сосудистой и дыхательной систем начинают работать в стрессовом режиме.
- Заниматься спортомпри острой форме болезни или обострении хронического заболевания. Не стоит перегружать организм во время бронхита. К тому же, бегать с одышкой и кашлем почти невозможно. Особенно нужно избегать видов спорта, связанных с нагрузкой на дыхательную систему.
Это основные запреты во время бронхита. Более подробно, что можно, а что нельзя делать во время болезни, объяснит доктор.
Методы лечения и профилактика
Болезни желчного пузыря у мужчин и женщин лечатся консервативно или хирургически. Консервативная терапия включает:
- обезболивающие средства для купирования интенсивного болевого синдрома;
- спазмолитики – способствуют расслаблению желчных путей, уменьшают спазмы;
- холекинетики – нормализуют моторику желчного пузыря, к таким препаратам относится Урсаклин;
- холеретики – повышают секрецию желчи;
- статины – применяются при наличии холестериновых отложений;
- антибиотики.
Дозировку и схему лечения назначает врач. Самостоятельный прием препаратов может смазать картину болезни или вызвать обострение.
В качестве консервативных методов используют также физиотерапевтические процедуры: электрофорез, озокерит, УВЧ, парафин на область пораженного органа.
При осложнениях или неэффективности консервативной терапии используют холецистэктомию – полное удаление желчного пузыря. Операция проводится методом лапароскопии.
Показания к холецистэктомии:
- приступы колики на фоне желчнокаменной болезни;
- новообразования большого размера;
- обострение холецистита;
- закупорка камнями желчных протоков;
- кальциноз.
Операция позволяет избежать тяжелых осложнений. После процедуры пациент должен строго соблюдать диету, чтобы помочь организму перестроится на новый режим работы. Отсутствие органа существенно не влияет на дальнейшую жизнь человека. Единственное ограничение состоит в том, что пациенту нужно тщательнее следить за питанием. Решение о выборе методов лечения принимает врач исходя из формы, тяжести, клинической картины заболевания. Профилактика болезни желчного пузыря и желчевыводящих путей включает:
- отказ от вредных привычек;
- нормализацию питания;
- снижение массы тела;
- ежедневные физические нагрузки.
Для предупреждения болезней важны регулярные профилактические осмотры у специалистов.
Диета при болезни желчного пузыря
Диета – важная часть терапии заболеваний желчевыводящей системы. Лечебное питание снижает риск развития воспалительных процессов, облегчает переваривание пищи, способствует желчеоттоку.
Что можно есть при болезни желчного пузыря:
- крупяные каши: гречку, овсянку, перловку;
- молочные и кисломолочные продукты с малым процентом жирности;
- овощные пюре;
- нежирную рыбу – треску, минтая, щуку;
- нежирное мясо – телятину, крольчатину, куриную грудку;
- макароны из муки твердых сортов;
- овощные супы;
- растительные масла;
- супы на слабом мясном или рыбном бульоне.
В качестве напитков можно употреблять травяные чаи, компоты, некислые соки, морсы.
Запрещены к употреблению:
- консервы;
- жирные, жареные, копченые продукты;
- газированные напитки;
- кофе;
- крепкий чай;
- соусы;
- маринады;
- кислые ягоды;
- свежая выпечка;
- острые специи и приправы.
Следует ограничить употребление колбасных изделий, бобовых, грибов, шоколада, какао и других сладостей.
Общие принципы питания при болезнях желчного пузыря:
- Пищу нужно принимать дробными порциями 5-6 раз в день – это способствует оттоку желчи.
- Блюда нужно отваривать, тушить, готовить на пару, запекать без образования корочки.
- Не следует делать больших перерывов между приемами пищи.
- Нужно употреблять достаточное количество жидкости в течение дня.
Ограничения в питании зависят от конкретного диагноза. Точные рекомендации относительно диеты можно получить у лечащего врача
Чтобы избежать осложнений при болезнях желчевыводящей системы, важно придерживаться рекомендованного стола и принимать медикаменты, назначенные врачом
Нужно ли медицинское обследование, чтобы вернуться к занятиям спортом после ковида и ОРВИ?
Можно ли заниматься спортом после ОРВИ и ковида? Можно и нужно
Но важно помнить, что занятия физкультурой в первую очередь должны принести пользу организму, а не создать невыносимую нагрузку на пострадавшие органы. А для этого надо оценить состояние после болезни
После выздоровления сдайте анализы крови (общий клинический и биохимический). Запишитесь к терапевту и попросите оценить состояние легких и сердца. При необходимости сделайте снимок легкий и ЭКГ. Дело в том, что примерно у 1% людей есть риск развития сердечно-сосудистых заболеваний в качестве осложнений после ОРВИ, поэтому следует обязательно проверить сердце.
В том случае, если коронавирусная инфекция затронула какие-либо внутренние органы, перед началом тренировок обязательно следует проверить их состояние и подбирать тренировки в зависимости от результатов медицинского обследования.
Тренировки при простуде: да или нет
Врачи и тренеры не советуют заниматься спортом при симптомах простуды и гриппа.
Во-первых, тренировка при простуде — настоящее испытание для организма. «Если у вас температура, насморк или кашель, можете забыть о нормальной работе сердечно-сосудистой системы, — отмечает сотрудник одного из направлениий групповых программ спортивного центра в России. — При нормальном самочувствии на занятии фитнесом температура тела человека может подниматься до 38,5˚С. Если вы пришли на тренировку с симптомами ОРВИ, то усложняете работу сердца».
И даже если у вас просто болит горло, на тренировку идти тоже не стоит — этот симптом говорит о воспалительном процессе в организме. А значит, полноценно тренироваться вы все-таки не сможете.
Во-вторых, тренировки во время болезни не приносят пользы. «Когда мы болеем ОРВИ, все силы организма уходят на борьбу с инфекцией, — говорит заведующий отделением реабилитации одного из медицинских центров, врач по спортивной медицине, врач по лечебной физкультуре, врач по мануальной терапии. — Тренировки в таком состоянии сложны морально и физически, они проходят на повышенном пульсе и имеют катаболический характер. То есть мышцы после них расти не только не будут, но и вовсе могут „разрушаться“, чтобы обеспечить организм энергией для выполнения упражнений. А значит, эффект от тренировки будет отрицательный».
В-третьих, посещая тренировки во время болезни, вы рискуете получить осложнения. «Когда организм ослаблен вирусом, занятия фитнесом могут усилить проявления болезни и усложнить ее течение, поскольку усиление кровотока может способствовать проникновению вируса в другие органы и ткани, что вызовет дополнительное воспаление в них, — говорит Александр Колесов. — Кроме того, на фоне снижения общего иммунитета может присоединиться вторичная инфекция или собственная условно патогенная микрофлора вызовет новое заболевание. Особенно опасно это тем, что поражение может коснуться жизненно важных внутренних органов, таких как сердце (миокардит) или почки (гломерулонефрит, пиелонефрит), что чревато хроническими заболеваниями и запретом на занятия спортом даже после выздоровления».
Да и фитнес-целей — похудеть, подкачаться, стать пластичнее — достичь на занятиях с ОРВИ, гриппом, ангиной и любым другим вирусным заболеванием не получится. «Во время заболеваний иммунная система стягивает на себя ресурсы организма, чтобы быстрее победить заразу. А во время тренировки Вам требуется большое количество энергии. Бег, силовые и функциональные нагрузки, пилатес, занятия mind&body — все они потребляют ваши силы как во время тренинга, так и после для восстановления. Получается, что вы пытаетесь „угнаться за двумя зайцами“ — подкачаться и выздороветь, но не преуспеете ни за одним».
Хронический ринит и его последствия
К сожалению, большинство людей зачастую игнорирует появившийся насморк, считая его лишь досадным недомоганием, которое вскоре пройдёт само по себе, как и простуда, его вызвавшая. В лучше случае, используются сосудосуживающие капли или спреи для носа.
Функция носа уникальна. Это, по сути, «врата», через которые поступает воздух. Проходя через носоглотку, он очищается и согревается, а болезнетворные микроорганизмы не попадают далее благодаря волоскам и вырабатываемой слизи, выполняющим защитную функцию.
С появлением насморка нос уже не в состоянии справляться со своими задачами. Дыхание происходит через рот, что, в свою очередь, приводит к развитию бронхита, ларингита, фарингита. При отёке носовой полости ухудшается отток слизи и естественная вентиляция носовых пазух. В результате развивается гайморит, появляются полипы, кисты.
Если острый ринит не был своевременно вылечен, он переходит в хроническую форму. Начинают развиваться стойкие дистрофические изменения. Особенно опасно, если хроническим ринитом страдает ребёнок.
Спорт и острый бронхит
В острый период болезни врачи рекомендуют постельный режим, абсолютный покой и минимальное количество физических нагрузок. Положительного эффекта от спортивных тренировок во время острого течения заболевания однозначно не будет. В зависимости от тяжести симптомов первые 3-4 дня больные должны соблюдать строгий постельный режим
Начало заболевания всегда сопровождается сильным сухим кашлем, который очень важно своевременно перевести в продуктивный влажный. Кашель сопровождается одышкой, особенно в ночное время
В результате лечения, когда мокрота уже начала покидать бронхи, лучшим вариантом станут посильные физические нагрузки и лечебные упражнения на восстановление дыхания и полную эвакуацию болезнетворной слизи.
Самостоятельно выбирать упражнения или легкие виды спорта не рекомендуется. Только лечащий врач, учитывая общее состояние здоровья больного, возраст и сопутствующие заболевания, может назначить следующие виды посильных нагрузок:
- Лечебная физкультура. Упражнения из специального комплекса лечебной физкультуры при воспалении бронхов определяет лечащий врач индивидуально для каждого пациента. Взрослым людям по силам делать упражнения в домашних условиях. Ребенку лучше посещать занятия в поликлинике. ЛФК при детском бронхите разрабатывает тренер, учитывая течение болезни и общую физическую подготовку ребенка. Лечебная гимнастика считается обязательной составляющей терапевтического лечения бронхита.
- Гимнастика на воспроизведение звуков. Так называемые звуковые упражнения эффективно улучшают отхождение мокроты при остром и хроническом течении заболевания. Курс лечения дыхательной гимнастики составляет от 2 до 3 недель. Рекомендованные звуки следует произносить негромко и без напряжения горла. Дышать во время упражнения нужно носом. Хорошо улучшает отхождение мокроты произношение звуков «Ж», «Р», «С». В течение дня пациенту следует уделить всего лишь 10-15 минут на упражнения, но терапевтический эффект от них сложно заменить чем-то другим.
- Дыхательная гимнастика. Для лечения болезни полезно делать комплекс упражнений для нормализации дыхания по методике Стрельниковой либо Бутейко. Восстановление нормального дыхания помогает снять воспалительный процесс и укрепить иммунитет. При хроническом течении болезни дыхательную гимнастику вместе со звуковыми упражнениями необходимо сделать регулярной и даже привычной.
- Неспешная ходьба, которую со временем можно заменить легким бегом. Медленные прогулки на свежем воздухе положительно воздействуют на очищение бронхиального дерева от слизи. Начинать надо с прогулок длительностью не более 10-15 минут. По мере того как организм окрепнет и улучшится самочувствие, период прогулки необходимо увеличить до получаса. Разрешается заниматься легким бегом. Бегать лучше после дождя, когда в воздухе отмечается повышенная влажность. При желании немного передохнуть, необходимо присесть на скамейку либо просто постоять.
- Массаж (самомассаж) грудной клетки и спины. При самомассаже достаточно делать легкие движения рукой от диафрагмы к зоне подмышек. Самомассаж следует делать несколько раз в день в течение 8-10 минут.
На этапе отхождения мокроты температура тела пациентов становится нормальной. В случае если у больного вновь появился жар, наблюдается слабость или плохое самочувствие, все нагрузки надо отложить до выздоровления.
5 ошибок, которые часто совершаются больными во время острой вирусной инфекции
ОРВИ можно заразиться несколько раз в год. Обычно болезнь проходит легко, но если запустить процесс, может привести к значительным осложнениям. Наиболее распространенные ошибки, приводящие к тяжелым осложнениям.
Ошибка 1. Снижение температуры без необходимости
Повышение температуры — защитная реакция организма на заболевание, когда необходимо активизировать иммунную систему и вырабатывать антитела. Поэтому, если температура поднялась до 38,5 во время вирусной инфекции, сбивать ее не нужно. Жаропонижающие средства принимают только, если температура выросла выше.
Ошибка 2. Прием антибиотиков
Нередко больные с ОРЗ начинают лечение с приема антибиотиков. Это серьезная ошибка, ведь если заболевание вызвано вирусами, антибиотики бесполезны и даже вредны. Они не убивают вирус, а уничтожают полезные бактерии, населяющие организм. Решение о назначении антибиотиков врач принимает только при присоединении бактериальной инфекции.
Ошибка 3. Отказ от лечения
Мнение, что простуда в любом случае длится 7 дней, даже если ее лечить, ошибочно. Нужно помочь организму справиться с вирусом, и для этого необязательно пить таблетки. Существует несколько простых рекомендаций, которые помогут в борьбе с инфекцией: постельный режим, обильное теплое питье. Жаропонижающие препараты с ибупрофеном принимают, если температура поднялась выше 38,5о С.
Ошибка 4. Самолечение
После появления симптомов острой вирусной инфекции, нужно обратиться к врачу сразу, так как определить, насколько опасна инфекция, может только специалист. Помимо респираторных инфекций, можно заболеть гриппом, дающим тяжелые осложнения. Если через 5 дней лечения вы не чувствуете себя лучше, нужно срочно обратиться за помощью к врачу ещё раз.
Ошибка 5. Отказ от больничного
Это самая распространенная ошибка. Больному нужен покой, постельный режим и другие условия для быстрого выздоровления. Кроме того, вирусная инфекция заразна, и если человек выходит на работу даже с легким насморком, это подвергает риску заражения окружающих. У людей со слабым иммунитетом эта же инфекция может быть гораздо более серьезной, и даже смертельной.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.