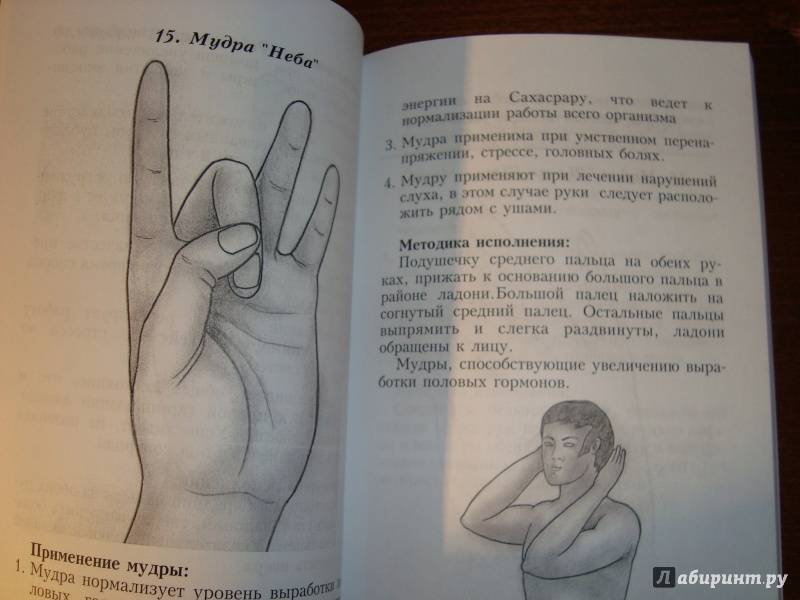
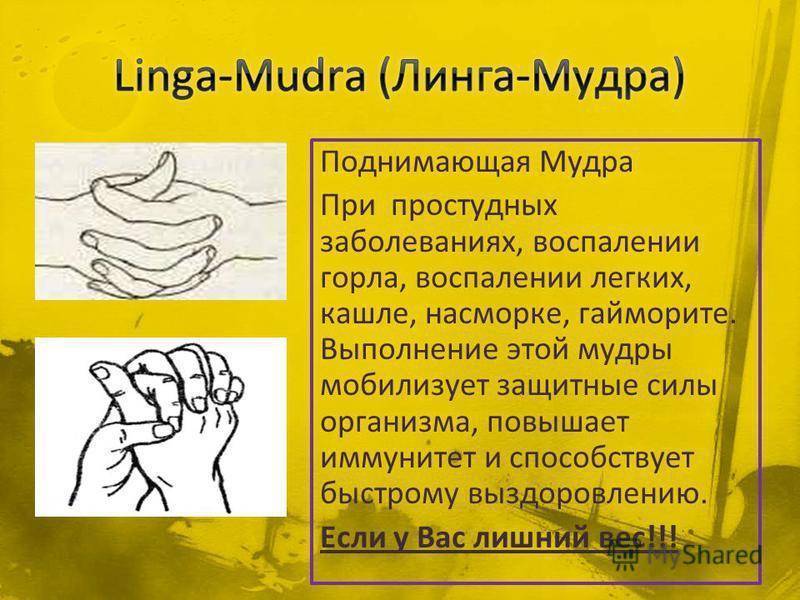
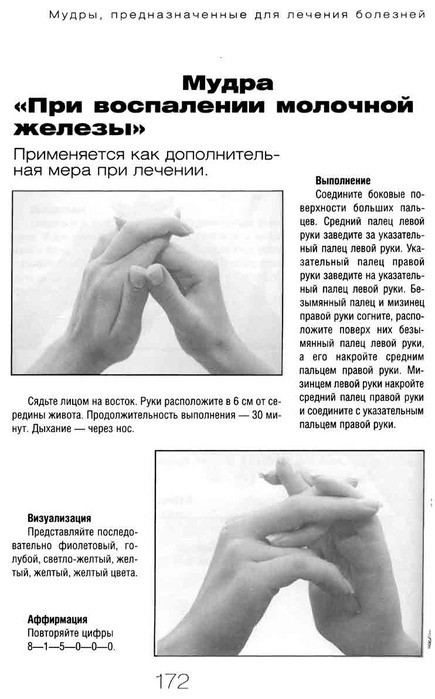
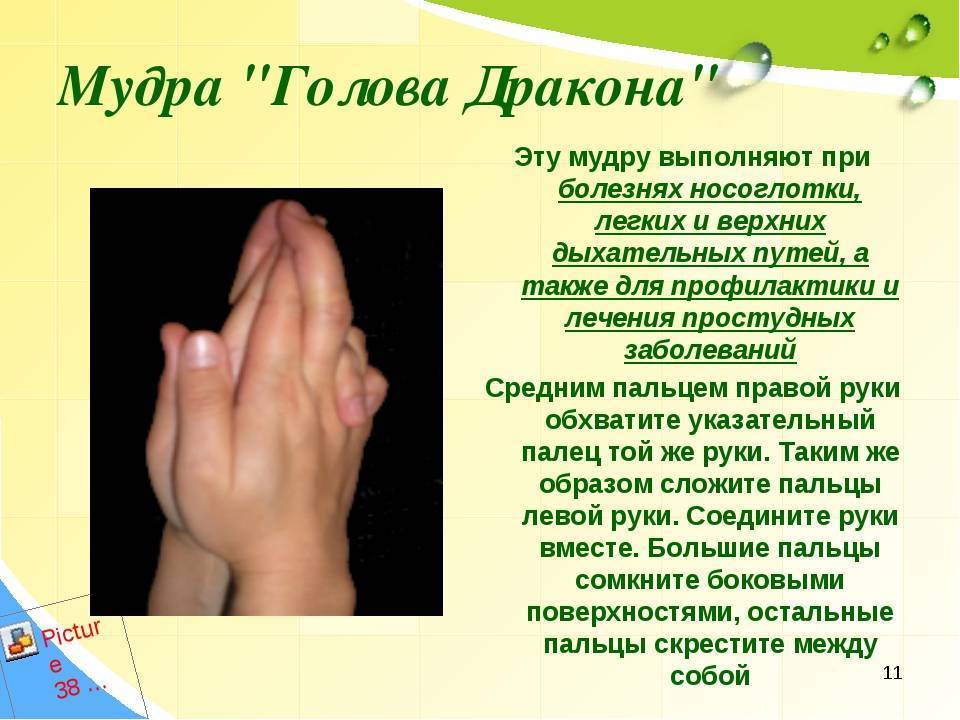
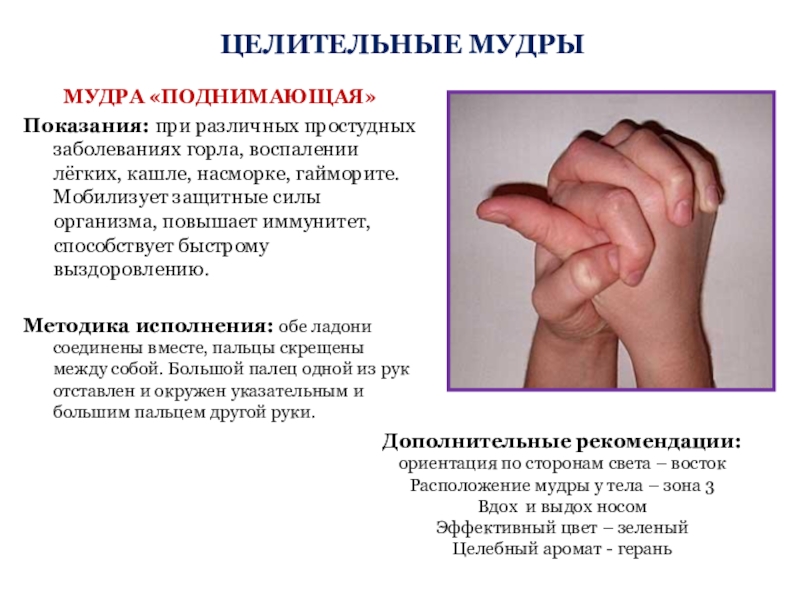
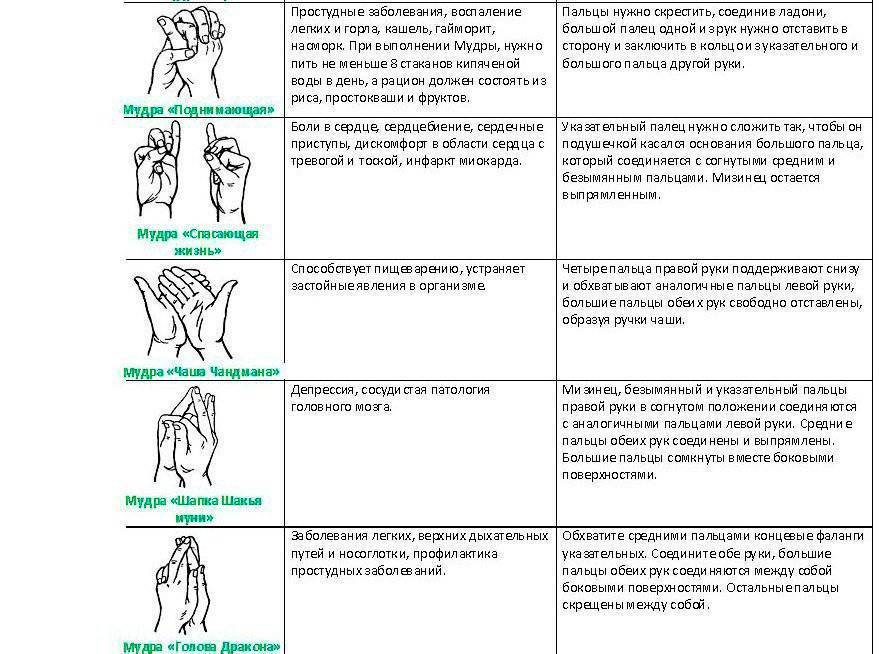
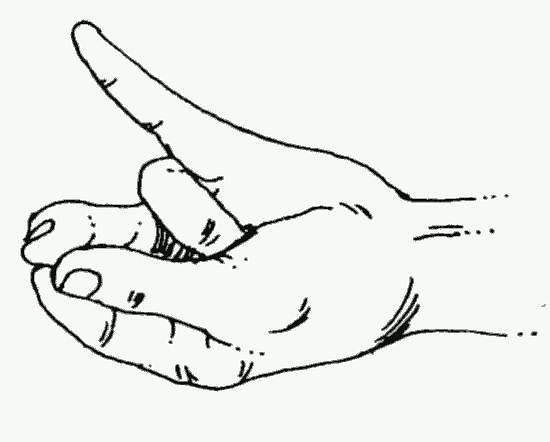
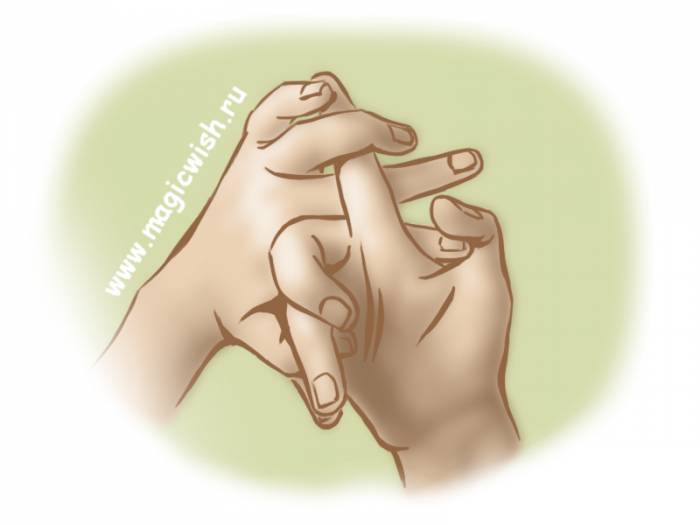
Возможные осложнения гайморита
Если не лечить гайморит, то нельзя исключить возникновения осложнений. Особенно часто встречаются осложнения гайморита со стороны других ЛОР-органов, органов зрения и головного мозга:
Со стороны ЛОР-органов – все эти органы взаимосвязана, поэтому возникшая в гайморовой пазухе инфекция быстро распространяется, вызывая:
- гнойный отит – состояние ухудшается, усиливается головная боль, болит ухо;
- гнойную ангину – в небных миндалинах появляется гной в лакунах или в виде фолликул, что также тяжело сказывается на состоянии больного.
Со стороны органов зрения:
- отек клетчатки глазницы и век – болит глазница, усиливается головная боль; появляются ощущение давления и распирания в глазнице, нечеткость зрения;
- абсцессы и флегмоны в области глазницы – сильнейшая лихорадка, боль в пораженной области;
- остеопериоститы – участки воспаления надкостницы и кости глазницы; могут быть последствия в виде гнойного остеомиелита.
Со стороны головного мозга:
- серозный (негнойный) или гнойный менингит (воспаление мозговых оболочек) – бывает с высокой температурой тела, головными
болями, рвотой; заболевание требует немедленной госпитализации; - менингоэнцефалит – одновременное поражение мозговых оболочек и ткани головного мозга – тяжелейшее состояние с нарушением
сознания, судорогами; пациент попадает в реанимацию; - абсцессы головного мозга – состояние требует хирургической помощи.
Неврологические осложнения гайморита:
- неврит тройничного нерва – поражается в основном средняя ветвь чувствительного тройничного нерва; это сопровождается приступами
сильнейших болей, отдающих в ухо; вылечить его непросто; - неврит лицевого нерва – это двигательный нерв, его поражение приводит к параличу лицевых мышц – все лицо перекашивается; также
с трудом поддается лечению.
Сепсис – попадание инфекции в кровяное русло приводит к ее распространению на многие органы и ткани с образованием в них гнойных очагов. Это
одно из самых тяжелых последствий гайморита.
Ищете средство от насморка и гайморита?
Добавьте в свой список растительные препараты: они одинаково эффективны в разных ситуациях:
- когда нужно поддержать иммунитет во время очередного простудного заболевания, сопровождающегося насморком;
- если требуется оперативное лечение гайморита в начальной стадии и закрепление полученного результата;
- при комплексной терапии хронического гнойного гайморита в сочетании с прогреванием.
Почему стоит попробовать именно растительные препараты? Все дело в их уникальных преимуществах:
- Состав. В каждой капсуле – экстракты целебных трав: корня имбиря, примулы, плюща, хрена, бузины, хмеля, тимьяна, очанка, горечавки, пассифлоры и сосны. Такой «коктейль» выступит лучшим оружием в борьбе с вирусами, бактериями и воспалениями. Если у вас или у вашего ребенка гайморит без насморка – попробуйте такое средство.
- Безопасность. Растительные средства от гайморита могут принимать подростки c 14 лет, взрослые и пожилые люди, а также аллергики и люди, страдающие определенными заболеваниями. Никаких побочных эффектов, противопоказаний или привыкания. Только положительные отзывы и отличный результат.
- Эффективность. Растительные средства от гайморита быстро устраняют причину болезни – вирусы и бактерии, борются с насморком и заложенностью носа, поддерживают иммунитет и снимают воспаления и отек слизистых оболочек носа. Всего одна капсула в день – и можно дышать и жить спокойно.
Теперь вы знаете, что делать, чтобы насморк не перешел в гайморит. Лечитесь правильно и будьте здоровы!
Симптомы и формы гайморита
При гайморите характерно вечернее обострение симптомов, утром они ослабевают
Стоит обратить внимание на такие признаки, как:
- Нос заложен продолжительное время.
- Из носа выделяется слизь или гной.
- Температура выше нормы.
- Затрудненное дыхание.
- Озноб.
- Повышенная слабость, утомляемость.
- Пониженная работоспособность.
- Частые головокружения.
- Боль и давление в области переносицы, лба и глазниц, усиливаются при наклонах вниз.
- Сниженный аппетит.
При долгом отсутствии лечения возникают отеки, снижается или пропадает обоняние, заметны изменения в голосе. Характерной особенностью становится неприятный запах изо рта и привкус.
При подозрениях на гайморит следует обращаться за осмотром к лору. Во время диагностики врач узнает жалобы и симптомы, увидит строение носовой полости с помощью снимка для того, чтобы определить, схему лечения и меры профилактики.
По типу проявлений гайморит можно разделить на такие формы:
- Вирусный – заложенный нос, прозрачные выделения, небольшое повышение температуры. Возможно вылечить за 5–7 дней.
- Бактериальный – густые выделения желтого цвета, боль в области переносицы, высокая температура, слабое самочувствие.
- Аллергический – отекшая слизистая оболочка вследствие воздействия аллергена. Жидкие выделения из носа, частые чихания.
Как происходит процесс пункции гайморовой пазухи?
Перед операцией врач назначит обследование, а сама процедура в большинстве случаев выполняется амбулаторно, под местной анестезией.
Диагностика
ЛОР-врач соберет анамнез заболевания, затем проведет осмотр. Для уточнения диагноза могут понадобиться рентгенография и компьютерная томография, которые позволят хирургу детально понять характер изменений в гайморовой пазухе и составить план лечения.
Подготовка
Стандартный план обследования перед пункцией гайморовой пазухи включает анализы крови и мочи, тесты на инфекции (сифилис, гепатиты В и С, ВИЧ), показатели свертываемости крови, а также рентгенографию легких и ЭКГ. Также необходимы заключения стоматолога, терапевта, анестезиолога-реаниматолога (при выполнении операции под наркозом).
Болезненна ли процедура?
При грамотно проведенной анестезии процедура прокола гайморовой пазухи абсолютно безболезненна. Возможны неприятные ощущения во время местной анестезии – в момент укола иглой.
Операция пункции гайморовой пазухи проходит либо под местной анестезией, либо под наркозом – все зависит от тяжести гайморита и состояния больного.
При местной анестезии обезболивают место надреза мягких тканей и слизистой, что причиняет пациенту психологический дискомфорт.
Этапы операции
При местном обезболивании введениеанестетика выполняют в области разреза (под верхней губой). После такой заморозки мягкие ткани разрезают, а кость прокалывают. Место прокола расширяется, гайморова пазуха промывается, хирург устанавливает дренаж и зашивает операционную рану.
Перед эндоскопической гайморотомией рекомендуют закапать в нос сосудосуживающее средство, чтобы уменьшить количество слизи. Далее под местной анестезией сюда вводят зонд с камерой, который попадает в верхнечелюстную пазуху через естественное отверстие между ней и носовой полостью. Пазуху промывают, зонд извлекают.
Послеоперационный период и реабилитация
После радикальной гайморотомии в пазухе могут оставаться дренажи и тампоны, которые убирают через 8–24 часа после операции. Восстановление после такой операции занимает больше времени, место прокола может сильно болеть, иногда возникают онемение носа и зубов.
Реабилитация после эндоскопической операции проходит быстрее и проще. После неё достаточно соблюдать гигиену рта, зева и носа, а также постельный режим в первые 2–3 дня после операции.
Что такое гайморит, виды
Более точное название патологии – верхнечелюстной синусит. Основные виды гайморита:
- катаральный;
- гнойный;
- одонтогенный;
- аллергический;
- вирусный;
- пристеночный;
- полипозный;
- левосторонний;
- правосторонний;
- двухсторонний.
Расположение гайморовых пазух
Другое название – верхнечелюстная полость. Это парный орган, занимающий практически все тело кости. Расположение гайморовых пазух – над коренными зубами. Имеет следующие стенки:
- задненаружную;
- верхнюю;
- медиальную;
- нижнюю;
- переднюю.
Причины острого воспаления
Основные причины гайморита:
- анатомические предрасположенности (искривление носовой перегородки, увеличение нижних носовых раковин, плохая работа соустий);
- вирусные инфекции (ротовая полость, носоглотка);
- аллергия;
- бактериальные инфекции;
- не до конца вылеченные стоматологические патологии (пародонтоз, кариес);
- хронический фарингит;
- тонзиллит;
- ринит (острый или хронический).
Острый гайморит развивается за несколько дней. Имеет торпидное, молниеносное течение.
Психосоматика утверждает, что основной причиной гайморита у взрослых является наличие подавленных эмоций и стрессов. Это не так.
Несмотря на то, что вегетативная нервная система (ВНС) регулирует тонус сосудов и активность железистого эпителия в гайморовых пазухах, ее роль в развитии заболевания несущественна.
С острым гайморитом в армию не берут
Если болезнь носит хронический характер, то принимается во внимание частота рецидивов и общее состояние призывника
Экссудативный
Экссудативный гайморит является начальной стадией воспаления слизистой придаточной пазухи носа. Количество выделений увеличивается. В околоносовой области присутствует дискомфорт. Дополнительные симптомы:
- полнокровие слизистой;
- отечность;
- покраснение.
Гнойный
Зачастую развивается на фоне вирусной патологии верхних дыхательных путей. Возбудитель – микроорганизмы и патогенные бактерии, а также продукты их жизнедеятельности. Гнойные выделения умеренные. Они сопровождаются:
- заложенностью носа;
- развитием лихорадки;
- заложенностью ушей;
- снижением обоняния.
Температура при гайморите повышается до 38-40 градусов.
Мицетома гайморовой пазухи
Аспергиллома, или мицетома гайморовой пазухи, – особая форма воспалительного процесса. Имеет грибковую природу. Представляет собой скопление мицелия Aspergillus и элементов его распада.
Выделения при грибковом гайморите появляются только с одной стороны. Имеют неприятный запах. В 15% случаев в области гайморовой пазухи наблюдается неяркий болевой синдром.
Одонтогенный
Прогрессирует на фоне проникновения возбудителя из больных верхних зубов в носовую пазуху. Он провоцируется:
- микс-инфекцией;
- стрептококками;
- стафилококками.
Характерный признак острой формы – ощущение распирания в верхней челюсти.
В 70% случаях боль локализуется в области зубов и имитирует дискомфорт, возникающий при пульпите. Она усиливается при опускании головы. Односторонний насморк сопровождается отхождением слизистых или гнойных выделений.
Аллергический
Причина развития аллергического гайморита – проникновение в организм через верхние дыхательные пути провокатора: пыльцы, домашней пыли и проч.
Характерный симптом – сильные головные боли. Слизь – гнойная, имеет зеленоватый оттенок и неприятный запах.
Полипозный
В 80% случаев полипозный гайморит развивается на фоне острой аллергической реакции. Консистенция – слизистая. Носовое дыхание затруднено, человек старается дышать ртом. Наблюдаются нарушения вкуса, аппетит снижается.
Левосторонний и правосторонний
Причиной одностороннего гайморита является искривление носовой перегородки. Она приводит к патологии соустий. На этом фоне наблюдается изменение аэрации. В результате слизистая постоянно раздражается, воспаляется и отекает.
Соустья закрываются, нарушается естественный отток вырабатываемой слизи, в которой поселяются микроорганизмы. Это приводит к развитию гнойного процесса.
При воспалении левой верхнечелюстной пазухи диагностируется левосторонний гайморит. Когда поражается правая верхнечелюстная пазуха, выявляется правосторонний гайморит.
Двухсторонний
Представляет собой осложненное инфекционное воспаление гайморовых пазух. Общие симптомы:
- обильное слезотечение;
- общая интоксикация;
- апатия.
Лечение
Можно ли вылечить хронический гайморит? Как и все хронические заболевания, он с трудом поддается радикальному излечению. Однако грамотно подобранный комплекс терапевтических мероприятий позволит значительно снизить частоту обострений и интенсивность проявления симптомов. С этой целью применяются:
- Антибиотикотерапия. Вид антибиотика, схема его приема определяются врачом.
- Антигистаминные средства необходимы при аллергическом характере воспаления.
- Муколитики — препараты, разжижающие слизь.
- Сосудосуживающиесредства, спреи на основе кортикостероидов .
Большое значение придается местным процедурам — промыванию солевыми и антисептическими растворами, введению лекарственных средств. Однако при сильной отечности или закупорке соустья возникает необходимость прокола. Через иглу удаляется экссудат, околоносовая камера промывается антисептиком и в нее вводится антибиотик. Трубки могут быть оставлены на период лечения. Промыть пазуху можно с помощью Ямик-катетера. Обе процедуры осуществляются в условиях клиники под местной анестезией.
В период ремиссии:
- Оперативное вмешательство для устранения деформаций носа (септопластика, удаление аденоидов, полипов).
- Санация ротовой полости, регулярное посещение стоматолога.
- Физиотерапия (электрофорез и фонофорез с лекарствами, УВЧ, гелиево-неоновый лазер).
- Общеукрепляющие мероприятия (закаливание, физкультура, правильное питание, дыхательная гимнастика).
Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
Диагностика гайморита проводится в несколько этапов. Первый этап – это непосредственно обращение к врачу отоларингологу. Врач оценит жалобы, данные анамнеза и отличит гайморит от других похожих на него заболеваний со сходными симптомами. Например, заложенность носа встречается при аллергическом рините или при искривленной носовой перегородке. Лор-врач проводит общее обследование всех органов и систем, оториноларингологическое исследование, оценку показателей крови. При необходимости, врач может взять мазок из носа и горла для бактериологического исследования. В нашей клинике мы используем высокоинформативные методы исследования: эндоскопию, фиброскопию и микроскопию полости носа.
При эндоскопии можно детально посмотреть, есть ли в полости носа гной, как он распространен, из каких соустий он распространяется, оценить отек слизистой полости носа и исключить другие причины, которые могут вызвать гайморит.
Также больным показано рентгенологическое исследование околоносовых пазух. По показаниям доктор может назначить рентгенограмму околоносовых пазух или компьютерную томографию. Рентгенограмма околоносовых пазух – исторический метод исследования, но при этом он ничуть не потерял своей актуальности. Он достаточно информативен, и на этапе первичной диагностики помогает врачу понять, какие пазухи воспалены и какой объем патологического содержимого в пазухах. Однако, компьютерная томография, в отличие от рентгена, дает более информативный и детальный результат, помогает врачу понять причину появления болезни, ее распространение, и увидеть нарушение анатомических структур носа и пазух.
Причины развития
По причине возникновения гайморит бывает риногенным, одонтогенным, травматическим, аллергическим.
Краткая характеристика.
- Риногенный — возникает на фоне ринита. Провоцирующими факторами могут быть бактерии, вирусы, гипотермия, аллергия, побочное действие лекарств. Если вовремя не вылечить это заболевание, то оно распространится глубже, влияя уже не только на полость носа, но и на пазухи.
- Одонтогенный гайморит появляется из-за стоматологической инфекции, которая постепенно переходит на слизистую пазухи (ткани вокруг зуба воспаляются, отекают, частично разрушаются с образованием сообщения между пазухой и ротовой полостью), отчего та воспаляется.
- Травматический гайморит возникает в результате механического повреждения гайморовой пазухи, носовой перегородки или верхней челюсти.
- При аллергическом рините организм по-особому реагирует на один из раздражителей, вызывающих реакцию. Сначала воспаление появляются неприятные ощущения в носовой полости, затем переходит на верхнечелюстные пазухи. В качестве аллергенов выступают пыльца, шерсть, экскременты животных, пылевые клещи, растения химические соединения.
По характеру течения гайморит бывает:
- острым (длительность заболевания, менее 3 месяцев);
- рецидивирующим острым (эпизоды повторяются до 4 раз в год);
- хроническим (появляется, если не лечить острую стадию, то есть через 3 месяца после начала болезни, редко выступает как самостоятельное заболевание);
- обострением хронического гайморита (при появлении новых симптомов вдобавок к уже существующим).
Степень тяжести острого гайморита варьирует от легкой до тяжелой:
- При легком течении симптомы выражены умеренно: отсутствует лихорадка, головные боли и осложнения, присутствуют небольшая заложенность, кашель, выделения из носа.
- На среднетяжелой стадии температура находится в пределах 38 °С, наблюдаются кашель и насморк, добавляются тяжесть головы (в проекции околоносовых пазух) при движении и наклоне, может присоединится отит.
- В тяжелом случае температура превышает 38 °С, все привычные симптомы проявляются сильнее, возникает периодическая или постоянная болезненность в проекции околоносовых пазух, усиливающаяся при движении или наклоне головы. Со временем возможны внутричерепные или орбитальные осложнения.
Гайморит развивается после попадания в пазухи болезнетворных микроорганизмов: вирусов, грибков, бактерий. У детей чаще всего возбудителями являются пневмококк, вирус парагриппа, стрептококк, стафилококк, риновирус, гемофильная палочка и другие.
Если иммунитет ребенка в порядке, то он достаточно легко может побороть инфекцию, но бывают случаи, когда здоровье ослаблено, и организм не может больше нормально сопротивляться возбудителю.
Среди факторов, влияющих на снижение иммунитета и помогающих возбудителям проникнуть в организм, можно выделить следующие:
- заболевания верхних дыхательных путей (ринит, ОРВИ, тонзиллит, фарингит);
- воспаления в полости рта (кариес или стоматит);
- увеличение аденоидов;
- полипы или другие образования в носовой полости;
- узкие носовые ходы;
- искривление носовой перегородки.
Важно: гайморит или верхнечелюстной синусит обычно имеет двусторонний характер, то есть воспаление проникает разу в обе пазухи.
Принципы консервативной терапии
- Лечебный курс как хронического, так и острого гайморита начинается с терапевтического лечения. Как правило, лечение гайморита у взрослых комплексное и включает в себя использование медицинских препаратов и соответствующих физиотерапевтических процедур. Медикаментозная терапия состоит из:
- Приема антибиотиков в период обострения. Антибактериальные препараты назначаются строго индивидуально при бактериальной и грибковой форме гайморита, но перед этим обязательно определяется чувствительность к микроорганизмам, чтобы выбрать оптимально подходящую группу антибактериальных препаратов. Обычно для лечения гайморита используются макролиты, антибиотики пенициллинового ряда или цефалоспорины. Антибиотики предотвращают дальнейший рост бактерий. Антибактериальные препараты назначают перорально или аэрозольно в виде аппликаций на слизистую полости носа. Инъекционный способ введения используется реже, только при активном ухудшении состояния и возникновении осложнений. Антибиотики, как правило, принимаются 5-7 дней, заметное улучшение наступает на 3и сутки.
- Приема противовоспалительных препаратов. Обычно назначаются в форме таблеток или стероидного спрея, помогают снять воспаление, снять отек слизистой и снизить секрецию слизи. Спрей эффективнее за счет направленного действия и соблюдения точной дозировки.
- Закапывания капель на растительной основе. Масляные капли борются с бактериями, вызвавшими заболевание, а также разжижают слизь для быстрого ее выведения и снятия заложенности. Мягкое действие капель не раздражает и не пересушивает слизистую.
- Самостоятельного промывания носовой полости антисептиками. Перед тем как закапать в нос капли, нужно его промыть. Для этой цели используются соляные растворы, растворы с морской водой и готовые антисептики. Они очищают полость носа, разжижают слизь, увлажняют и дезинфицируют слизистую оболочку.
- Приема антигистаминных средств второго поколения, т.к. зачастую гайморит является следствием аллергической реакции.
- Приема бронхорасширяющих средств. Медикаменты улучшают дренаж носовых пазух, благодаря чему слизь быстро отходит.
- Приема иммуномодуляторов. Антибиотики снижают защитные функции организма, поэтому иммунные препараты крайне необходимы в общей терапии синусита.
Параллельно с предложенной схемой лечения отоларинголог определяет причину, вызвавшую гайморит. Так, например, если провокатором заболевания становится какая-либо стоматологическая проблема, то нужно в обязательном порядке санировать зубы, иначе гайморит обострится снова.
Если причиной гайморита у взрослого является искривленная перегородка носа, то доктор рекомендует сделать септопластику – операцию по выравниванию исходного положения носовой перегородки.
Физиотерапевтические процедуры
Физиотерапия – это ключевой фактор в лечении гайморита у взрослых пациентов. Домашнего промывания носа недостаточно, нужно усилить терапевтический эффект. Существуют несколько методов лечения, необходимость которых определяет отоларинголог:
- Промывание методом перемещения «Кукушка». Заключается в подаче смеси антисептического раствора и антибиотика в одну ноздрю и отсасывании ее из другой ноздри. Чтобы жидкость не попала в гортань, нужно поднять мягкое небо. Для этого пациент произносит звуки «ку-ку» и протяжное «и-и-и». Промывание проводится с использованием специального шприца. Жидкость попадает во всех пазухи через соустья.
- Промывание ЯМИК-катетером. Представляет собой высасывание гноя вакуумным путем без прокола и травматизации носа. Стоит отметить, что этот способ имеет ряд противопоказаний, поэтому он назначает только в определенных случаях.
- Промывание полости носа и придаточных пазух с помощью ультразвука на аппарате КАВИТАР, при котором эффективно снимается отек слизистой и проводится эвакуация содержимого пазух через естественные соустья.
После купирования воспаления и снятия острой симптоматики ЛОР-врач назначает курс ультрафиолетовой терапии, УЗИ-лечения, фонофореза с окситетрациклином, лазерного облучения, электрофореза с антибиотиком.
Способы прогревания
К домашним средствам прогревания носа при гайморите относятся:
- Синяя лампа (рефлектор Минина). Этот простейший нагревательный прибор имеется у многих. Его действиеосновано на инфракрасном излучении, прогревающем ткани на глубину до 3 см от поверхности кожи. Синий цвет лампы необходим, чтобы не раздражать глаза сквозь закрытые веки. Сухое тепло способствует отхождению остатков слизи, восстановлению клеток эпителия слизистой оболочки полости носа и пазух, активации местного кровообращения. Лампа держится на расстоянии около 20 см от области носа в течение 15-20 минут, процедура повторяется 2-3 раза в день на протяжении 2 недель.
- Каленая соль. Данный способ можно отнести к народным рецептам, он знаком каждому. На сковороде разогревается 100 г соли крупного помола, можно использовать и другие сыпучие материалы (песок, мелкую крупу). Нагретый материал помещается в мешочек из плотной ткани и прикладывается к больной пазухе на 15 минут. Жжения быть не должно, при необходимости под соляной мешочек можно положить носовой платок либо полотенце.
- Сваренное вкрутую яйцо — еще один источник сухого тепла. Горячее яйцо заворачивают в льняную салфетку и размещают в области проекции одного или обоих синусов. Держать, пока яйцо не остынет.
- Парафиновые аппликации. Разогретый парафин наносится кистью по бокам от носа слоем 0,7-1 см. Сверху положить бумагу и полотенце. Через час парафин снимают.
- Горячие компрессы. Кусок мягкой ткани или сложенная в несколько слоев марля пропитывается горячей водой и накладывается над пазухой. Сверху помещается полиэтилен, лицо накрывается полотенцем. Компресс меняют по мере его остывания. Процедура длится 10-15 мин.
- Паровые ингаляции — способ прогревания носа при синуситах, знакомый с детства. Дышать можно над содово-солевыми растворами, отварами трав (ромашка, лавровый лист, зверобой, шалфей), только что сваренным картофелем. Для усиления антисептического эффекта в травяные и солевые растворы добавляют несколько капель настойки йода, прополиса, эфирные масла. Необходимо сесть перед ковшиком с горячей жидкостью, накрыться большим полотенцем. Вдыхать пар носом (при сильной заложенности закапать сосудосуживающий препарат), лицо держать на расстоянии, при котором не ощущается дискомфорт и жжение верхних дыхательных путей. Продолжительность процедуры — 15-20 минут.
При лечении гайморита у детей важно следить, чтобы прогревающие средства не вызвали ожога кожи и слизистых. Температура и продолжительность теплового воздействия зависят от возраста ребенка и определяются доктором
Причины гайморита
Чаще всего гайморит возникает как осложнение простудных инфекционных заболеваний (таких как грипп, ОРВИ). Способствовать возникновению и развитию гайморита могут пониженный иммунитет, особенности строения носовых ходов (например, искривлённая носовая перегородка), подверженность аллергическому насморку, повышенная чувствительность вегето-сосудистой системы к раздражителям (так называемый вазомоторный ринит).
Изнутри пазухи выстланы оболочкой, которая вырабатывает слизистый секрет. Если человек здоров, выработанное незначительное количество слизи без проблем выводится через соустье пазухи в носовую полость, и с этим постоянным потоком из пазух удаляются попавшие туда вместе с воздухом микроорганизмы и пылевые частицы.
Как только начинается насморк, отекает слизистая носовой полости, иногда – включая слизистую соустий. Вход в пазуху перекрывается. Если отёк значительный, в пазуху перестаёт поступать кислород, создавая благоприятные условия для развития анаэробных патогенных микроорганизмов. В пазухе возрастает давление, возникает распирающее ощущение, а потом боль. Патогенные бактерии вырабатывают токсины, которые, попадая в кровь, способны вызвать признаки общей интоксикации. Развивается воспаление слизистой уже самой пазухи, то есть собственно гайморит. Слизь превращается в гной, который, имея более вязкую консистенцию, даже уже при спавшем отеке, не может выйти из пазухи естественным образом. Иногда гной заполняет всю пазуху, при этом острота болевых ощущений возрастает.
Обычно воспаление не ограничивается только одной пазухой, а затрагивает сразу и гайморовы, и лобные пазухи, а также решетчатый лабиринт в глубине носа. В этом случае говорят о полисинусите (синусит – это воспаление любой околоносовой пазухи; гайморит является частным случаем синусита).
Гайморит, проявившийся в виде изолированного воспаления только одной пазухи, может иметь одонтогенное происхождение, то есть быть следствием воспаления в зубочелюстной области. Если гайморова пазуха имеет значительный объём, её от верхушек корней зубов отделяет лишь тонкая кость, а в отдельных случаях верхушки корней зубов прилегают непосредственно к слизистой оболочке пазухи. В этом случае запущенное воспаление в области четырёх самых дальних верхних зубов или непрофессиональная операция по удалению зуба могут привести к инфицированию слизистой гайморовой пазухи.
Как делается прокол при гайморите?
Когда ЛОР-врач говорит пациенту: «В Вашем случае нужно делать операцию», – многие задаются вопросом, как же делается прокол при гнойном гайморите? Прокол носа для грамотного оториноларинголога — это стандартная операция, которую он проводит с высокой точностью и качественно. Эффект от операции во многом зависит от опыта ЛОР-врача. Поэтому перед проведением операции ответственно отнеситесь к выбору клиники, где будете проходить лечение от гнойного гайморита, и врача.
Операцию делают в несколько этапов.
Первый этап операции — анестезия. Операция проводится под местной анестезией. Обычно в качестве анестетика используется лидокаин. Ватный тампон смачивается в лекарственном препарате и аккуратно вводится в полость носа. Перед непосредственным проведением операции доктор обязательно убедится, что анестезия подействовала. При необходимости доза анестетика будет увеличена. Поэтому не нужно бояться боли — её нет. Единственным неприятным моментом будет громкий хруст кости во время самого прокола, но не более.
Большую роль в проведении операции имеет эмоциональное состояние и настрой больного: многим морально тяжело наблюдать, как доктор берёт иглу и делает прокол. Поэтому, в случае если вы не можете справиться с волнением, рекомендуем в день операции принять успокоительное средство, которое вам подходит.
Второй этап операции — непосредственно прокол. Прокол при гайморите делается специальным инструментом — иглой Куликовского. Это длинная игла с изогнутым концом. К другому концу иглы подсоединяется шприц. ЛОР-врач берёт в руки эту иглу и аккуратно нащупывает самую тонкую область в стенке пазухи. Определив нужное место, доктор делает прокол, тем самым проникая в область пазухи, заполненную гнойным содержимым, и переходит к третьему этапу операции.
Заключительный этап операции — промывание пазух носа. Шприц, присоединённый к игле, подаёт в пазуху антисептический раствор, который разжижает застоявшиеся гнойные массы, и они вымываются в расположенный рядом с пациентом лоток. Голова пациента при этом наклонена немного вперёд, чтобы облегчить выход гнойных масс. Длительность промывания в каждом конкретном случае индивидуальна. Промывание делают до тех пор, пока промывочный раствор не будет выходить в лоток чистым и прозрачным, без кровяных и гнойных скоплений.
Больному нужно морально настроиться и подготовиться, поскольку он будет видеть вживую всё, что вытекает из его носа (гнойные и кровяные примеси). Но в любом случае, тот факт, что теперь это всё находится не внутри пазух носа, должен успокаивать.
Как лечить
Лечение вирусного гайморита включает набор средств, помогающих избавиться от насморка, снять отек слизистой и обеспечить регулярную очистку пазух. Это противоотечные препараты сосудосуживающего действия, кортикостероидные средства, лекарства на основе эфирных масел. Все они имеют свои минусы. Сосудосуживающие вызывают привыкание и поэтому их дозировка и длительность курса строго ограничены. Масляные, хотя и являются натуральными, нежелательны для аллергиков. Ситуация может усложняться дополнительными условиями (например, лечение гайморита при грудном вскармливании несовместимо с применением сосудосуживающих или стероидных средств). Вот почему выбор лекарств лучше доверить специалисту, знания и опыт которого помогут сделать оптимальные назначения. Чтобы избавиться от бактериальной инфекции, в терапевтическую схему придется добавить антибиотики.
Гайморит: лечение
Тактика лечения подбирается индивидуально, исходя из формы заболевания и состояния больного. На первичном приёме оториноларинголог проводит диагностические мероприятия, чтобы подтвердить наличие воспаления. Для этого проводится риноскопия, эндоскопия носовой полости, синуссканирование. При необходимости пациент направляется на рентген. Рентгеновский снимок позволяет лор-врачу сделать нужные выводы о состоянии пазух.
Общая схема лечения включает:
антибактериальные препараты (препарат и дозировку назначает исключительно оториноларинголог
Важно пропить лекарство полный курс, даже если вы чувствуете облегчение. Недолеченная болезнь легко хронизуется либо провоцирует тяжёлые осложнения);
антигистаминные средства, чтобы снять отёчность слизистой оболочки пазух и полости носа;
промывания носа солевыми растворами;
сосудосуживающие капли;
антисептические средства;
жаропонижающие препараты.
Важным этапом лечения является промывание гайморовых пазух у лор-врача, которые позволяют очистить пазухи от патогенного содержимого. Методов промывания два: вакуумное методом перемещения жидкости (пациентам больше знакомо бытовое название процедуры – «кукушка») и промывание ЯМИК-катетером.
Важно не только качественно промыть пазухи, но и купировать воспаление. С этой задачей отлично справляются физиотерапевтические процедуры, которые также улучшают трофику тканей и усиливают эффект от лекарств:
- инфракрасная лазерная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- фотодинамическая терапия;
- магнитотерапия.
Если состояние больного тяжёлое, и никакие способы не помогают очистить пазухи от гноя, лор-врач проводит пункцию пазухи (прокол), сочетая его с медикаментозной и физиотерапией.