Диета для поднятия иммунитета
Есть еще особые нутриенты, которые важны для нас в комплексе противоинфекционной защиты и для препятствования избыточным воспалительным процессам. Омега-3-полиненасыщенные жирные кислоты. Обеспечивают они не только защиту от патогенов, но и противовоспалительные сигналы. Они попадают в наш организм в основном при употреблении рыбы и других морепродуктов. Этим веществом богаты лосось, сельдь, макрель. Современный стиль питания приводит к дисбалансу жирных кислот в пользу омега-6, который содержится в таких продуктах как свинина и масло для жарки, что провоцирует избыточное воспаление. Большинство людей испытывают дефицит омега-3-полиненасыщенных кислот от общего количества в эритроцитах и это негативный фактор. Для профилактики респираторных заболеваний особенно в условиях пандемии врачи рекомендуют комплекс из витамина Д и омега-3, дозировка рассчитывается, исходя из индекса массы тела, чем она выше, тем больше потребуется витамина и омеги.
Как повысить иммунитет после коронавируса
К иммуносупрессии (снижению активности иммунной системы) после COVID-19 стоит отнестись с особым вниманием, ведь во время восстановления иммунитета очень важно не пропустить обострение имеющихся хронических болезней. Всем перенесшим коронавирус необходимо пройти комплексное обследование у врача-терапевта, который при необходимости назначит лекарственные препараты для профилактики развития осложнений. Не занимайтесь самолечением и не назначайте сами себе различные таблетки, БАДы и витаминные препараты
Прием каких-либо добавок и витаминов для повышения иммунитета показан только в том случае, если у вас подтвержден дефицит того или иного витамина и микроэлемента у взрослого или ребенка
Не занимайтесь самолечением и не назначайте сами себе различные таблетки, БАДы и витаминные препараты. Прием каких-либо добавок и витаминов для повышения иммунитета показан только в том случае, если у вас подтвержден дефицит того или иного витамина и микроэлемента у взрослого или ребенка.
Правильное питание и образ жизни после коронавируса
При отсутствии противопоказаний пациенту могут порекомендовать курс массажа, рефлексотерапии и другие немедикаментозные методы реабилитации. И конечно, во время восстановления после коронавируса стоит помнить о старых, банальных, но очень важных правилах. Для укрепления иммунитета необходим здоровый сон не менее 7-8 часов в сутки, разумная физическая и двигательная активность, избегание переохлаждений и перегрева, дыхательная гимнастика, соблюдение правил личной и общественной гигиены, минимизация стрессовых ситуаций и правильное питание.
Придерживайтесь сбалансированного питания с достаточным содержанием необработанных или цельнозерновых продуктов в виде круп. Нут, фасоль и чечевица – источник легкоусвояемого растительного белка, витаминов группы B, меди и цинка. Употребляйте свежие овощи, фрукты, ягоды, салатные листья и зелень, мясо, жирную рыбу, растительные масла и орехи, кисломолочные продукты. Пейте больше чистой воды, ограничив напитки с добавлением сахара. Питаться необходимо не реже трех раз в день, при желании допустимы перекусы.
При отсутствии аппетита можно принимать сипинговые смеси – специальные сбалансированные питательные смеси, которые можно пить через трубочку несколько раз в день. Они помогут поддержать необходимый энергетический баланс и дадут силы для восстановления после заболевания.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
https://cyberleninka.ru/
Виды иммунитета
В медицине иммунитет подразделяют на:
- врожденный (синонимические названия – видовой, неспецифический, наследственный);
- приобретенный (как его еще называют, специфический, адаптивный).
Врожденный иммунитет – это характеристика, которую мы получили в процессе эволюции, генетической адаптации к условиям окружающей среды. Именно благодаря ему, человек не болеет чумой собак, инфекционной анемией лошадей, холерой кур и т.п., а животные не могут заразиться от нас корью, сифилисом, гонореей.
Адаптивный иммунитет – пассивно либо активно приобретенный иммунитет, который мы получаем в течение жизни. В первом случае он возникает после перенесенного инфекционного заболевания, во втором – вследствие вакцинации.
В отличие от врожденного, приобретенный иммунитет не передается по наследству. Но иногда он может передаваться от матери к ребенку через плаценту или грудное молоко. Это, так называемый материнский иммунитет, являющийся временным явлением – чаще всего, он защищает ребенка до 6 месяцев, но не может уберечь от некоторых опасных заболеваний (например, грипп или туберкулез).
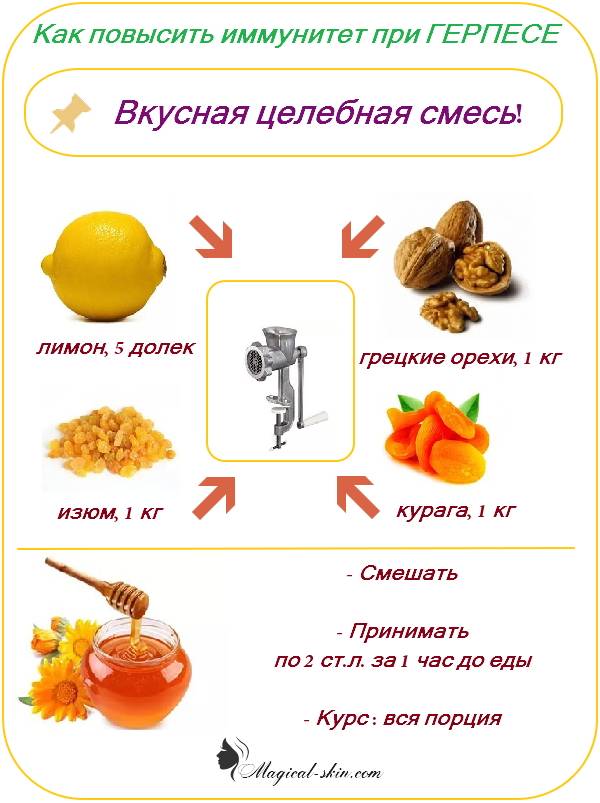
Герпес и беременность
Даже если будущая мама никогда не замечала у себя проявлений герпеса, ей нужно знать о том, что это за вирус и как он может отразиться на здоровье малыша. Появление герпеса во время беременности не всегда представляет опасность. Он бывает двух типов: генитальный (локализуется в области половых органов) и оральный (появляется на лице). Второй вариант не так опасен.
А вот генитальный герпес — более серьезное заболевание, которое может навредить жизни ребенка в случае, если мама получила его во время беременности или если он находится в фазе обострения в момент родов.
Его последствиями могут стать:
- замершая беременность;
- самопроизвольный аборт;
- преждевременные роды.
Опасно также заражение ребенка вирусом во время родов — это может привести к угрозе для здоровья и жизни малыша. Это касается и орального герпеса.
Однако женщины, у которых был обнаружен вирус генитального герпеса еще до зачатия, не передают его ребенку, так как малыш временно получает материнские антитела к нему. Есть статистика, по которой около 25 – 30 % беременных женщин имеют этот вирус и соответствующие антитела, однако лишь 0,1 % малышей были заражены им во время родов.
В любом случае всем нужно помнить о том, что, если у человека, контактирующего с малышом, есть «простуда» на губе, ему следует быть очень осторожным и не допускать контакта вируса с кожей малыша.
Чтобы защитить ребенка, маме с вирусом генитального герпеса нужно:
- не волноваться — в большинстве случаев малыш будет в безопасности;
- сообщить об этом акушеру во время беременности;
- рассказать доктору, если она ощущает боль, у нее наблюдаются высыпания или другие признаки обострения герпеса во время беременности и особенно накануне родов;
- при обострении (а также если женщина получила этот вирус во время беременности и особенно в последнем триместре) доктор порекомендует кесарево сечение. В любом случае нужно обсудить план родов, чтобы убедиться в том, что не возникнет ситуаций, во время которых малыш может получить контакт с вирусом;
- после родов нужно следить за малышом и консультироваться с врачом, чтобы убедиться, что ребенок здоров;
- что касается приема антивирусных средств против герпеса, то многие врачи это практикуют, особенно в период приближения даты родов, однако нет установленных данных, позволяющих утверждать, что такая терапия полностью безопасна для будущего малыша.
Если у вас нет герпеса:
- убедитесь в том, что вы и ваш партнер действительно не являетесь носителями вируса. Герпес может никак не проявлять себя — сдайте кровь на анализ;
- используйте презервативы, а в последнем триместре лучше воздержаться от секса, если ваш партнер является носителем вируса;
- воздержитесь от орального секса, если у партнера «простуда» на губе.
Уникальный помощник
Высоким противовирусным действием обладают препараты из группы рекомбинантных интерферонов. В последние годы широкое распространение для профилактики ОРВИ и в комплексном лечении многих инфекций получил препарат Виферон. Основным действующим веществом этого лекарства является альфа-2b интерферон, полученный генно-инженерным методом. К тому же, усиливает противовирусную защиту и иммуномодулирующее действие препарата – уникальный состав антиоксидантов. Виферон также обладает прямым антихламидийным и опосредованным антибактериальным действием. Поэтому может назначаться в комплексной терапии хламидиоза, ОРЗ и других инфекций. Виферон Суппозитории используются ректально и воздействуют на весь организм. Лекарственные формы препарата Виферон Гель и Виферон Мазь создают местную защиту непосредственно во «входных воротах инфекции» – слизистые оболочки носовых ходов и миндалин. Препарат противостоит размножению и распространению возбудителя, а также усиливает неспецифические факторы защиты организма. Виферон Гель может быть рекомендован для предупреждения заражения ОРВИ, включая грипп, что особенно требуется в сезон вирусной активности.
По материалам:
1. «Современные подходы к терапии острых респираторных инфекций у детей», О.В. Блинова, О.В. Быстрова, О.В. Зайцева.
2. «Иммунотропные препараты в педиатрии», Т.П. Маркова.
Материалы подготовлены сотрудниками компании ООО «Ферон» на основе открытых информационных источников
Хороший иммунитет – тренированный
Несколько расширяя тему, раскроем понятие так называемого «тренированного иммунитета», то есть способности врожденного внутреннего иммунитета «запоминать» патогены и реагировать более эффективно на повторное инфицирование, причем не только на те возбудители, которые вызывали инфицирование ранее, но и на другие схожие инфекционные агенты. Оказалось, что это состояние достижимо не только после перенесенного заболевания, но и воспроизводится определенными (микробными) стимулами. К наиболее старым представителям бактериальных вакцин, недавно отметивших столетний юбилей, относится вакцина BCG, применяемая против туберкулеза. Феномен заключается в «перепрограммировании» клеток врожденного иммунитета и их предшественников в костномозговой ткани на долгое время. Причем запускаются механизмы выработки натуральных естественных киллеров, борющихся с различными вирусами и патогенами .
Иммуномодуляторы при лечении онкозаболеваний
Особая разновидность вторичного иммунодефицита — онкологические заболевания. Злокачественные опухоли, с одной стороны, используют иммунную систему для поддержания собственного роста, а с другой — блокируют те компоненты иммунной защиты, способные привести к отторжению опухоли.
При онкологических заболеваниях значительно увеличиваются численность и активность клеток с иммуносупрессивной активностью: миелоидных супрессорных клеток и регуляторных Т-клеток. Эти популяции клеток иммунной системы препятствуют развитию эффективного иммунного ответа против опухоли. Поэтому основная задача иммунотерапии при онкологии — перевод иммунной системы из состояния, способствующего росту злокачественной опухоли, в состояние, способствующее ее отторжению.
Давно известно, что при одних вариантах онкологических опухолей иммунотерапия более эффективна, чем при остальных. Это меланома, рак почки, миеломная болезнь, неходжкинская лимфома и т.д. При этих заболеваниях успешно применяются препараты интерферона-альфа и интерлейкина-2.
В амбулаторной практике у онкобольных применяется не только иммунотерапия, но и иммунореабилитация
Это особенно важно для пациентов, чей иммунитет снижен из-за химио- или лучевой терапии. Иммуномодуляторы повышают качество жизни таких больных благодаря иммуностимулирующим, антиоксидантным и детоксицирующим свойствам
Хорошие результаты были получены у больных с раком легкого, желудка и пищевода, колоректальным раком, опухолями почки и мочевого пузыря. В послеоперационном периоде это способствовало уменьшению частоты гнойных воспалений, ускорению реабилитации и улучшению качества жизни.
Как действует иммунитет при беременности

В целом во время беременности, особенно в первом триместре, иммунитет будущей мамы снижается, чтобы ее организм не отторгал плод. Подобное изменение происходит и на 22 – 28-й неделе — это связывают с тем, что будущему малышу требуется больше питательных веществ, и в результате мама начинает испытывать их недостаток.
Однако иммунная система, которая в период ожидания ребенка состоит из женского организма, плаценты и плода, настолько сложно организована, что ученые не имеют точного объяснения тому, что многие заболевания при беременности могут проходить. При этом будущие мамы действительно становятся более уязвимыми для простуд. Вот почему стоит позаботиться о защите своего организма во время беременности, а переживать и тревожиться об иммунитете не нужно: спустя 3 месяца после родов он вернется в норму.
Как укрепить иммунитет во время беременности? Для этого нужно позаботиться о достаточном количестве сна, здоровом режиме дня, сбалансированном питании и отсутствии стрессов. Подробнее об устройстве иммунитета и правилах его укрепления мы рассказываем здесь.
Беременность и роды
Повышение иммунитета с помощью вакцинации
Одним из простых и действенных способов специфической иммунопрофилактики, доказавших эффективность в ходе исследований, является вакцинация. Специфической такую профилактику называют потому, что она действует только против конкретного возбудителя заболевания. Так, например, прививка против гриппа поможет защитить только от этого вируса, но никак не поможет против других вирусов ОРВИ, которых насчитывается более 300. В разработке новых перспективных вакцин, представляется важным, чтобы они индуцировали не только антительный иммунный ответ (антитела на заданный возбудитель), но и клеточный иммунитет. Клеточный иммунитет как раз обеспечивает защиту от родственных штаммов, в том числе, довольно серьезных мутаций вируса.
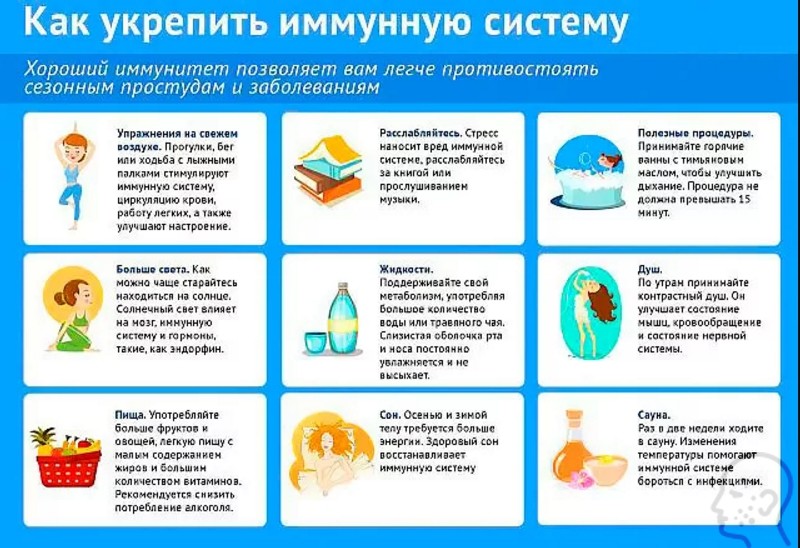
Как поднять иммунитет
Помимо использования лекарственных препаратов, о которых речь шла выше, важным является и правильное питание, а именно адекватное поступление в организм витаминов и микроэлементов
Для формирования иммунного ответа важно скорректировать количество ключевых витаминов и микронутриентов
И, до того, как начинать применять иммуностимулятор для повышения иммунитета, стоит обратить внимание на количество витамина Д. Он используется в комплексном лечении и профилактики в группах риска во время эпидемий
Этот витамин оказывает противовоспалительное и противоинфекционное действие, оказывает иммунорегуляторный эффект, продуцирует иммунные клетки СD8, которые необходимы для борьбы с вирусами Эпштейна-Барра и ковида, гриппа, а также с его участием индуцируются антимикробные пептиды. Он в некоторых случаях может помочь блокировать проникновение вируса в клетку. От уровня витамина Д в обратной зависимости находится риск развития так называемого метаболического синдрома (нарушение обмена веществ).
Здоровье спины во время беременности

По статистике, от 50 до 70 % будущих мам сталкивается с болями в спине. Причин их возникновения несколько: растущий вес ребенка смещает центр тяжести в теле мамы, и одновременно с этим гормон релаксин расслабляет связки. Но хотя неприятные ощущения в пояснице, среднем отделе позвоночника, в области шеи и плечевого пояса — норма при беременности, это отнюдь не означает, что нельзя сделать так, чтобы названные симптомы проявлялись менее остро. Как этого добиться?
Проблемы со спиной могут проявлять себя совершенно по-разному: некоторые мамы ощущают постоянную тяжесть и дискомфорт в области позвоночника, другие жалуются на резкие и внезапные боли. Если вы занимались спортом до наступления беременности и если у вас не было хронических проблем со спиной, вероятность того, что вам удастся избежать этих симптомов в грядущие девять месяцев, намного выше. Но и в этом случае следующие советы наверняка не будут для вас лишними.
Следите за осанкой. Старайтесь держать спину прямой и по возможности разминаться в течение дня.
Не забывайте про упражнения (если нет врачебных противопоказаний). Зарядка для беременных, плавание, ходьба — все это поможет не только укрепить мышцы спины, но и предотвратить появление избыточного веса, который во многом провоцирует боли в этой проблемной области.
Избегайте стрессов. Переживания и волнения во время беременности так или иначе знакомы почти каждой женщине. Очень часто стресс отзывается спазмами и дополнительным напряжением в области спины. Наверняка у вас есть свой собственный способ борьбы с таким состоянием: для кого-то это прослушивание любимой музыки, медитация или молитва, для кого-то — разговор с подругой или же с профессиональным психологом. Боли в спине — это напоминание о том, что ваш внутренний мир сейчас требует такой же заботы, как и тело.
Сделайте массаж. Обсудите с доктором, наблюдающим вашу беременность, возможность массажных процедур. Если нет противопоказаний, это может оказаться очень эффективным способом борьбы с болью в спине. Конечно, для нас не всегда доступны услуги профессионального массажиста, но в этом случае можно воспользоваться массажером или же попросить кого-то из близких аккуратно растереть вам поясницу.
Купите бандаж. Решение о том, нужен ли вам этот специальный пояс, принимает врач. Бандаж позволяет более равномерно распределить нагрузку на пояснице и бедрах. Кроме того, он поможет предотвратить появление растяжек, так как снижает чрезмерное натяжение кожи на животе.
Устройтесь поудобнее. Если вам приходится часто и подолгу сидеть, не стесняйтесь устроить себе уютное «гнездышко» — в вашем положении это совершенно естественно. Подложите подушку под спину, чтобы обеспечить себе дополнительную опору. Вытяните ноги на табуретку или сядьте по-турецки.
Спите на боку. Когда вы лежите на спине, вес ребенка целиком приходится на внутренние органы, мышцы спины и на позвоночник. Используйте подушку для того, чтобы подложить ее под поясницу, бедра или плечи, тем самым как бы «подперев» свое тело сзади.
Купите удобную обувь. В период беременности высокие каблуки и слишком узкая колодка способны провоцировать проблемы с суставами, вызывать боль в мышцах и деформацию стопы. Так что удобные, ортопедические ботинки — это тоже своего рода лекарство для вашей спины.
При возникновении любых неприятных симптомов их следует обязательно обсудить с вашим врачом-гинекологом. И хотя в большинстве случаев это вовсе не повод для беспокойства, иногда — особенно если боль резкая или ритмичная — стоит подстраховаться и немедленно связаться со специалистом.
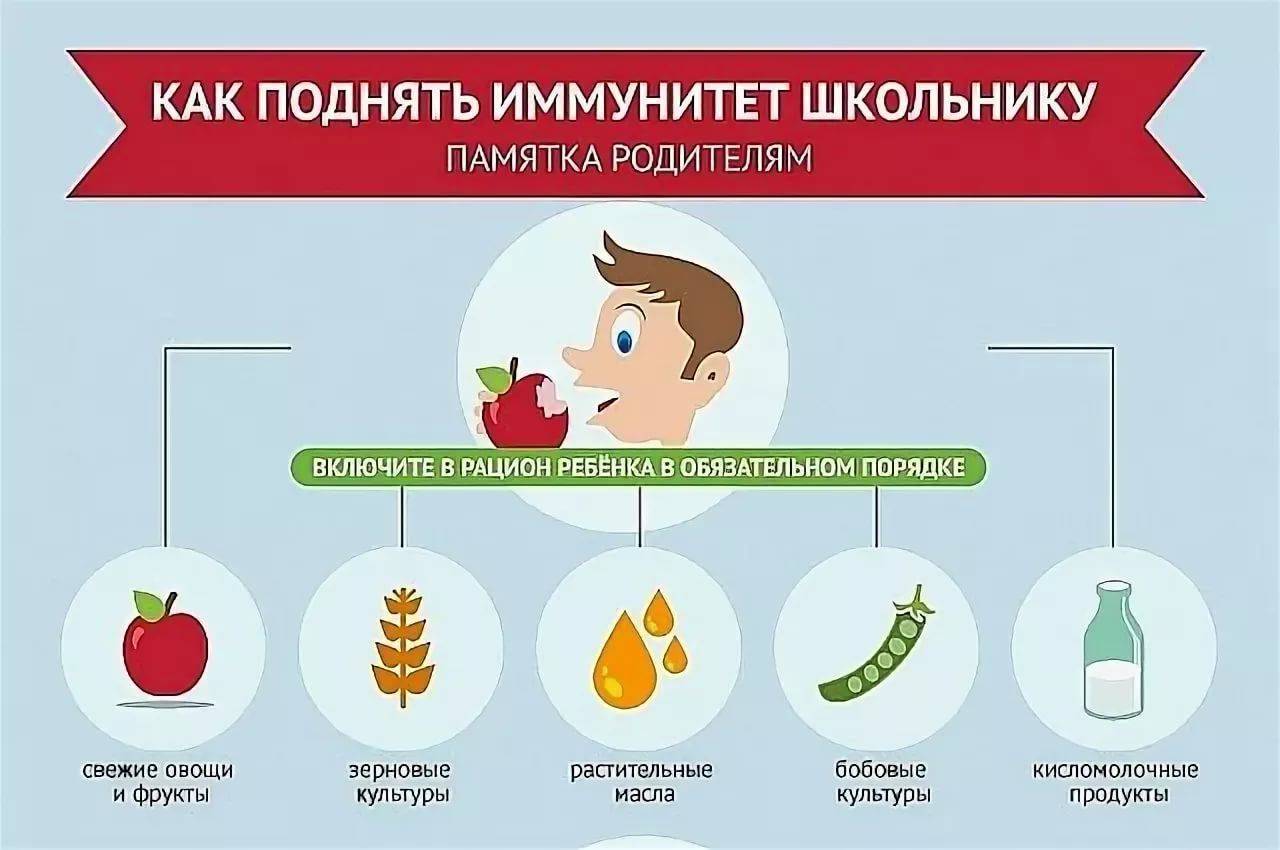
Иммуномодуляторы в лечении и профилактике респираторных инфекций у длительно и часто болеющих детей
Исследования, проводимые под руководством ВОЗ, показывают, что городские малыши болеют в 2 раза чаще, чем сельские дети. Частая причина — вирусы, повреждающие барьер мукоцилиарной системы дыхательных путей. Это приводит к наслоению бактериальных инфекций и формированию вирусно-бактериальных колоний, что утяжеляет симптомы и исход болезни.
Группа ЧБД формируется к концу первого и до третьего года жизни, когда начинается переориентация иммунного ответа на инфекции с младенческого Th2 типа на взрослый Th1. Это состояние обусловливает высокую чувствительность к инфекционным агентам и слабо дифференцированный ответ (по сравнению с реакцией взрослых) иммунитета в целом на инфекцию.
Две основных группы причин частой заболеваемости детей:
- Связанные с изменением иммунитета на фоне неблагоприятных анте- и перинатальных факторов. Это недоношенность. внутриутробная гипотрофия, гипоксия, анемия или токсикоз у матерей, родовая травма, внутриутробное инфицирование плода, резус-конфликт и гемолитическая болезнь новорожденных.
- Связанные с ранней социализацией, контактами с потенциальными возбудителями. В этом случае у малышей из-за отсутствия иммунной памяти не восстанавливаются в норме функциональные характеристики иммунной системы. Факторы риска, связанные с контактами с потенциальными возбудителями: начало посещения детсада; общение с окружающими; прием антибиотиков и антипиретиков, неполноценный уход за ребенком, плохие социально-бытовые условия.
У многих часто болеющих детей обнаруживаются маркеры герпеса, преимущественно ассоциаций вирусов с доминацией цитомегаловируса (ЦМВ), вируса Эпштейна–Барр (ЭБВ), ВГЧ 6 типа, что способствует усилению и удлинению вторичного иммунодефицита.
Дети, страдающие частыми ОРИ и рецидивирующими обструктивными заболеваниями респираторного тракта, ослабленные после перенесенной инфекции нуждаются в длительном катамнестическом наблюдении с проведением иммунореабилитационной терапии.
Иммуномодуляторы, применяемые в этих случаях, представляют собой неоднородную группу препаратов:
- Иммунорегуляторные пептиды, цитокины.
- Интерфероны, эффекторные биммуноглобулины.
- Лизаты бактерий — возбудителей инфекций верхних и нижних дыхательных путей.
Препараты, являясь молекулярными паттернами, способствуют активации адаптивного и врожденного иммунного ответа за счет активизиции функции Т- и В-клеток, нейтрофилов и макрофагов,
В педиатрической практике часто применяются препараты ОМ-85. Их основное фармакологическое действие — доставка антигенов и молекулярных паттернов бактерий, использованных при изготовлении лизата, к М-клеткам пейеровых бляшек кишечника. Эти клетки — первые клеточные мишени препарата ОМ-85. В последующем М-клетки обеспечивают трансцеллюлярный транспорт антигенов и паттернов дендритным клеткам пейеровых бляшек. Они в свою очередь активируются и предоставляют бактериальные антигены для Т- и В-лимфоцитов.
Доказано, что в соответствии с «иммунной солидарностью слизистых», инициация адаптивного иммунного ответа в пейеровых бляшках усиливает продукцию секреторных иммуноглобулинов А в кишечнике и в дыхательном тракте. На этом основана рациональная стратегия активации адаптивного иммунитета в дыхательных путях.
ОМ-85 благодаря воздействию на паттернраспознающие рецепторы дендритных клеток, моноцитов, макрофагов и нейтрофилов стимулирует системный врожденный иммунитет, обеспечивая повышение сопротивляемости против других, не входящих в состав препарата патогенов. Для профилактики ОРЗ препарат применяют тремя 10-дневными курсами с 20-дневными интервалами между ними.
Чем лечить кашель при беременности

Среди симптомов простуды кашель для женщин в положении является одним из наиболее опасных. Долгие его приступы грозят повышением тонуса матки и возникновением спазмов. Они, в свою очередь, нарушают кровоснабжение плода, а следствием этого могут быть различные осложнения — например, патологии в эндокринной системе ребенка.
Потому этот симптом обязательно нужно лечить. Обратитесь к врачу: какие-либо таблетки или сиропы от кашля можно принимать только с разрешения специалиста.
Вот безопасные способы уменьшить кашель при беременности:
- пейте теплое молоко с натуральным пастеризованным медом и сливочным маслом;
- при сухом кашле можно попробовать настой мать-и-мачехи или медуницы;
- чтобы лучше отходила мокрота, рекомендуют делать ингаляции на основе лечебных трав;
- согревающие компрессы на грудь также бывают достаточно эффективны;
- полощите горло раствором соли, соды или других средств, рекомендованных доктором.
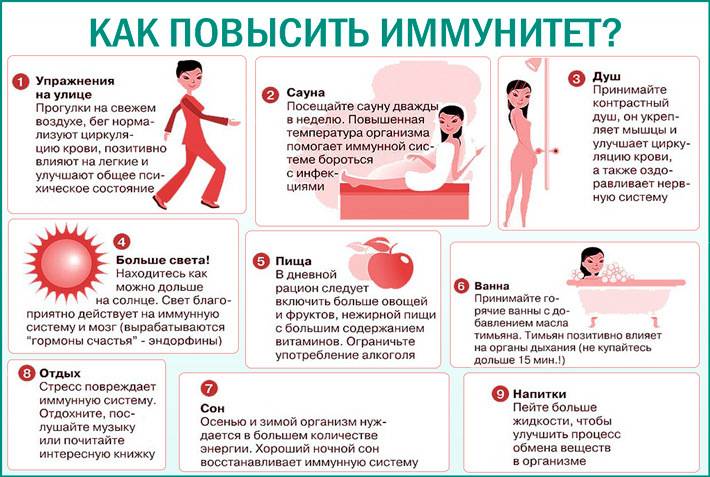
Как укрепить иммунитет?
Все способы “поднять иммунитет” с помощью “волшебной таблетки” обречены на провал. Нужно понимать, что любое вмешательство в работу иммунной системы следует проводить только с участием врача-иммунолога после подробного изучения проблемы. Необходим комплексный подход и время, а полумеры и самолечение могут нанести вред.
Первое, что стоит предпринять:
- обратиться за квалифицированной врачебной помощью;
- сдать все анализы, которые назначит врач;
- привести свой образ жизни в норму (здоровый сон, правильное питание, разумная физическая и двигательная активность);
- избавиться от вредных привычек (если такие имеются);
- выполнять все врачебные предписания;
- принимать медикаментозное лечение только по назначению врача;
- по максимуму устранить из своей жизни стрессовые ситуации;
- отрегулировать работу кишечника;
- получать положительные эмоции – научиться радоваться мелочам;
- посоветоваться с врачом об использовании физиотерапии, рефлексотерапии, массажей и других немедикаментозных методах, которые могут косвенно повлиять на иммунитет;
- не пренебрегать иммунизацией по Национальному календарю профилактических прививок.
Иммуномодуляторы при иммунодефицитных состояниях
Повышенный риск инфекций — основная проблема иммунодефицитов. Если со вторичными вариантами, вызванными заболеваниями и инфекциями, все более или менее ясно, то как быть с первичными иммунодефицитами, в основе которых лежит генетический дефект?
Естественно, что с помощью этих препаратов исправить генетический дефект невозможно, но можно хотя бы частично скомпенсировать проблемы.
Существенное улучшение клинического состояния и показателей иммунного статуса наблюдается при лечении иммуномодулирующими препаратами, активирующими фагоцитоз, в частности азоксимера бромидом. Хорошо продуманное применение иммуномодулирующей терапии у больных с первичными иммунодефицитами может дать хороший клинический результат.
Главная сфера применения иммуномодулирующих препаратов — вторичные иммунодефициты, характеризующиеся частыми рецидивирующими, трудно поддающимися лечению инфекционно-воспалительными заболеваниями.
При хроническом инфекционном воспалении больному можно назначать иммуномодулирующие препараты даже в том случае, если иммунодиагностическое исследование не выявит существенных отклонений в иммунном статусе.
Как правило, в зависимости от вида возбудителя, больному назначают антибиотики, противогрибковые, противовирусные или другие химиотерапевтические препараты. В комплексе с ними необходимо применять и иммуномодулирующую терапию. Причем прием антибиотиков или противовирусных лекарств, должен осуществляться вместе с иммуномодуляторами.
При комплексном лечении антибиотики или другие химиотерапевтические препараты подавляют активность микроба, а ИМ одновременно повышает функциональную активность клеток иммунитета, помогая достичь эффективной элиминации возбудителей из организма.