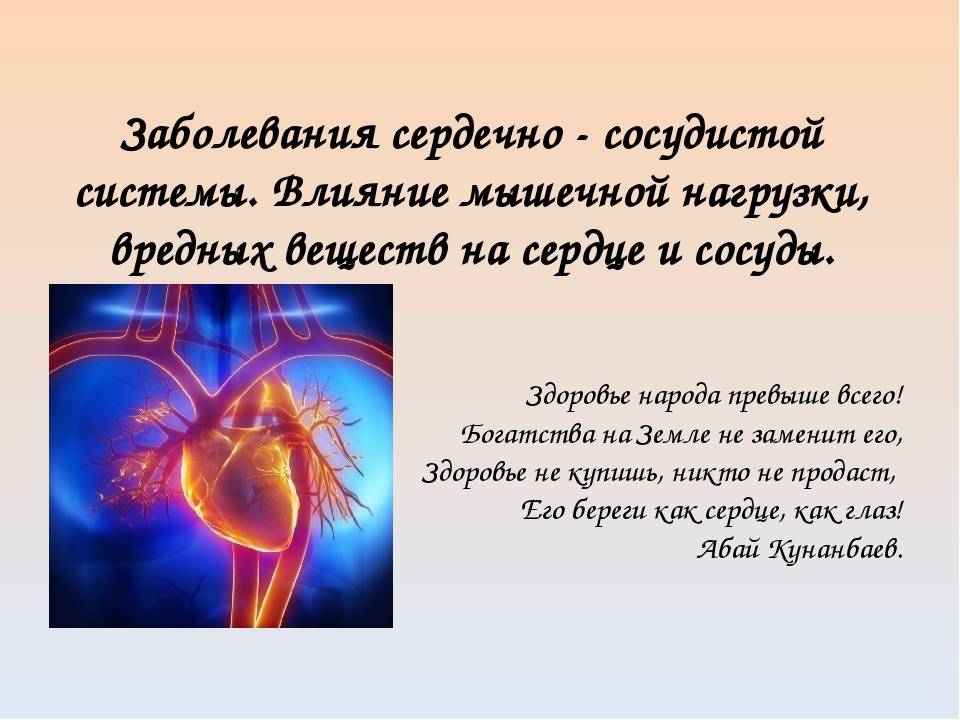
Как распознать и устранить «сердечное буйство»
Обнаружив у себя проявления экстрасистолии, дистоник обращается к врачу. Выслушав жалобы больного и собрав анамнез, он уже может поставить предварительный диагноз. Подтверждается он с помощью ЭКГ и УЗИ сердца.
Ультразвуковое исследование, как правило, не выявляет никаких патологических изменений сердечной мышцы.
На ЭКГ видны все типы экстрасистол. Они определяются как наслаивание одного импульса на другой, либо как расширения и деформации.
В сомнительных случаях врач может назначить дополнительное обследование в виде ЭКГ-мониторинга по Холтеру. Это более трудоемкий процесс. Во время него наблюдение за пациентом производится в течение 1–2 суток. К нему подключают портативный аппарат, постоянно фиксирующий работу сердца и в покое, и в состоянии бодрствования. Затем вся информация поступает в компьютер и расшифровывается с помощью специальной программы.
Лечение экстрасистолии при ВСД направлено на нормализацию работы нервной системы и установление психического равновесия.
Сразу стоит отметить, что сердечные, антиаритмические препараты в данной ситуации неэффективны, а в отдельных случаях даже могут навредить.
Седативные препараты в виде Валерианы сыграют определенную роль, но они начинают действовать через 1час после приема. Более эффективными будут Корвалол или Валидол.
Самым действенным методом станет прием психотропных препаратов в виде бензодиазепиновых транквилизаторов. Они восстановят и стабилизируют сердечный ритм, уберут тахикардию и обязуют сердце биться ровно. Кроме этого, транквилизаторы снизят уровень адреналина в крови. Это поможет устранить тревожность и беспокойство, избавит от чувства страха.
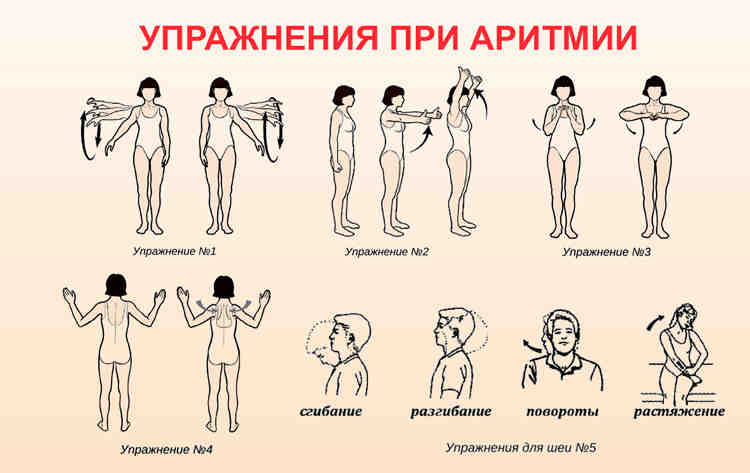
В терапии экстрасистолий положительный эффект оказывают дыхательные упражнения. Во время приступа пациенту рекомендуют дышать глубоко и ровно, что помогает немного сбросить напряжение.
В межприступный период можно принимать настои успокоительных трав: ромашки, липы, мелиссы, лаванды и др. Рекомендуют также периодически проходить курс физиотерапии.
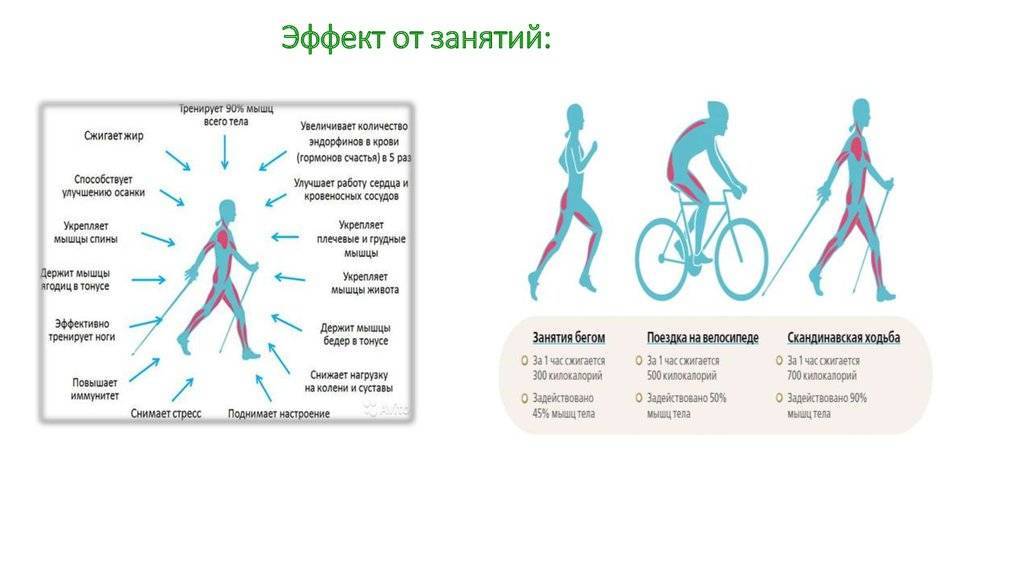
На форумах, посвященных проблемам ВСД, люди освещают вопрос экстрасистолии. Одни пугаются этого состояния и просят совета, как избежать его повторов. Другие же, наоборот, успокаивают и утверждают, что при дистонии это нормально и не стоит этого бояться. Рекомендуют заниматься спортом в умеренном количестве или просто в течение дня больше двигаться, подвергать себя закаливающим процедурам в виде обливания прохладной водой, отказаться от вредных привычек.
Многие советуют «относиться ко всему философски и вести размеренную жизнь».
Экстрасистолия при нейроциркуляторной дистонии – один из неприятнейших ее симптомов, доставляющий массу дискомфортных ощущений. Но не стоит ее бояться и опасаться за свое здоровье. Это один из тех признаков, который, при отсутствии сердечных заболеваний, носит исключительно неврологический характер
Уделяя внимание своему психическому здоровью, вы сможете сократить частоту приступов, и избавите себя от других проявлений ВСД
Основы здорового питания
Для начала заведите пищевой дневник – в который вы будете записывать всё, что съедаете за день. Кстати, существует множество программ, которые можно установить на телефон или на компьютер, — с их помощью очень удобно записывать все, что вы съели и выпили и считать калорийность вашего рациона, а также отслеживать баланс жиров, белков и углеводов. С помощью пищевого дневника проанализируйте свой рацион, ваша цель – чтобы количество потребляемых калорий было меньше, чем количество расходуемых. Не менее важен и качественный состав вашей пищи.
Большая часть потребляемых нами продуктов должна быть растительного происхождения (злаковые, фрукты и овощи), так как только в этом случае вы можете быть уверенными, что ваш организм получает достаточное количество балластных веществ, витаминов, минералов и вторичных растительных веществ. В отличие от многих фруктов овощи содержат меньше калорий. Поэтому при правильном питании, прежде всего, в небольших количествах, нужно употреблять фрукты. Картофель богат крахмалом и балластными веществами и надолго обеспечивает чувство сытости. При употреблении злаковых отдавайте предпочтение продуктам с отрубями, так как в муке высшего сорта уже не содержатся, например, балластные вещества. Попробуйте отрубной хлеб или макароны из муки грубого помола. Эти продукты подверглись меньшей обработке и поэтому содержат много важных питательных элементов, таких как минеральные вещества и витамины.
Молоко и молочные продукты важны для костей и зубов, так как они снабжают наш организм кальцием
Важно, что сыр и молоко содержат много насыщенных жиров, которые помимо того, что калорийны, так еще неблагоприятно действуют на уровень холестерина. Выбирайте молоко и творог с низким содержанием жира
Для сбалансированного рациона важны и продукты животного происхождения, такие как мясо и рыба. Мясо снабжает наш организм полноценными белками, железом и витаминами, рыба поставляет йод, кальций, фосфор. Необходимо 1–2 раза в неделю есть морскую рыбу и морепродукты.
Жиры должны составлять очень небольшую долю в нашей пище. Растительные масла, такие, как рапсовое или оливковое, снабжают организм важными жирными кислотами, такими как омега-3-кислоты, которые необходимы для работы мозга. Кроме этого, жиры делают возможным прием жирорастворимых витаминов (поэтому овощи всегда нужно есть с небольшим количеством масла).
Питание должно быть дробным, в день рекомендуется не менее 5-6 приемов пищи: так вы разгоните метаболизм и процесс похудения будет более успешным.
При этом важно много пить. Вода необходима, чтобы балластные вещества размягчались в кишечнике и могли в полной мере проявлять свое полезное воздействие. Если организму не хватает жидкости, это может привести к запорам
В качестве утолителя жажды подходит, прежде всего, вода, несладкий чай и сок с минеральной водой
Если организму не хватает жидкости, это может привести к запорам. В качестве утолителя жажды подходит, прежде всего, вода, несладкий чай и сок с минеральной водой.
Изменения в работе сердца в пожилом возрасте
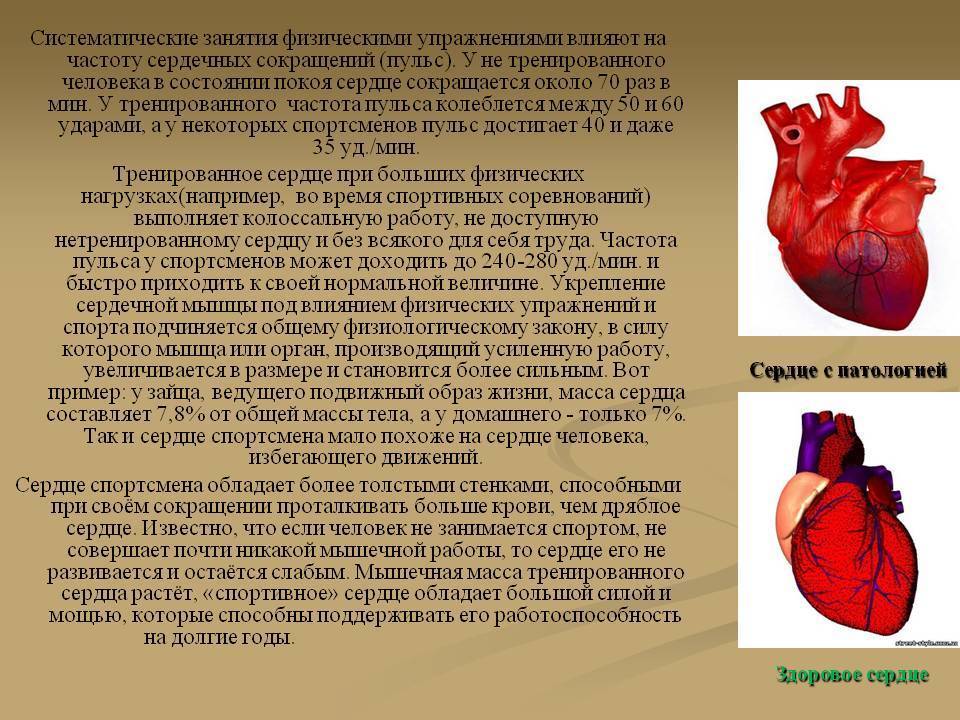
Сердце часто называют двигателем в человеческом организме. Ведь этот орган, размером всего лишь с кулак, отвечает за жизнеобеспечение всего тела. Через сердце в каждую клеточку организма попадает кровь, а с ней и необходимые питательные вещества.
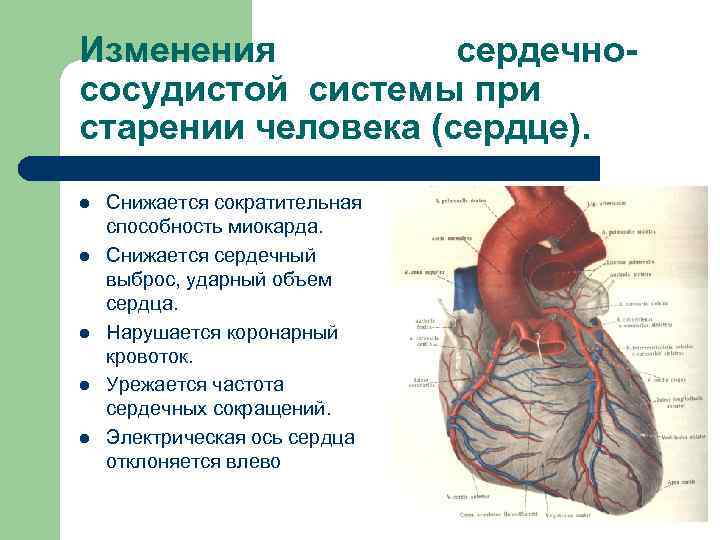
Для пожилого возраста свойственны изменения и нарушения в работе сердечной мышцы.
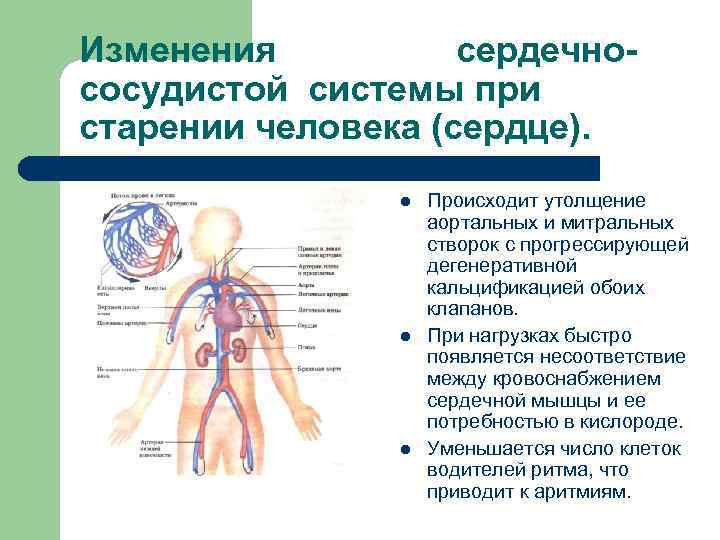
- Увеличиваются размеры сердца. Частое явление в преклонном возрасте – увеличение размеров левого желудочка сердца, стенки которого утолщаются и начинают проводить все меньшее количество крови в камеру. Она заполняется очень медленно по сравнению с прежними годами. Поэтому при сопоставлении размеров сердца и его КПД у людей в пожилом возрасте можно отметить отрицательную динамику по сравнению с более молодым возрастом.
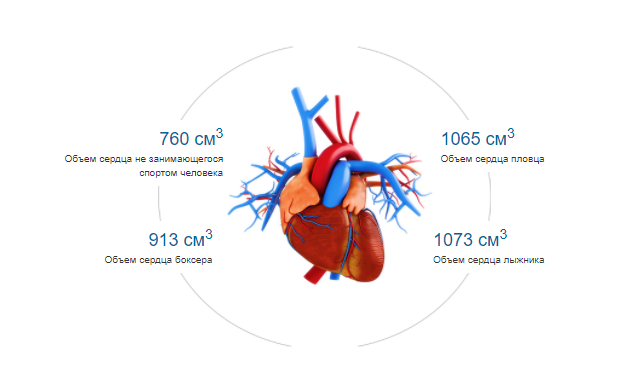
- Снижается сократительная способность сердечной мышцы. На момент достижения 70-летнего возраста человеком его сердце перекачивает около 165 млн литров крови. Задумываясь над тем, как укрепить сердце в пожилом возрасте, стоит знать, что его работоспособность напрямую зависит от состояния клеток миокарда, которых с течением лет становится все меньше. Причина этому – невозможность самообновления кардиомицитов, на месте которых образовывается соединительная ткань. Ею организм пытается заменить отмершие клетки с целью усилить выжившие. Однако полноценную компенсацию работы погибших кардиомицитов таким способом осуществить нельзя.
- Нарушается работа клапанного аппарата сердца. Больше всего возрастным изменениям подвергается митральный и аортальный клапаны, створки которых со временем теряют свою гибкость. Утрата эластичности, кроме всего, может быть спровоцирована накоплением кальция в сердце. Вследствие этого возникает сердечная недостаточность по функционалу клапана, что приводит к неравномерному распределению крови по полостям сердца.
- Изменяется сердечный ритм. Импульсы для перекачивания крови сердцем генерируются клетками, которые гибнут в течение всего времени, пока человек живет на свете. У людей в преклонном возрасте количество работоспособных клеток редко превышает 10 % от первоначального уровня, что непременно приводит к аритмии.
При необходимости сердце может мгновенно изменить режим работы
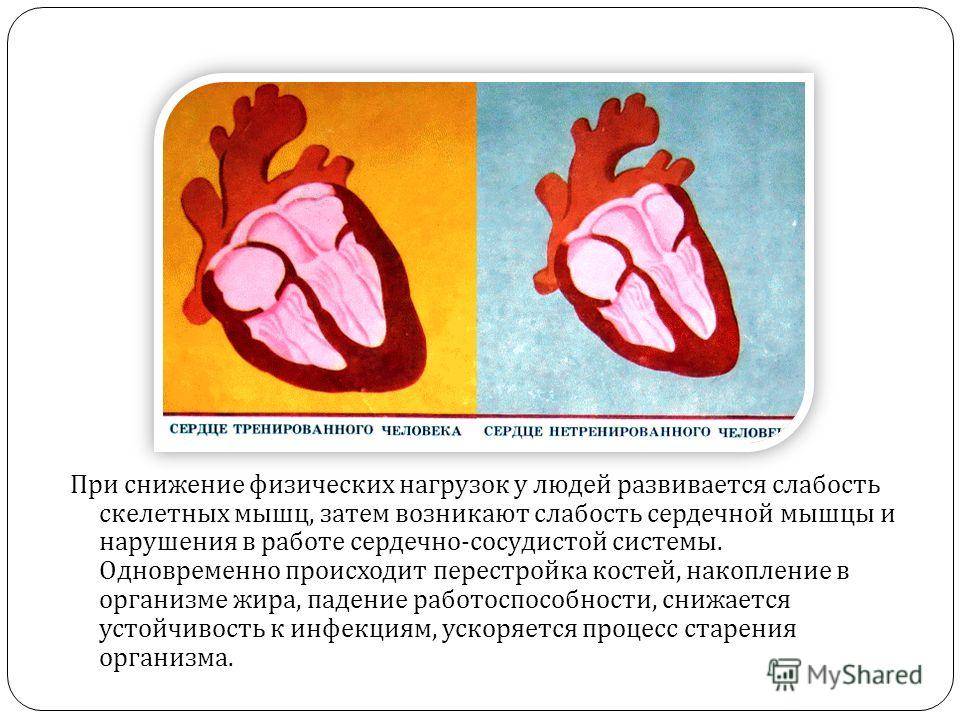
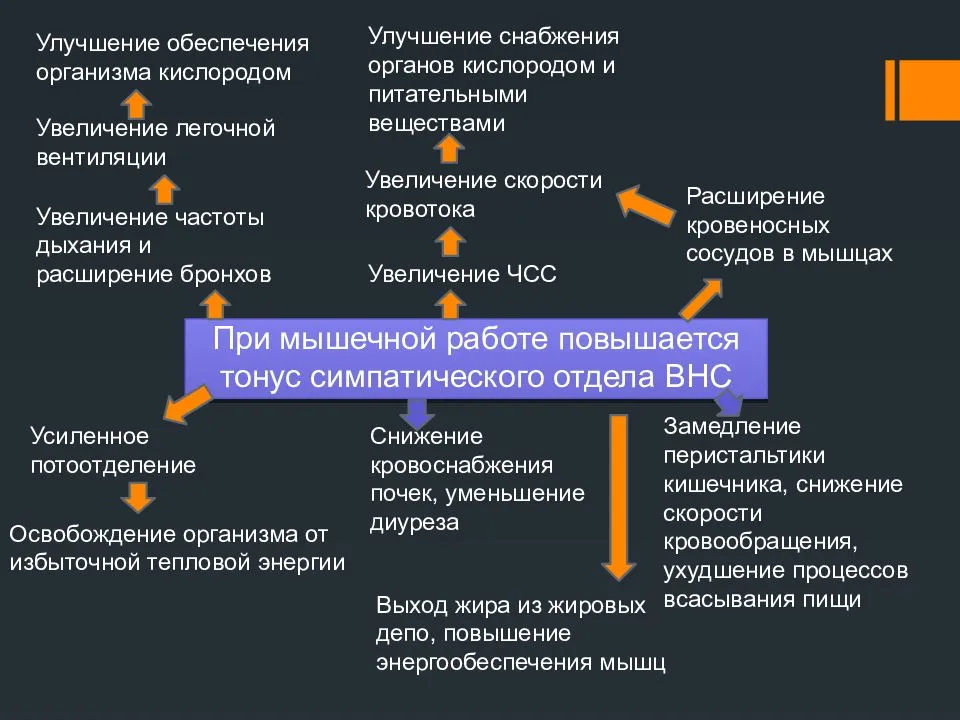
В норме сердце — это сильный мышечный насос, способный прокачать кровь по телу для обеспечения кислородом и питательными веществами всех органов и тканей организма, и вывести продукты их жизнедеятельности. Но, чтобы продвигать кровь по спазмированным сосудам, сердцу требуется больше усилий, чем при норме. Это приводит к тому, что его размер становится больше, особенно увеличивается левый желудочек. Из-за этого развивается слабость сердечной мышцы. Когда сердце перестает в нужной мере снабжать ткани и органы кислородом и питательными веществами, врачи ставят диагноз “сердечная недостаточность”. К ней могут привести нерегулярные сокращения сердца (сердечные аритмии). Опасно и может привести к сердечной недостаточности, когда у сердца более 140 ударов в минуту, так как при этом нарушаются процессы наполнения и выброса крови сердцем.
С сердечной недостаточностью можно много лет жить без диагноза. Это не самостоятельная болезнь, а исход различных заболеваний сердца. Он сигнализирует о себе в виде повышенной утомляемости, отеках ног, одышке, приступах удушья, беспричинной потере веса. Эти симптомы, если замечены по отдельности, проявляются при самых разных заболеваниях. Поэтому правильный диагноз устанавливают редко и обычно уже на поздних стадиях. Значительную потерю веса, которая типична для тяжелых степеней сердечной недостаточности, часто принимают за признак онкологического заболевания. А безобидные отеки ног, вызванные застоем лимфы, диагностируются как “сердечная недостаточность”. При некоторых первичных симптомах (например, отека легких) сразу же возникает угроза летального исхода. В течение 3-5 лет от сердечной недостаточности умирает 50% больных, а через 9 лет в живых остается лишь 2 человека из 1000 заболевших — конечно, при условии, что при этом не проводилось соответствующее лечение. Есть радикальный способ помощи — пересадка нового сердца. Но ограничения — возрастной лимит, дорогая операция, мало донорских сердец — делают его нереальным для большинства.
В последние годы медицинская наука, фармакология и врачебный опыт помогают достичь удивительных успехов в лечении даже тяжелых форм сердечной недостаточности. Больным можно не только сохранить жизнь, но и вернуть ее качество. Причем лечение может проходить в амбулаторных условиях, без пребывания в стационаре.
Лечение людей с сердечно-сосудистыми заболеваниями требует сил, времени и большого педантизма. Огромную роль играет быстрота и точность диагностики основного заболевания, которое стало причиной сердечной недостаточности. В 50% случаев — это ишемическая болезнь сердца, выявить и вылечить которую можно с помощью и . Лечить самые ранние, их называют доклиническими (то есть до проявления жалоб), формы сердечной недостаточности, можно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Почему возникают экстрасистолы при ВСД
Сердечные «пляски» при вегетососудистой дистонии могут проявляться при нарушениях работы обоих отделов вегетативной НС.
Если из строя выходит симпатический отдел, то экстрасистолы появляются после физических нагрузок. Они слабо купируются седативными препаратами, и могут даже усиливаться после их приема.
При нарушении работы парасимпатики, кроме сердечных симптомов, беспокоит нарушение пищеварения: боль в эпигастрии, диарея, вздутие. Такой приступ поможет снять чашка кофе или сладкого чая, прогулка в быстром темпе.
Если же причина имеет психологическую подоплеку, лечебные мероприятия направлены в другую сторону.
Чаще всего дистоников беспокоит экстрасистолия двух типов:
- Желудочковая. Обычно дает о себе знать в первую половину дня. Ее причиной становятся сбои психического равновесия, например, большая радость или горе. Она также появляется на смену погоды или при употреблении крепких напитков. К другим провоцирующим факторам относят дефицит магния и кальция, остеохондроз. Все начинается с интенсивного удара в области сердца, за которым следует пауза. Больной покрывается холодным, липким потом, у него появляется чувство страха. Наступает отчаяние, он не может выбрать для себя комфортное положение, цепенеет или начинает суетиться. Сердечное буйство приводит его в неконтролируемое состояние, доставляющее ему массу страданий.
- Наджелудочковая. Самый распространенный вид аритмии при ВСД. Причины данного состояния совпадают с таковыми при желудочковой форме. Кроме этого, в зону риска попадают дистоники, которые увлекаются антиаритмическими и мочегонными препаратами. Больные утверждают, что состояние ухудшается в лежачем положении. Именно этот признак указывает на то, что сердечный сбой носит функциональный характер.
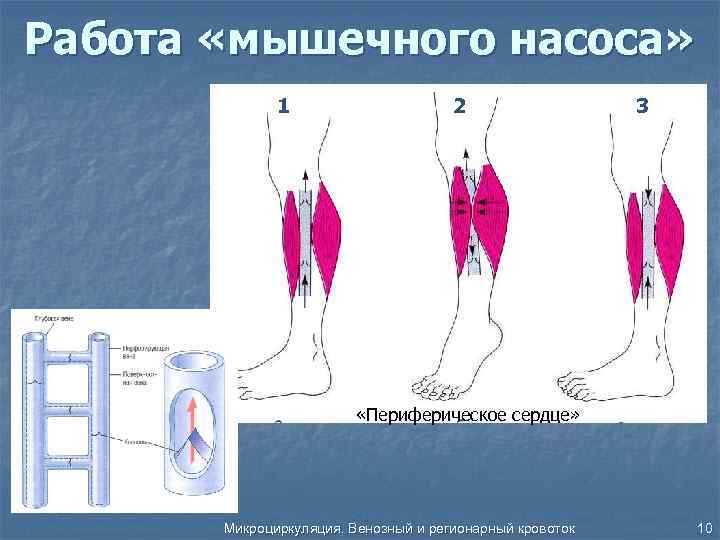
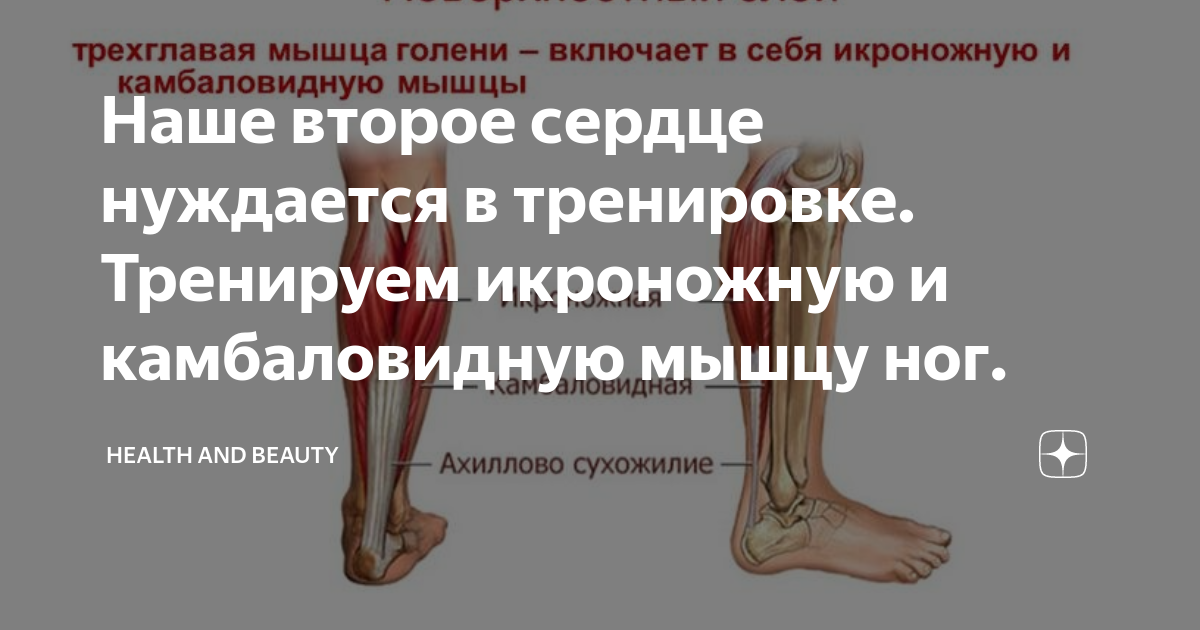
Второе сердце
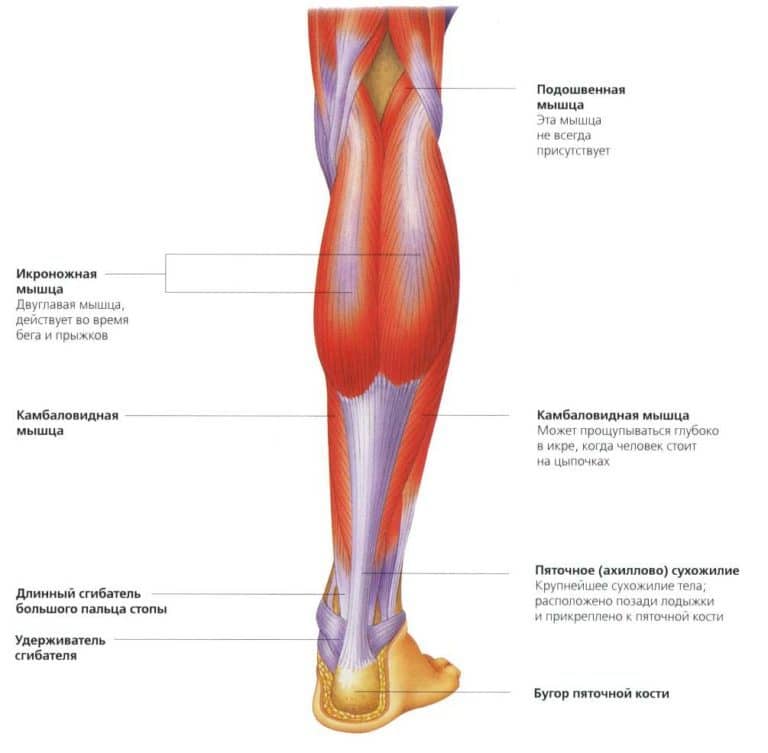
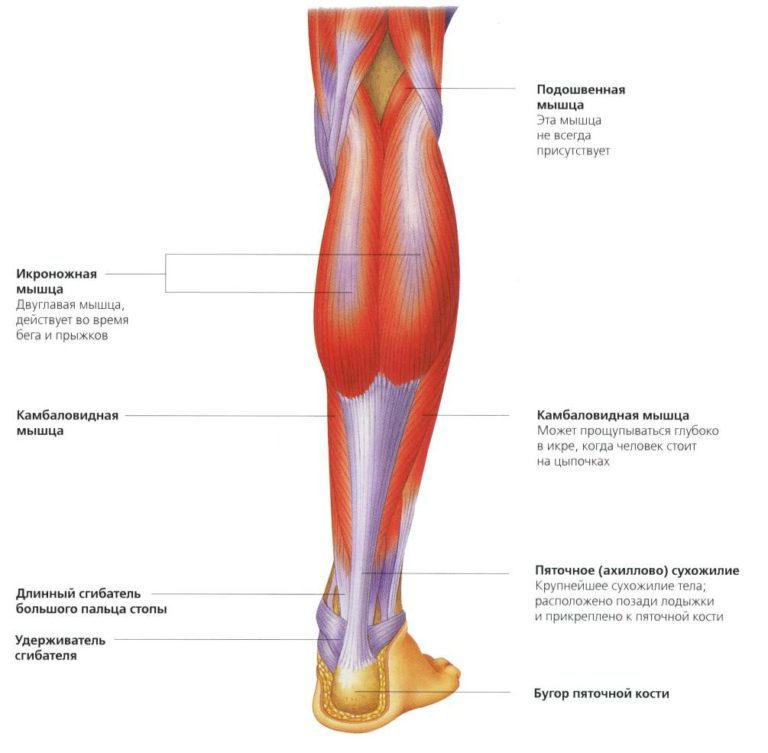
Вторым серцем организма принято считать икроножную и камбаловидную мышцы тела. Дело в том, что когда мышцы голени, в особенности камбаловидная, сокращаются, они сжимают вены, тем самым помогая крови вернуться обратно к сердцу.
Данный механизм работает благодаря наличию в венах небольших клапанов, которые противостоят гравитации и обеспечивают движение крови только в направлении сердца.
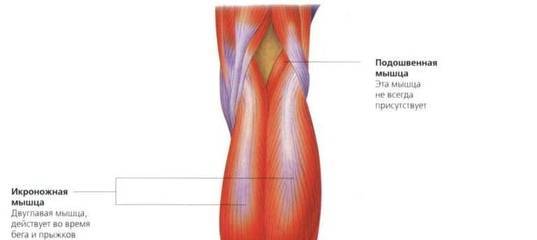
Как мы видим по рисунку, камбаловидная мышца располагается под икроножной мышцей, а ее объём составляет три четверти общего объёма икр, икроножная же занимает одну четверть.
Анатомически так сложилось, что икроножная мышца работает, проявляя максимальную силу при распрямленном коленном суставе, а камбаловидная при согнутом, исходя из этого и нужно выбирать упражнения для развития данных вторых сердец.
Т.е. для тренировки камбаловидной мышцы нужно, чтобы ноги были в согнутом положении (например, сидя), а икроножной — в прямом (стоя).
Не бойтесь, никаких хитрых и сложных упражнений не нужно, в принципе достаточно делать простые упражнения в домашних условиях и больше ходить, стараться проходить минимум 10 этажей пешком и в конце дня растягивать эти мышцы.
Итак, вот какие упражнения стоит обязательно добавить к ежедневному комплексу:
Утром: подъемы носков сидя. сядьте на стул и положите толстую книгу под подушечку стопы. Поднимите пятки максимально высоко, а затем опустите их, так чтобы почувствовалось растяжение. Повторите упражнение минимум 25 раз.
Встаньте и выполняйте подъемы на носки стоя. Старайтесь в верхней точке амплитуды делать недолгую статическую паузу. Если вам сложно сохранять равновесие, обопритесь на стул, как показано на рисунке.
Вечером: отличное упражнение на растяжку камбаловидной мышцы изображено на рисунке. Важный момент: ноги должны быть согнуты и распрямлять их не нужно. Именно на таких полусогнутых и будет выполняться растяжка.
Итак, одна нога стоит позади другой, на некотором удалении, пятка плотно прижата к полу. При этом колено левой ноги, расположенной сзади, необходимо опустить, не отрывая пятку от пола. Когда Вы почувствуете, что пятка вот-вот оторвется от пола, задержитесь в таком положении на 10 секунд. Сделайте 3 таких подхода для каждой ноги.
Упражнение для растяжки икроножной мышцы выполняется в том же положении, только с прямой ногой. Напрягите мышцы бедер ноги, растяжку которой вы выполняете, так, чтобы нога была максимально выпрямлена в колене.
Теперь постепенно опирайтесь на стену, сгибая руки в локтях и не отрывая пятки от пола. Когда почувствуете, что пятка вот-вот оторвется от пола, задержитесь в таком положении на 10 секунд, не сгибая ногу, которую растягиваете, в колене. Сделайте 3 подхода по 10 секунд каждый для левой и правой ноги.
Также хорошо будет закинуть ноги на стену, чтобы они оказались выше головы и отдохнуть в таком положении 5 минут. Поверьте, легкость в ногах будет просто необычайная.
Что характерно для вегетососудистой дистонии
Для ВСДшника важно уяснить, что его аритмия имеет функциональную природу. И неважно, где именно и в каком количестве она возникает, ясно одно: сердце здорово, а причина кроется совершенно в другом
Экстрасистолия у таких больных проявляется при поступлении в кровь большого количества адреналина. Но как только оно снижается до нормы, все ощущения утихают. То есть проблема носит временный, обратимый характер. Но больные переносят ее очень тяжело. Для них это подобно смерти: перебои сердца застают их внезапно, они могут повторяться на протяжении нескольких месяцев и даже лет, до устранения причины.
В этот момент человека захватывает чувство страха. Он начинает задыхаться, у него подкашиваются ноги, возможна потеря сознания. Больной становится бледным, начинает метаться, кричать. Ощущения в груди напоминают удар по грудной клетке.
Еще больший страх вызывает компенсаторный перерыв после внеочередного сжатия. У больного появляется страх, что его сердце сейчас остановится. Ему кажется, что он умрет, и этого не избежать.
Если возбуждение усиливается, то и усугубляются симптомы. Возникает мерцательная аритмия. Кажется, что сердце работает вне режима, хаотично, как ему заблагорассудится. К счастью, подобное состояние возникает редко.
Панические атаки. Современные методы диагностики.
Только квалифицированный врач невролог-вегетолог может поставить диагноз паническое расстройство, которое проявляется паническими атаками, выявить его симптомы и назначить оптимальное лечение.
На первичном осмотре врач-вегетолог должен исследовать нормальные рефлексы пациента, его мышечную систему, органы чувств, когнитивные функции (память, речь, восприятие), оценить общее психоэмоциональное состояние больного, при этом учитывая все его жалобы, чтобы собрать полную картину болезни.
Далее есть несколько методов диагностики вегетативного нервного расстройства. Один из них – это исследование вариабельности сердечного ритма.
Пациент выполняет несложную нагрузку: сначала он ложится на спину, а через несколько минут – встает на ноги. Таким образом мы моделируем стандартную повседневную ситуацию, когда на наш организм оказывается самая минимальная нагрузка. Все это время датчики, прикрепленные к груди пациента, записывают ритм его сердца, а врач затем сравнивает изменения ритма в обоих положениях. Такое исследование показывает, насколько организм человека приспособлен к обычной минимальной нагрузке, с которой в норме – каждый день без малейшего труда справляется наша вегетативная нервная система.
Как это работает? В здоровом состоянии наше тело адекватно реагирует на любой «стресс», любую нагрузку (умственную, физическую, эмоциональную). Поэтому, когда здоровый человек встает, то в его теле срабатывает симпатический отдел вегетативной нервной системы и вырабатывается гормон адреналин, а значит сердцебиение учащается. Когда человек ложится, то в норме его организм должен настроиться на отдых и расслабление. На уровне физиологии это проявляется так: в активность вступает парасимпатический отдел вегетативной нервной системы и выделяется гормон ацетилхолин, который гасит активность адреналина, и наступает фаза релаксации и восполнения резервов организма.
Но у пациентов с симптомами панических атак наблюдается аномальная смена кардиоритмов: то есть, когда человек ложится, его пульс учащается и становится все быстрее и быстрее. То есть когда человек дает своему организму команду настроиться на отдых, организм понимает все наоборот – и готовиться к выполнению забега на короткую дистанцию. Именно поэтому люди с расстройствами вегетативной нервной системы так часто не могут уснуть ночами и никогда не чувствуют себя отдохнувшими и бодрыми.
Таким образом врач делает вывод, что гармоничная работа симпатического и парасимпатического отделов нервной системы нарушена. Значит, можно переходить к следующему этапу обследования.
Среди инновационных методов диагностики панического расстройства – исследования вегетативной нервной системы методом инфракрасной термографии. На инфракрасном снимке тепловизор наглядно показывает, в каких именно узлах (ганглиях) вегетативной нервной системы нарушена работа. Именно с этими вегетативными узлами впоследствии будет работать врач невролог-вегетолог.
«Серьезные научные исследования последнего десятилетия показали высокую достоверность и надежность термографии. Это позволяет использовать данный метод в медицинской практике для постановки диагноза в сложных случаях», — Джеймс Мерсер, профессор, президент Европейского общества термографии (EAT).
Рис.1 – Снимок тепловизора до лечения панических атак и ВСД – нарушена работа вегетативного узла в шейном отделе (цвета – красный и оранжевый) | Рис.2 – Снимок тепловизора того же пациента после лечения панических атак и ВСД – температура в вегетативном узле шейного отдела нормализовалась (цвета — синий и зеленый) |
После лечения можно сделать повторный инфракрасный снимок, на котором Вы заметите прогресс от пройденного курса. Зоны с аномальной температурой (ярко-красного или темно-синего цвета) изменят свой цвет на снимке, потому что их температурный режим приблизиться к нормальному показателю.
Проблема века — атеросклероз
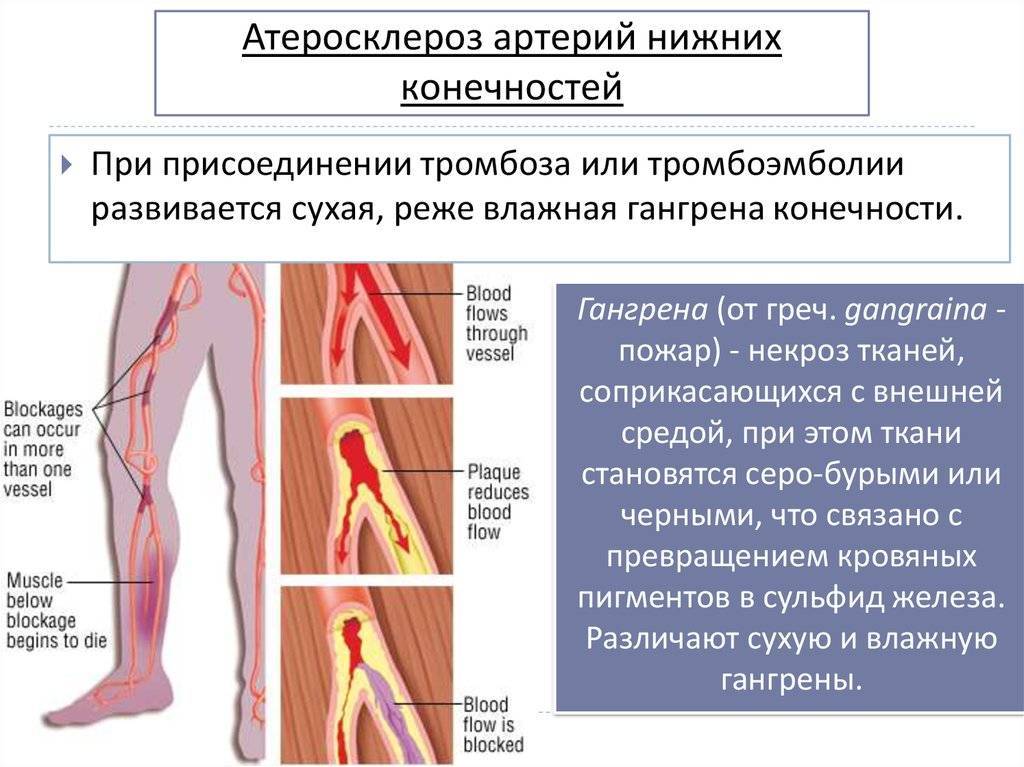
Атеросклероз — это отложения холестерина в стенке сосуда в виде бляшек, которые могут частично или полностью закрывать просвет сосуда. Этот процесс происходит с возрастом у всех, но по-разному. На его развитие влияет наследственность (инфаркты или инсульты у ближайших родственников в раннем возрасте), уровень холестерина и его фракций в крови, образ жизни (курение, отсутствие физической активности, плохое питание) и наличие сопутствующих заболеваний (артериальная гипертония, сахарный диабет, заболевания почек). Все эти заболевания и состояния способствуют более быстрому и интенсивному росту атеросклеротических бляшек.
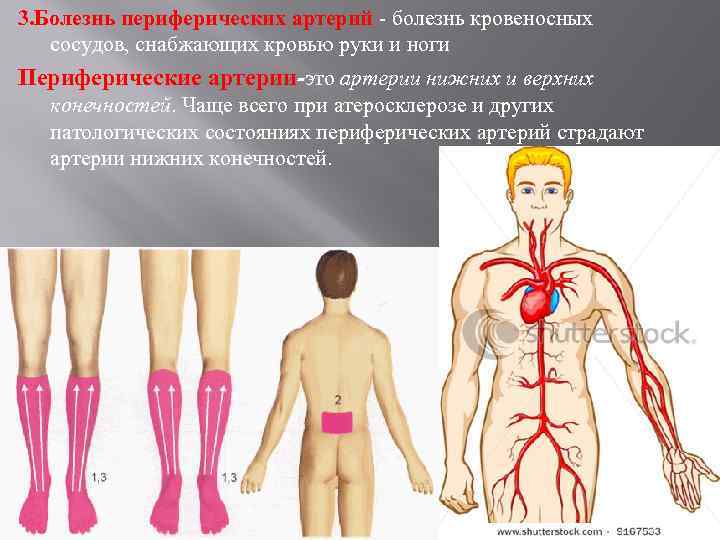
Самый “популярный” атеросклероз — облитерирующий — когда атеросклеротические бляшки откладываются на стенках сосудов и поэтому перекрывают их. Обычно он поражает крупные артерии эластического и мышечно–эластического типа — например, терминального отдела аорты, подвздошных или бедренных артерий. Часто — это нижние конечности. От этого вида атеросклероза умирают во всем мире, потому что он заканчивается инсультом или инфарктом. Меньше знают о сосудорасширяющем атеросклерозе — когда нарушается питание сосудистой стенки, из-за чего она расширяется, образуя мешок. На заключительной стадии атеросклероза второго типа его называют аневризма аорты. Аневризма бывает в грудной или брюшной аорте. Как показывает статистика, брюшная аневризма случается чаще. Но одинаково опасны все аневризмы. В один неожиданный момент мешок разрывается и человек погибает. О сосудорасширяющем атеросклерозе говорят меньше, но от него умирают так же часто, как от облитерирующего. Процент умирающих от сосудорасширяющего атеросклероза довольно высок — до 75%.
Аорта доставляет кровь от сердца ко всем органам и тканям проходя через грудную клетку и брюшную полость. Нормальный диаметр брюшного отдела аорты — около 2 см. Когда диаметр увеличивается в 1,5-2 раза, формируется аневризма. Чтобы предотвратить разрыв аневризмы, делают эндопротезирование. Аневризма аорты — одно из самых непредсказуемых заболеваний. Очень часто она появляется и постепенно увеличивается в размерах незаметно для пациента — поэтому иногда первым клиническим симптомом аневризмы становится ее разрыв. Частота возникновения аневризм с возрастом растет.
Разрыв аневризмы обычно ведет к смертельному исходу, каким бы ни было лечение. Выживаемость пациентов после стандартной процедуры протезирования аорты, даже в плановом порядке, — невысокая, умирает каждый пятый пациент.