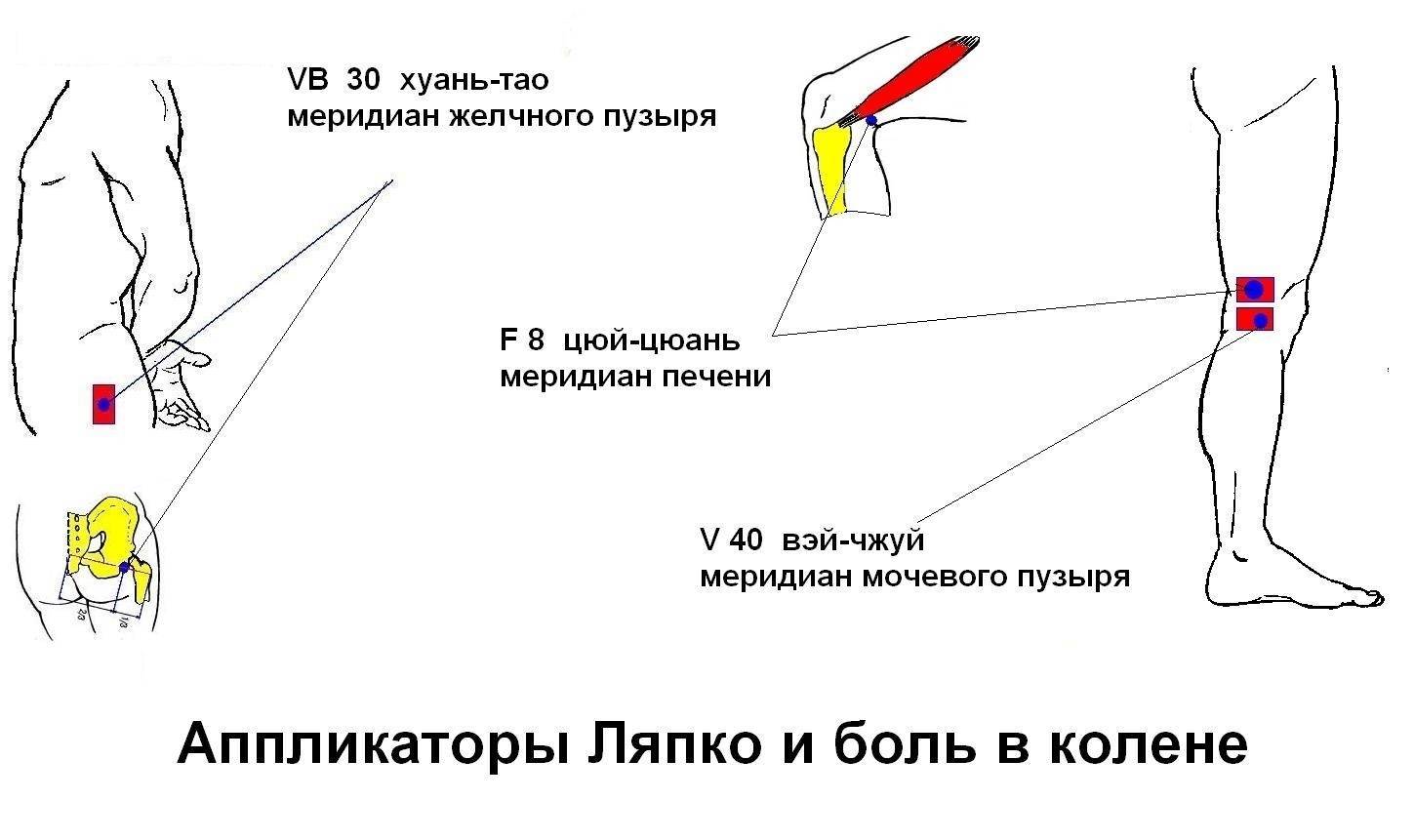
Причины болей в коленях
Неприятные ощущения в области коленного сустава могут вызываться различными состояниями. Причины болей:
- воспаление;
- травма;
- дегенеративные изменения в суставе;
- скопление жидкости или крови в суставной капсуле;
- поражение нервной ткани.
В последнем случае боль не возникает в самом колене, а лишь иррадиирует («отдаёт») в него. При такой ситуации лечение не будет затрагивать конкретно эту область.
Записаться на прием к врачу травматологу-ортопеду можно по телефону
или с помощью системы онлайн-записи на сайте
Виды болей
В зависимости от причины возникновения, пациенты отмечают различные по характеру неприятные ощущения. Виды болей в коленях:
- острая, сильная — возникает при травмах и острых воспалительных заболеваниях;
- сверлящая — при расплавлении костной ткани;
- пульсирующая — характерна для хронически протекающего поражения сустава;
- тупая — возникает при хронических дегенеративных заболеваниях;
- простреливающая — характерна для повреждения нервной ткани;
- жгучая — при сдавлении нервных окончаний.
Важны также условия возникновения боли. Если она появляется в покое, говорят о системных заболеваниях. Боли при ходьбе чаще встречаются при патологиях воспалительного характера.
Заболевания, при которых болят колени
Неприятные ощущения в опорно-двигательном аппарате не всегда связаны с поражением костно-мышечной системы. Патологии, при которых болят колени:
- артроз — самая частая причина;
- бурсит, остеохондрит, артрит и другие заболевания воспалительного характера;
- туберкулёз — форма инфекции, при которой поражается костная ткань;
- остеомиелит — опасное осложнение травм и некоторых заболеваний;
- невриты — чаще всего локализованы в другой области, но иррадиируют в колено;
- подагра — отложение солей мочевой кислоты ограничивает подвижность сустава и доставляет неприятные ощущения.
С причиной, почему болят колени, лечение связано напрямую
Поэтому важно правильно установить этиологию патологического процесса, что сможет сделать только врач после обследования
Диагностика
Комплексное обследование при болях в коленях включает физикальные, лабораторные и инструментальные методы. Диагностические мероприятия:
- осмотр — припухлость и покраснение в области суставов;
- пальпация — отложение солей, ограничение подвижности;
- рентгенография — дегенеративные изменения в костной и хрящевой ткани;
- МРТ — точное расположение патологии и её характер;
- общий анализ крови — обнаружение инфекционного процесса;
- биохимический анализ крови (ревматоидный фактор, С-реактивный белок, мочевина) — обнаружение признаков ревматических болезней.
Все полученные данные должен проанализировать грамотный врач хирург или ортопед. По результатам подбирается лечение с учётом индивидуальных особенностей пациента: пола, возраста, веса, сопутствующих заболеваний.
Лечение
Схема лечения зависит от поставленного диагноза. Для кратковременного снятия болей используют мази на основе нестероидных противовоспалительных средств («Диклофенак», «Финалгон»). Если патология имеет распространённый характер, целесообразно назначение НПВС системно в виде таблеток. В случае хронического поражения используется введение препарата непосредственно в капсулу сустава.
В случаях, когда боли обусловлены поражением нервной системы или инфекционным процессом, лечение проводится узким специалистом — неврологом или инфекционистом.
Не нужно думать, когда болят колени, что делать и чем лечить. Лучше сразу обратиться к врачу для проведения полного обследования. Это поможет своевременно остановить развитие заболевания и избежать осложнений.
Физические упражнения при боли в коленях
Прежде всего нужно знать, что если колено опухло или болит, следует избегать следующих положений и занятий, пока симптомы не исчезнут:
- Приседания
- Стояние или положение сидя на коленях
- Скручивание и поворот
- Бег трусцой
- Аэробика, танцы
- Занятия динамическими видами спорта
Предпочтительными видами нагрузок являются:
- Плавные движения в колене
- Укрепление передних и задних мышц бедра (четырехглавой мышцы и подколенного сухожилия)
- Минимальное сотрясение и воздействие на сустав
- Минимальное необходимое количество сгибаний.
Следующие варианты физической активности являются приемлемыми альтернативами на время лечения и восстановления:
- Быстрая ходьба
- Водная аэробика
- Плавание медленным движением
- Беговые лыжи или эллиптические тренажеры
- Беговая дорожка с мягкой платформой
При наличии показаний для лечения суставной боли в колене могут применяться инъекции препаратов внутрь сустава или хирургическое лечение.
Профилактические меры
Хотя не всегда можно предотвратить боль в коленях, следующие рекомендации помогут профилактировать травмы и ухудшение состояния суставов:
- Поддержание здорового веса. Каждый лишний килограмм создает дополнительную нагрузку на суставы, повышая риск травм и остеоартрита.
- “Быть в форме” и регулярно заниматься спортом. Чтобы подготовить мышцы к занятиям спортом, не следует пренебрегать разминкой и “разогревающими” упражнениями, также нужно регулярно поддерживать хорошую физическую форму.
- Становится сильным, оставаясь гибким. Поскольку слабые мышцы являются основной причиной травм коленей, полезным является укрепление квадрицепсов и подколенных сухожилий. Тренировка на равновесие и устойчивость помогает мышцам, окружающим коленный сустав работать более эффективно. Поскольку напряженные мышцы также могут способствовать травмам, важна растяжка.
Адекватное дозирование нагрузки. Если у человека остеоартрит, хроническая боль в коленях или повторяющиеся травмы, возможно, стоит изменить вид физической активности. Плавание, водная аэробика или другие виды спорта с низкой нагрузкой несколько дней в неделю – хорошая альтернатива.
Боль при приседании
Болезненность в колене при движении и в состоянии покоя ощущается не всегда, а вот приседания становятся маркером опасных заболеваний. Если боль появилась в положении с согнутыми ногами при приседании, то врач подозревает гонартроз.
Гонартроз
Гонартроз коленного сочленения возникает в результате изнашивания хрящевой ткани. Влияют на этот процесс различные факторы: как возрастные изменения, так и повышенная нагрузка на сустав. В большинстве случаев проблема встречается у людей старшего возраста, но иногда гонартрозом заболевают и молодые люди.
В результате патологических изменений в хрящевая ткань теряет свою эластичность и упругость, ее высота уменьшается, вследствие чего уменьшается и суставная щель. Кости в суставе неумолимо приближаются друг к другу, что сопровождается хрустом и щелчками в суставе. Больно сгибать колено, вставать после длительного сидения.
ВАЖНО! На первой стадии гонартроз практически не отличим, можно лишь заметить усталость в ногах при ходьбе. Вторая и третья стадии наступают в зависимости от компенсаторных возможностей организма
Если пациент начал своевременно принимать хондропротекторы, то этого можно избежать.
Вторая стадия проявляется затруднением движения в суставе. Боли появляются при движении и нагрузке на суставные поверхности. Боль в подколенной ямке сзади колена возникает при защемлении костями суставных элементов в разогнутом положении, попадающих в щель, при сгибе колена. Таким образом могут произойти надрывы мениска, разрыв синовиальной сумки (бурсит). Третья стадия характеризуется обездвиживанием колена, возникновением остеофитов и контрактур. Нога подвергается варусной или вальгусной деформации.
Лечение заболевания довольно сложное, поскольку на второй и третьей стадии хондропротекторы не справляются со своей задачей. Во второй стадии заболевания есть возможность купировать процесс при помощи мощных НПВП, гормональных препаратов, но при неэффективности консервативной терапии проводится оперативное лечение – замена сустава.
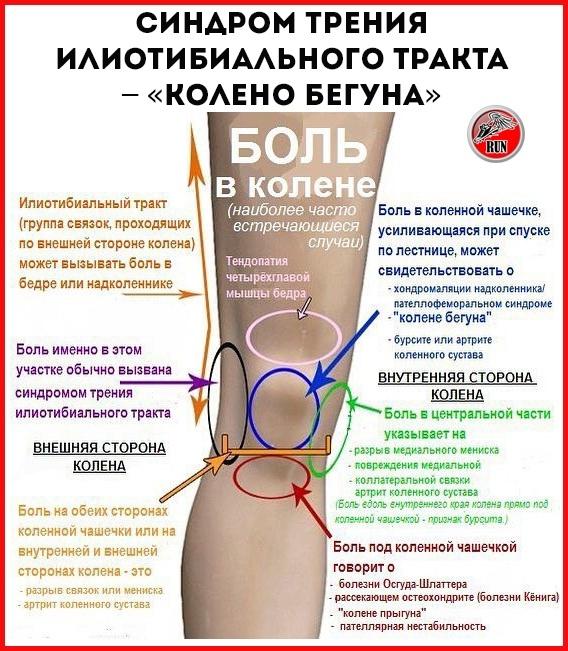
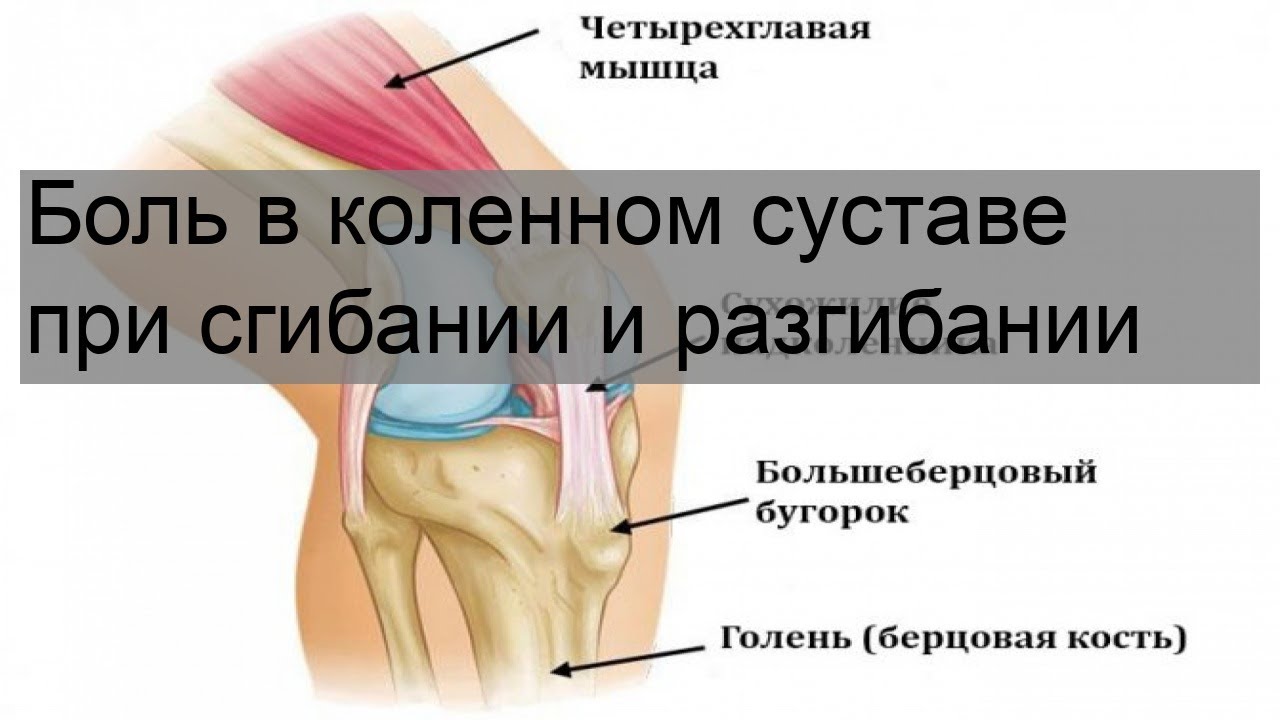
Почему болит колено при сгибании – самые распространенные причины
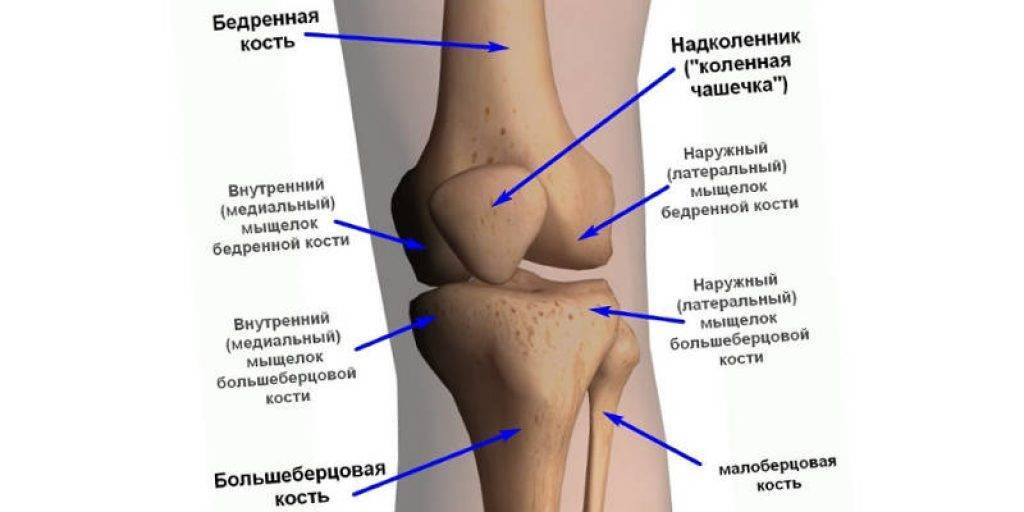
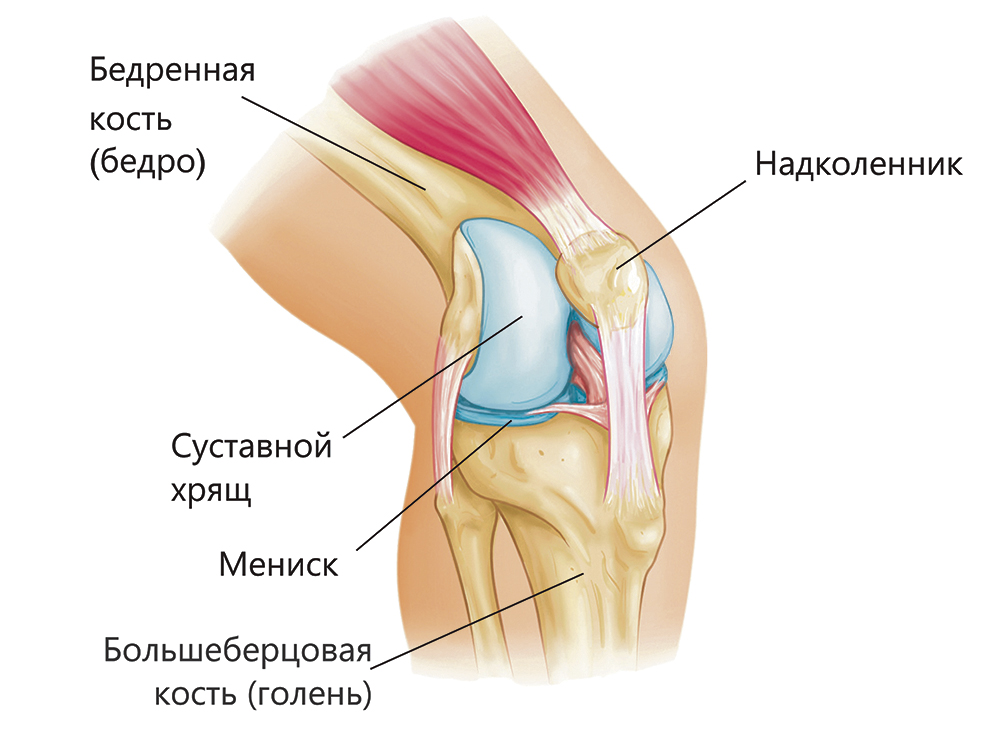
Коленный сустав – одно из наиболее крупных и сложных сочленений в организме человека. На него приходятся основные нагрузки во время ходьбы и бега, благодаря чему эта часть опорно-двигательного аппарата постоянно находится в действии.
Болезненные ощущения при сгибании и разгибании сустава могут существенно усложнить дальнейшую жизнь. Если вдруг появилась сильная боль в колене при сгибании, и она не проходит, а продолжается в течение долгого периода, то в первую очередь нужно определить ее происхождение.
На практике, если появилась боль в колене при сгибании, причины могут быть следующими:
- Травма;
- Воспаление;
- Врожденная патология и другие заболевания.
Рассмотрим подробней основные возможные причины.
Травмы как причина болей в колене
Травмирование колена – серьезная проблема, которая часто встречается у профессиональных спортсменов во время состязаний и тренировок. Однако получить механические повреждения можно и прогуливаясь по улице, поскользнувшись на неровной поверхности.
Если причиной болезненных ощущений стала физическая травма, то боль проявляется сразу. В состоянии покоя она может затихать, но при поворотах и сгибаниях сустава дискомфорт усиливается.
Признаком травмы является отек тканей, появляющийся со временем, а также синяк, образующийся на коже.
Если после механического повреждения появилась боль в ноге при сгибании колена, то с большой вероятностью речь идет об одной из следующих травм:
Растяжение связок и сухожилий – нужно обеспечить покой для ноги, повреждение проходит само;
Разрыв связок или сухожилий – обязательно нужно обратиться в медучреждение, так как самостоятельно травма не пройдет;
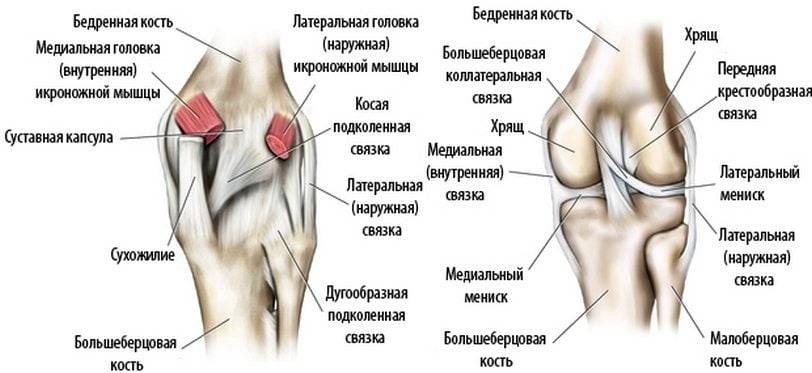
Повреждение мениска – разрыв или смещение гибкой ткани между суставами, также требует обращения в больницу;
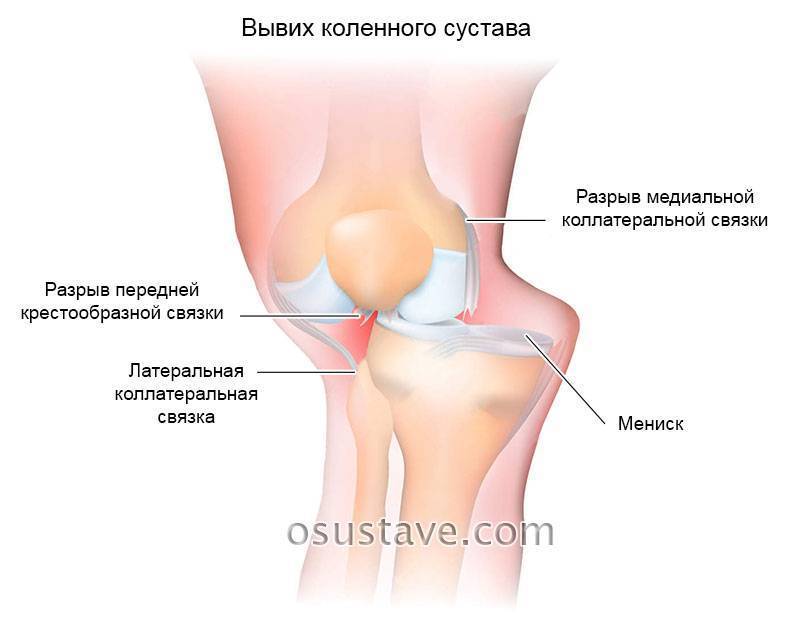
Вывих – в легком состоянии, когда не утрачена подвижность, нужно обеспечить покой и все пройдет само. В тяжелых состояниях лучше обратиться за помощью;
Смещение сустава – серьезная травма, требующая вправления сустава. Определяется острой болью, потерей подвижности ноги, изменением положения кости;
Перелом или трещина – обязательно обращение в травматологию и гипсование поврежденной конечности.
Если у вас болят колени, больно сгибать ноги на следующий день после активных тренировок, то не стоит переживать. Нужно отдохнуть несколько дней и пересмотреть режим нагрузок.
Если же дискомфорт возник в ходе тренировок после удара, прыжка, в процессе бега или при других физических занятиях, то речь идет о травме и лучше обратится за помощью.
Воспалительные патологии
Сильная боль в колене при сгибании может быть последствием воспалительных процессов. Воспаление суставной ткани называется артритом, которые в свою очередь может быть двух следующих типов:
Специфический – развивается на фоне различных инфекционных заболеваний, таких как кишечная инфекция и ее аналоги. Если первоначальное заболевание не пролечено вовремя, бактерии могут распространиться, в том числе на суставные ткани;
Неспецифический – развивается при повышенных нагрузках на суставы, при частом контакте с холодом и влагой, чрезмерном истирании хрящей. Является возрастным заболеванием.
Воспалительные патологии также требуют своевременного и серьезного лечения. Если не приняты меры по уничтожению инфекции, то в дальнейшем она будет прогрессировать, поражая здоровые ткани, усугубляя дискомфорт пациента.
Если же речь идет о неспецифическом артрите, то остановить его практически невозможно, но можно значительно замедлить его развитие, соблюдая профилактические меры, которые будут описаны дальше.
Если появилась острая боль в колене при сгибании без предшествовавших ей травм и других очевидных причин ее появления, то с большой вероятностью вы столкнулись с воспалительным процессом.
Опасность таких недугов заключается в том, что при отсутствии должного лечения и спуске болезни на самотек, она может перейти в хроническое состояние.
Другие болезни области колена
Современная медицина различает достаточно большое количество заболеваний суставов, в том числе и области колена. Их характеризуют, исходя из типа поражения и тканей, которым наносится основной ущерб, будь то кости, хрящи, связки, сухожилия, мениск и т.д.
Заболевание может проявиться в качестве сопутствующего расстройства, стать врожденным пороком или возрастным недугом, вызванным естественными биологическими процессами старения.
В любом случае, если Вы ощущаете боль в ноге при сгибании колена нужно обратиться к специалисту, способному поставить точный диагноз исходя из характера проблемы.
Диагностика
При артралгии не стоит заниматься самолечением. При боли в суставах обязательно для определения диагноза обратитесь к лечащему врачу. После основного обследования он направит на консультацию к ортопеду-травматологу, ревматологу. Если заболел ранее травмированный сустав, то показана консультация и хирурга.
На приеме у врача важно рассказать о следующих моментах:
- Когда появляется боль.
- От чего боль уменьшается и стихает.
- Как часто возникают болевые приступы.
- Впервые появилась артралгия или была и раньше.
- Есть ли гиперемия, отечность или деформация сустава.
- Были ли в последние дни стрессы, острые респираторные заболевания, тяжелые физические нагрузки.
Эта информация поможет специалисту сделать заключение о состоянии суставов у пациента и поставить диагноз.
После выяснения характера боли в суставах врач назначит обследование и даст направление на:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
- Иммунодиагностику.
- Рентгенографию, КТ, МРТ, УЗИ суставов.
- При необходимости биопсию поврежденной ткани.
Рентгенография суставов. Этот метод позволяет исследовать сустав в двух проекциях, возможно проведение рентгеноконтрастной артрографии.
С помощью МРТ и КТ можно детально оценить состояние костно-хрящевых структур и мягких тканей.
УЗИ суставов. Помогает выявить выпот в суставную полость, эрозии суставных поверхностей костей, изменения синовиальной оболочки, оценить ширину суставных щелей.
Инвазивные методы обследования. При наличии показаний проводят пункцию сустава и биопсию синовиальной оболочки. В сложных случаях проводят артроскопию (осмотр полости сустава изнутри).
Лабораторные тесты помогают выявить признаки воспалительного процесса, ревматической патологии. В периферической крови определяют скорость оседания эритроцитов, уровень С-реактивного белка, мочевой кислоты, антинуклеарные антитела, ревматоидный фактор, АЦЦП. Синовиальную жидкость подвергают микробиологическому и цитологическому анализу.
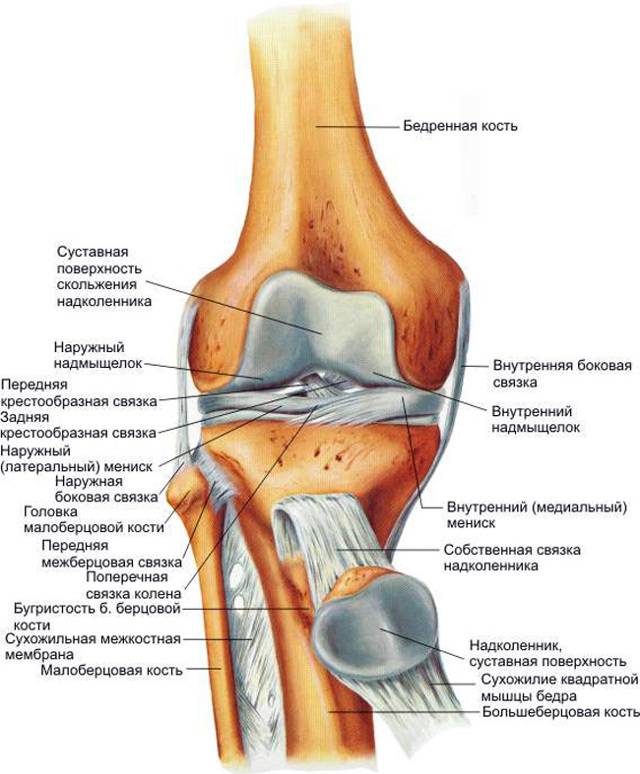
Причины боли в колене
Возникновение боли в коленных суставах может быть вызвано травмами, большой нагрузкой на колено, заболеваниями соединительной ткани, неврологические патологиями, злокачественными опухолями в организме. Однако при возникновении болей в колене не стоит заниматься лечением самостоятельно, а лучше сразу обратиться на консультацию к врачу, который сможет определить истинную причину боли и назначит лечение, если необходимо, и профилактику. Рассмотрим основные причины, связанные с появлением боли в колене.
Травмы
Травмы коленного сустава являются самой распространенной причиной возникновения болей. Травмы могут возникать из-за занятий спортом, неудачного падения, неправильно выполненных спортивных упражнений, неудобной обуви, интенсивных нагрузок, при неправильном беге и других причинах.
Среди наиболее распространенных травм могут быть:
- ушиб колена – одно из самых частых повреждений, которое влечет за собой появление покраснений, отеков и небольшое увеличение температуры, часто отдает во внутреннюю сторону голени, бедро;
- разрыв связок – возникает вследствие сильного выворачивания голени или бедра в другую сторону. Разрыв способствуют возникновению сильных болей и избыточной подвижности сустава;
- разрыв мениска случается из-за высокой нагрузки на колено, сильного удара по ноге, подворачиванием ноги, который влияет на подвижность колена и проявляется сильной болью;
- перелом коленного сустава сопровождается повреждением мягких тканей и связок, деформацию колена и нарушение нормального движения и разгибания ног;
- отсутствие соответствующей возрасту и состоянию здоровья физической нагрузки.
Заболевания коленного сустава
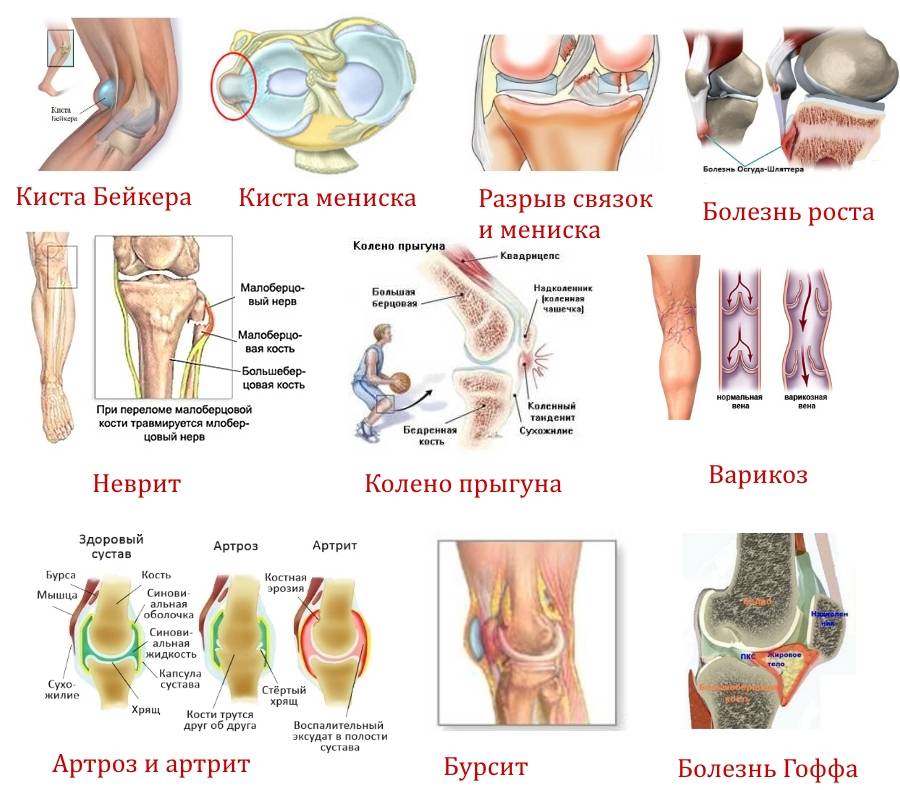
Заболевания и поражения коленного сустава вызывают особенно ноющую боль и ухудшают подвижность сустава. Причем боли в колене могут возникать на почве поражений других суставов. Из-за высокой нагрузки колени разрушаются быстрее. Среди распространенных инфекций и патологических заболеваний суставов выделяют:
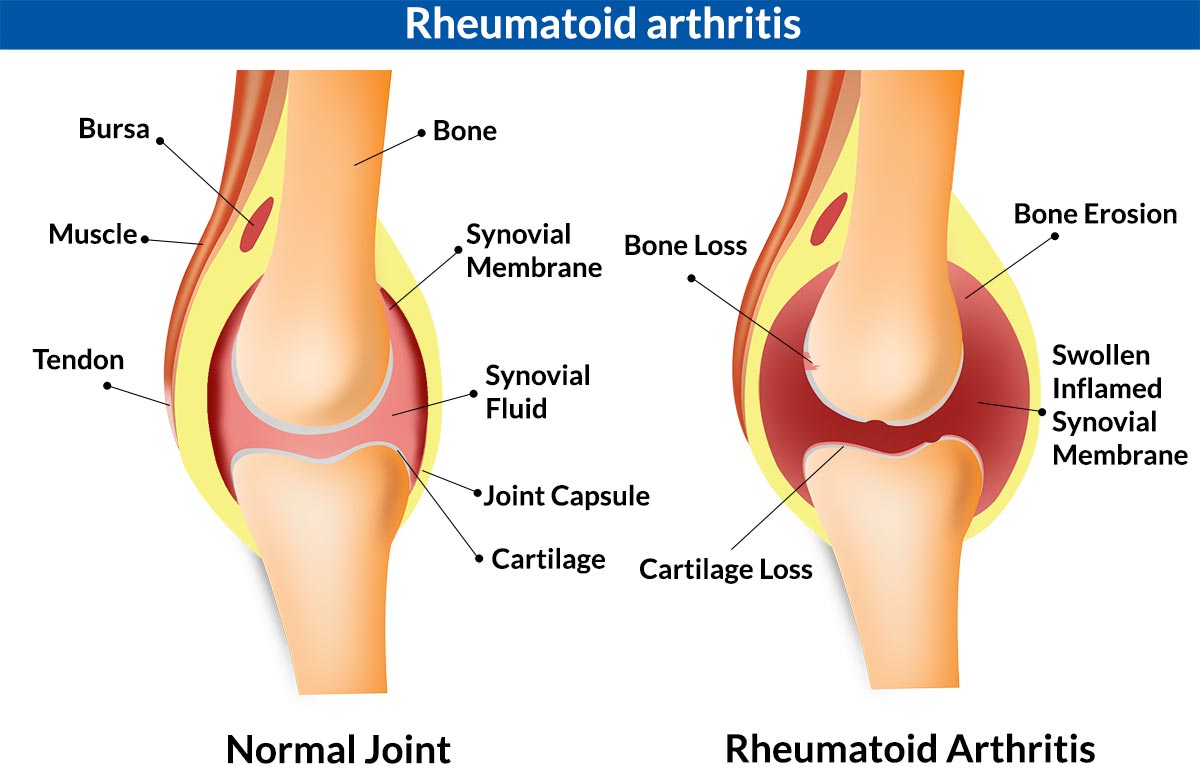
- Ревматоидный артрит – воспаление коленного сустава, возникающее вследствие травмы, инфекций или проблем с метаболизмом;
- Артроз – заболевание и разрушение коленного сустава, вызванные возрастными изменениями, следствиями других заболеваний. Характеризуется болями в колене при подъеме на лестнице, подъема из положения на корточках, длительной ходьбе;
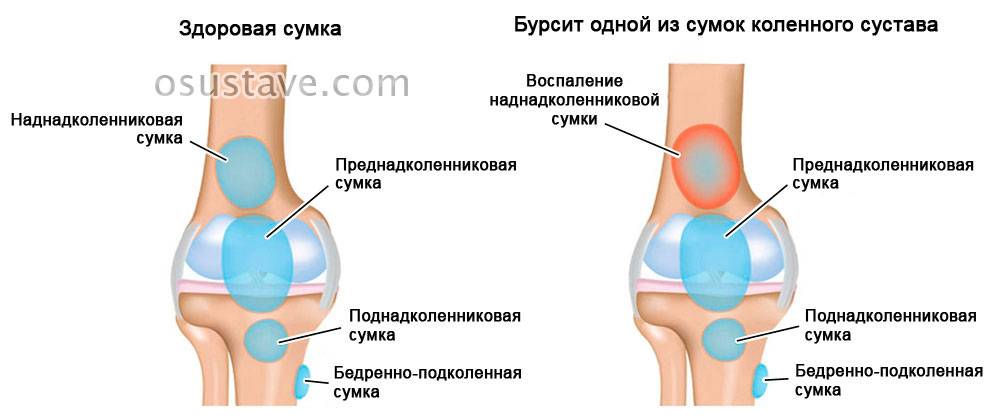
- Бурсит – воспаление и отеки суставной сумки, из-за чего возникает дискомфорт при движении;
- Периартрит приводит к воспалению сухожилий, мышц и связок коленного сустава при его сгибании;
- Хондропатия – разрушение хряща и сустава с течением времени;
- Остеопороз, из-за которого возникает ослабление костных структур, тканей и возникновение сильный ноющей боли;
- Синдром пателлофеморальной боли (СПФБ) – дла него характерны выраженные боли в передней части колена, встречается часто у женщин;
- Патологии центральной нервной системы (неврит, защемление нерва), которые влекут за собой воспаление нерва и непроизвольное сокращение в колене. Защемление нерва характеризуется жгучей болью, онемением конечности, в худших случаях наступает паралич;
- Новообразования, сдавливающие сосуды и ограничивающие подвижность сустава;
- Различные болезни (грипп, туберкулез и другие инфекционные заболевания) способствуют появлению инфекции в суставной сумке, это приводит к сильной слабости и увеличению температуры.
Чрезмерные нагрузки
Боли колена могут быть вызваны не только травмой, но и нагрузкой в течении продолжительного времени. При длительной ходьбе основная нагрузка приходится на коленный сустав, которая иногда становится чрезмерной. Боли могут возникать у профессиональных спортсменов, при работе с перемещением тяжелых вещей, большим весом, тяжестями и длительной ходьбой.
Для выявления заболеваний коленного сустава и точного диагноза, врач направляет пациента на диагностические исследования: рентген (рентгенография), УЗИ (ультразвуковая диагностика),, магнитно-резонансную (МРТ) или компьютерную томографию (КТ). Также необходимо будет сдать некоторые лабораторные анализы (анализ крови и синовиальной жидкости) в зависимости от состояния больного.
Для работы с травмами может потребоваться вправление костей, использование гипса, отрезов, оперативное вмешательство и операции. При воспалительных заболеваниях назначается комплексное лечение и терапия: прием медицинских лекарственных препаратов, физиотерапия, ЛФК (лечебная физкультура), курс реабилитации, сеансы массажа, применение лечебных мазей, средств и компрессов, чтобы уменьшить и снять боль.
Почему воспаляется коленный сустав
Причин тому много – от повреждения хряща до разрушения нервных окончаний. Иногда процесс является продолжением остеомиелита – воспаления костей. Чаще всего патология возникает на фоне таких факторов:
- травмы;
- инфекции;
- нарушения работы эндокринной системы и обмена веществ (сахарный диабет, подагра, гормональные сбои);
- болезни аутоиммунного характера (например, ревматоидный артрит);
- заболевания сосудов нижних конечностей – тромбоз, варикоз;
- дефицит в рационе питания витаминов А, В, С и Е;
- лишний вес;
- чрезмерные нагрузки;
- хронические стрессы;
- перегрев или переохлаждение;
- ношение неудобной обуви.
Коленный сустав может воспалиться при любой инфекции в организме
Что делать, если сильно болит и тянет ногу под коленом сзади при ходьбе и разгибании?
Первое, что необходимо сделать, прекратить физические нагрузки на заболевшую ногу. А также следует наложить тугую повязку на область поражения. Часто такой вид боли появляется при защемлении седалищного нерва.
Тянет под коленом – это один из признаков развивающегося бурсита, тендовагинита, воспаления сухожильной ткани. При надавливании на ткань сзади колена ощущается боль. Для снятия болевого синдрома следует принимать обезболивающее, снижать нагрузку на ноги.
При артритах, остеохондрозе, когда постепенно разрушается хрящевой сустав, развиваются тянущие боли. При лечении используются инъекции хондропротекторов или приём препаратов перорально.
Эпидемиология /Этиология
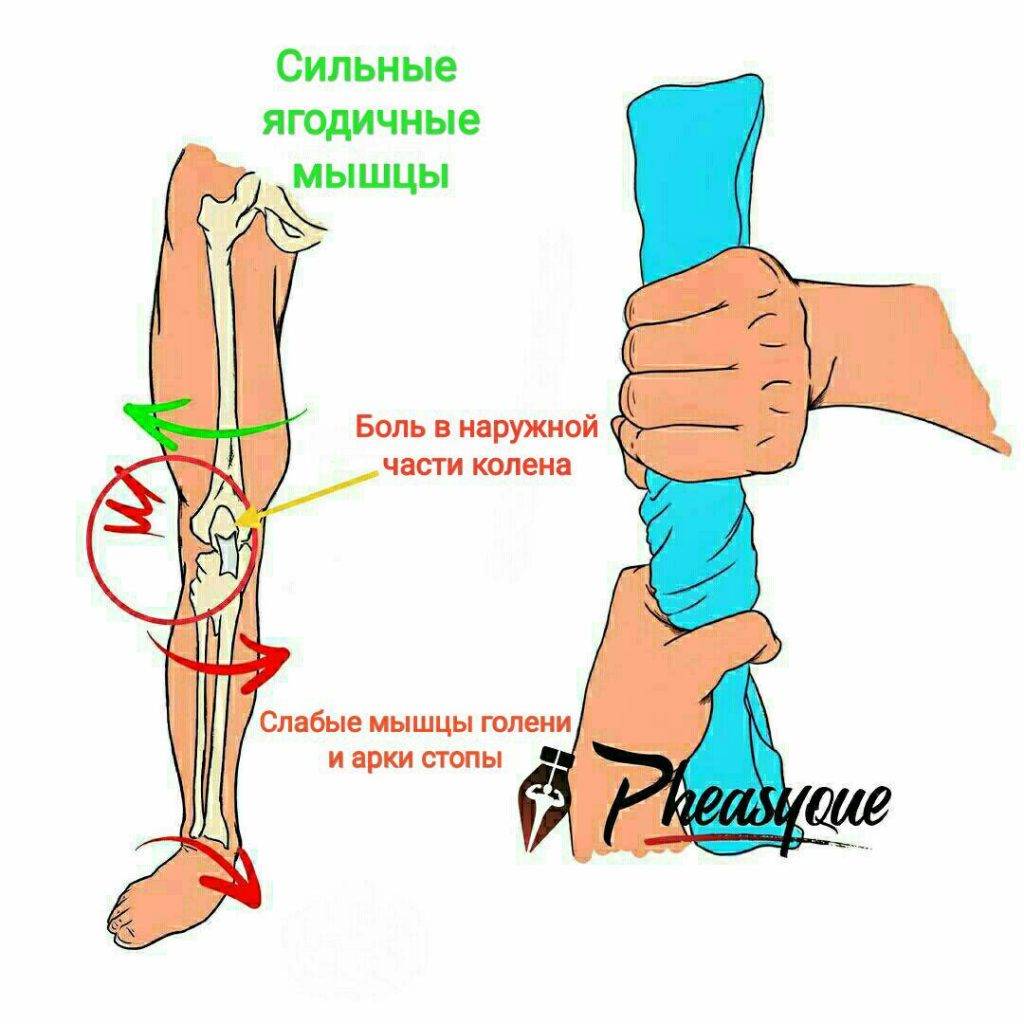
ПФБС может быть связан с травмой надколенника, но чаще это сочетание нескольких факторов: чрезмерное использование или перегрузка пателлофеморального сустава, анатомические или биомеханические аномалии, мышечная слабость, дисбаланс или дисфункция. Более вероятно, что ПФБС ухудшается и плохо лечится из-за сочетания нескольких факторов.
Одной из основных причин ПФБС является ориентация и положение надколенника. Когда коленная чашечка имеет другую ориентацию, она может скользить больше в одну сторону относительно межмыщелковой ямки, что приводит к избыточному давлению в этой части бедренной кости и, соответственно, раздражению, дискомфорту и боли. Есть разные причины, которые могут спровоцировать такие отклонения.
Ориентация надколенника варьируется от одного пациента к другому. Она также может отличаться от левого колена к правому у одного и того же человека, а может быть результатом анатомических аномалий. Небольшое отклонение надколенника может вызвать мышечный дисбаланс и биомеханические нарушения, которые, возможно, и приведут к ПФБС. И наоборот, мышечный дисбаланс или биомеханическая аномалия могут вызвать отклонение надколенника, что приведет в возникновению ПФБС. Например, когда медиальная широкая мышца бедра (МШМБ) недостаточно сильная, латеральная широкая мышца бедра может генерировать большую силу, что может приводить к латеральному скольжению, латеральному наклону или латеральному вращению надколенника, и, следовательно, нарастанию давления на латеральной с стороне межмыщелковой ямки, ее раздражению и боли в колене. Возможна обратная ситуация, но медиальное скольжение, наклон или вращение встречаются редко. Еще одна мышца и связка, которые могут вызвать отклонение надколенника, — это илиотибиальный тракт и медиальная поддерживающая связка надколенника (в случае дисбаланса или слабости одной из этих структур).
Один из механизмов неправильного позиционирования надколенника
ПФБС также может быть вызван гиперэкстензией коленного сустава, латеральным вращением большеберцовой кости, вальгусным или варусным положением колена, увеличением угла Q, напряжением илиотибиального тракта, хамстрингов или икроножной мышцы.
Иногда боль и дискомфорт локализуются в колене, но источник проблемы находится где-то в другом месте. Pes planus (плоская стоп — пронация) или pes cavus (полая стопа — супинация) также могут провоцировать ПФБС. Пронация стопы (которая чаще встречается при ПФБС) вызывает компенсаторную внутреннюю ротацию большеберцовой или бедренной костей, что нарушает пателлофеморальный механизм. Супинация стопы обеспечивает меньшую амортизацию для ноги, когда она касается плоскости опоры, что может приводить к росту нагрузки на пателлофеморальный (ПФ) сустав. Кинематика тазобедренного сустава также может влиять на колено и провоцировать ПФБС. Результаты одного исследования показали, что у пациентов с ПФБС могут быть слабыми абдукторы бедра, что будет приводить к увеличению приведения бедра во время бега.
Мышечная этиология ПФБС
- Слабость квадрицепса:
- Слабость медиальной части квадрицепса:
- Напряжение илиотибиального тракта:
- Напряженные хамстринги:
- Слабость и укорочение мышц бедра:
- Напряженные икроножные мышцы:
При каких заболеваниях чаще всего воспаляется коленный сустав
При дегенеративных изменениях в суставном хряще происходит избыточное трение. На второй стадии заболевания к дискомфорту добавляется ограниченная подвижность, а также отек, горячая кожа, покраснение. Чем раньше человек обращается за помощью, тем более эффективными будут противовоспалительные препараты.
Артрит.
После травмы, на фоне инфекции или по другой причине суставная сумка воспаляется, в колене нарушается обмен веществ. При артрите почти всегда присутствует общая слабость, повышается температура тела, а боль усиливается в состоянии покоя, ночью и во время неподвижной работы, в отличие от артроза, когда организм остро реагирует именно на физическое напряжение.
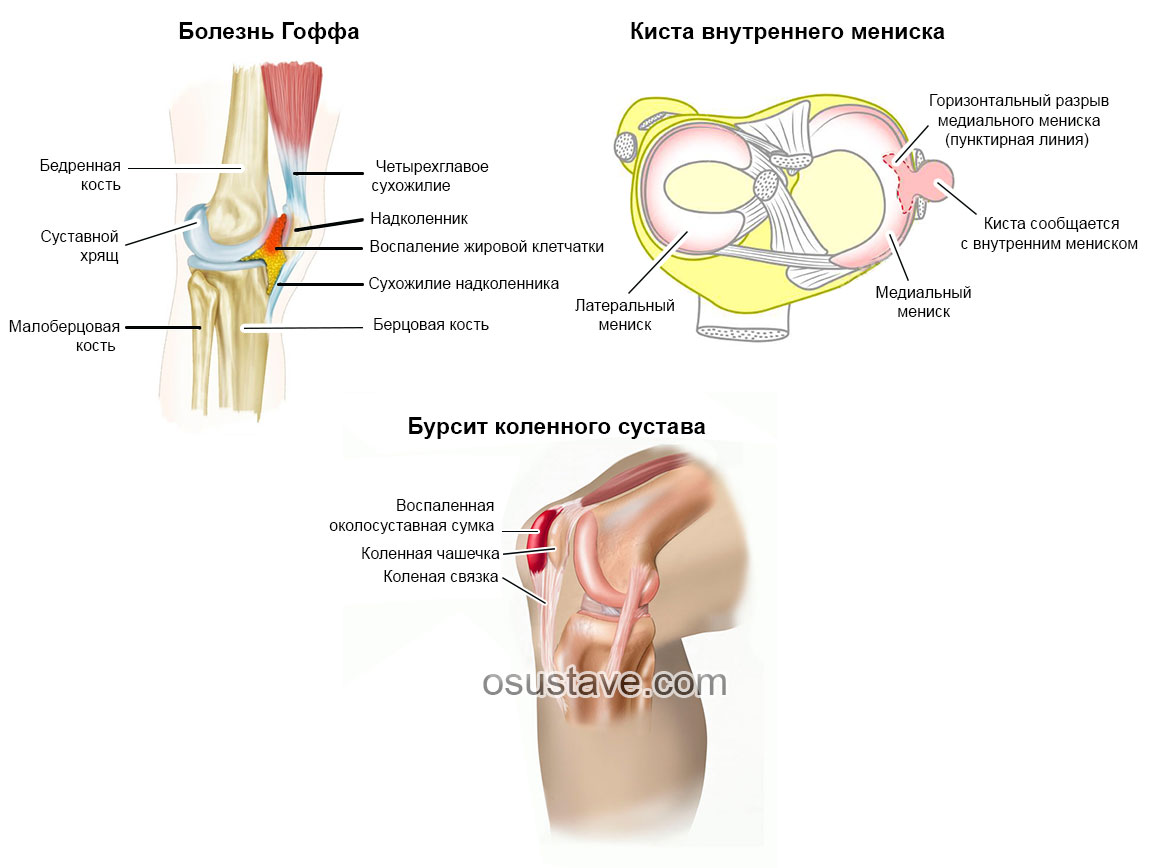
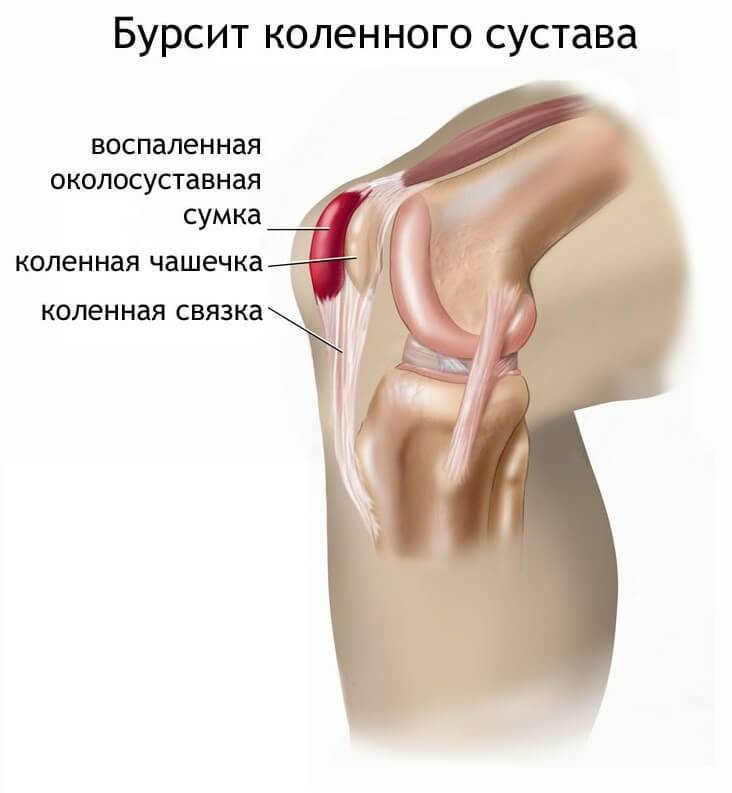
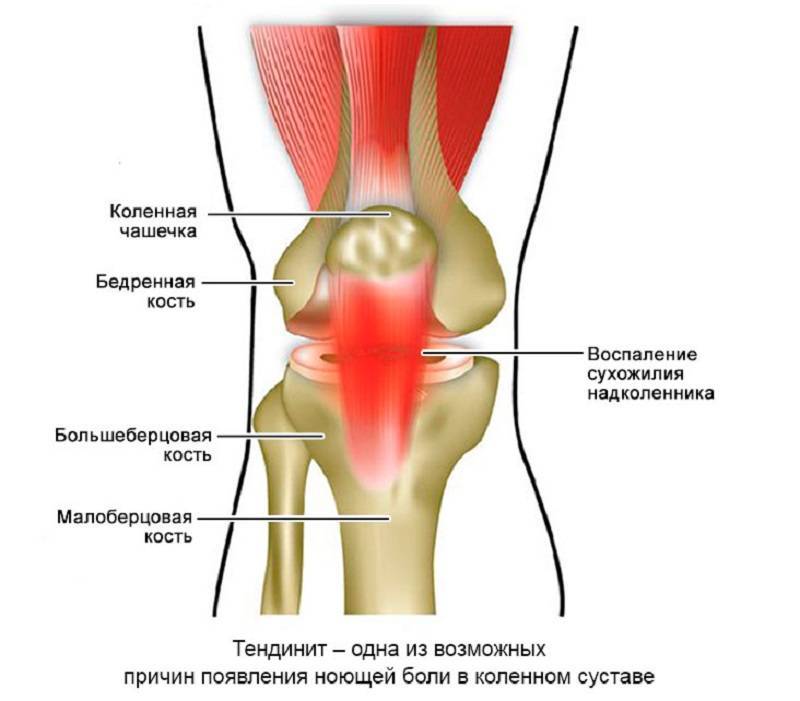
Бурсит и тендинит.
После травмы, вследствие инфекции или на фоне подагры суставная сумка с синовиальной жидкостью воспаляется (бурсит). Человек испытывает сильную боль при движении сустава. Колено опухает и болит при прикосновении.
Воспаляться могут и сухожилия (тендинит). Для этой патологии характерна острая боль во время и после движений, напряженность мышц и связок, отек с образованием характерного «узла». Если бурсит и тендинит не лечить, они могут перейти в периартит, и боль будет напоминать о себе при каждой нагрузке на сустав.
Хондропатия и поражения мениска.
Хондропатией называют патологии, вызванные нарушением обмена веществ в хрящевой ткани. Суставный хрящ разрушается, в щель проникают мышечные волокна и связки, сустав травмируется, появляются кровоизлияния и воспаление. Человек испытывает трение в попытке согнуть колено, болезненность при нажатии на него, образуется отек.
Воспаление мениска возникает из-за чрезмерного сгибания и разгибания колена, из-за выворотных движений. В таких случаях бывает острая боль, отечность, щелчки, человек ощущает в колене при движении инородное тело.
Артроз – не единственная причина воспаления коленного сустава: нужна диагностика
Боль в колене после бега, спорта и пробуждения
Многие спортсмены, занимающие беговыми видами спорта, испытывают боль в колене после пробежки. Прежде всего у начинающих спортсменов либо после длительного перерыва боль в колене не вызывает никаких подозрений. Касательно боли в колене после пробежки существует одно правило: на утро она должна пройти.
Если же боль продолжается и через три дня, необходимо задуматься о причине. Возможно, это воспаление в колене. Если Вы заметите отёчность и почувствуете тепло в колене, незамедлительно обращайтесь к специалисту.
Причины боли в колене после пробежки:
- нетренированная соединительная ткань и суставных хрящ
- бурсит коленного сустава
- дисплазия надколенника
- лишний вес
- травмы хряща
- редко: асептический некроз кости (Болезнь Альбека)
- остеохондроз
- травмы коленного сустава (вальгусная и варусная деформации)
Если Вы страдаете болью в колене в ночное время либо в состоянии покоя причиной этому может быть воспалительный процесс в коленном суставе. Однако и боли, отдающие от позвоночника (напр. стеноз позвоночного канала или грыжа межпозвоночного диска могут вызывать неприятные ощущение в колене ночью.
Причины боли в колене ночью:
- гонартроз вследствие воспалительных изменений
- ревматизм или ревматоидный артрит
- бактериальные инфекции в коленном суставе
- Болезнь Альбека
- повреждения нервов позвоночного канала
- износ коленного сустава
Диагностика при неопределенной боли в колене
Своевременная диагностика причин позволяет сделать лечение боли в колене наиболее эффективным.
Физикальное обследование при болевом синдроме в колене включает:
- осмотр
- пальпацию («ощупывание» с латинского)
- оценку диапазона движений
- проверку силы и неврологическое обследование
- специальные методы для оценки конкретных диагнозов. Специальные тесты выбираются на основе наиболее вероятной диагностической категории, которая, в свою очередь, основана на анамнезе (истории возникновения и развития заболевания), включая механизм травмы и хронический характер боли.
Боль. Она является самым частым признаком поражения суставов. Для диагностики важна локализация боли, ее степень, характер, факторы, усиливающие или облегчающие, а также время появления – вновь возникшая или повторяющаяся. Имеет значение время максимальной болезненности – до начала первых движений в суставе или после периода двигательной активности, появляется ли боль утром, после пробуждения или в течение дня.
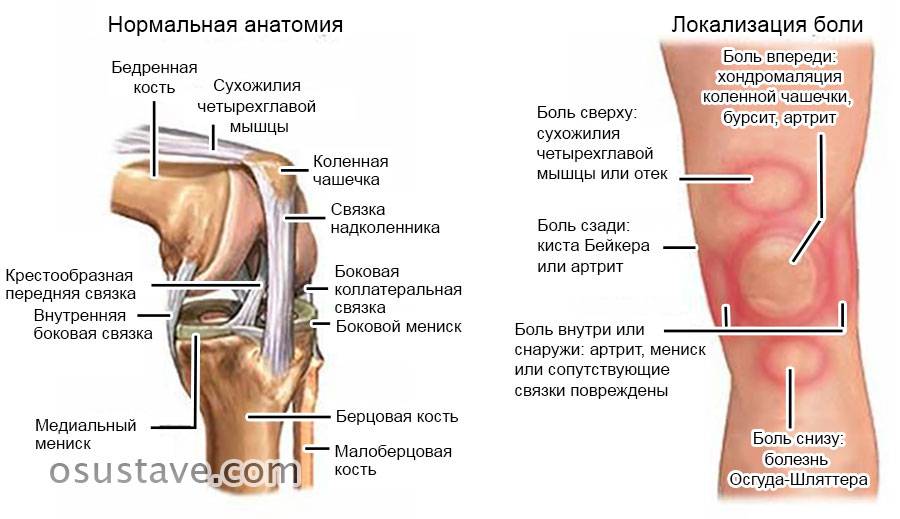
Локализация и выраженность боли могут отличаться в зависимости от причины.
Признаки, которые иногда сопровождают боль в коленях, включают:
- Отек и скованность сустава на больной стороне
- Покраснение и тепло на ощупь
- Ощущение слабости или нестабильности в колене
- Хлопающие или хрустящие шумы
- Невозможность полностью выпрямить колено
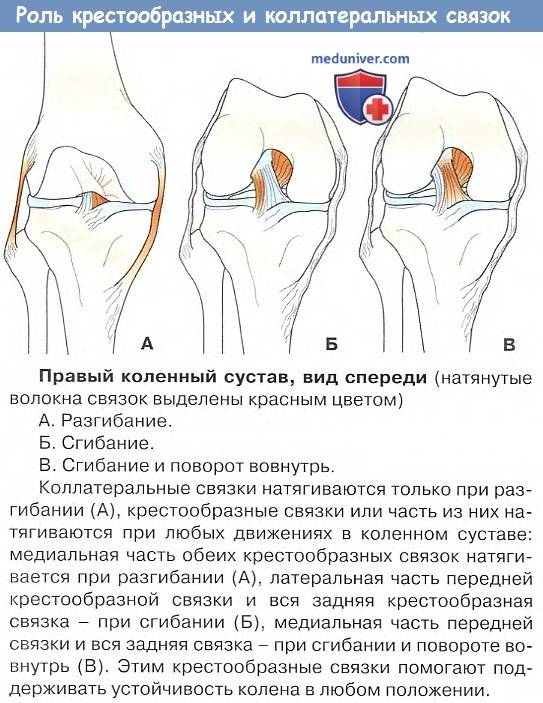
Нестабильность сустава – признак слабости связок или мышц, стабилизирующих его и следствие повреждения структур внутри коленного сустава.
Крепитация – характерный хруст при движении в суставе, который определяется на слух или при пальпации колена. Крепитация может быть следствием затвердения хряща на внутренней поверхности сустава или сухожилий вокруг него.
Обычно для постановки диагноза достаточно осмотра врачом, но иногда дополнительное обследование оправдано и включает:
- Анализы крови, например: ревматоидный фактор, концентрация мочевой кислоты, антинуклеарные антитела, антитела к бактериям кишечной группы, хламидиям.
- Методы визуализации:
- Стандартная рентгенография – первичный метод исследования, однако она менее чувствительна, чем компьютерная (КТ), магнитно-резонансная (MPT) томография или ультразвуковое исследование (УЗИ).
УЗИ – удобный и широко доступный метод выявления выпота в сустав и повреждений мягких тканей вокруг колена.
MPT – наиболее чувствительный метод выявления переломов, не визуализирующихся на обычном рентген-снимке, а также изменений мягких тканей и внутрисуставных структур колена.
КТ применимо в тех случаях, когда МРТ пациенту противопоказана или недоступна.
Артроцентез (пункция сустава) и исследование суставной жидкости – самый точный метод исключения инфекции и выявления кристаллического артрита. Артроцентез имеет значение и при других причинах боли в колене и показан при тяжелом и необъяснимом артрите.
Когда стоит обратиться к врачу?
Не стоит откладывать визит к врачу если:
- Невозможно выдержать нагрузку на колено или появилось чувство, что колено нестабильно.
- Заметен отек коленного сустава, который не проходит самостоятельно.
- Не получается полностью разогнуть или согнуть колено.
- Видна явная деформация ноги или сустава.
- Есть лихорадка, покраснение, боль и припухлость в коленном суставе.
- Беспокоит сильная боль в коленях, связанная с травмой, которая мешает ходить.
Виды болей
В зависимости от причины возникновения, пациенты отмечают различные по характеру неприятные ощущения. Виды болей в коленях:
- острая, сильная — возникает при травмах и острых воспалительных заболеваниях;
- сверлящая — при расплавлении костной ткани;
- пульсирующая — характерна для хронически протекающего поражения сустава;
- тупая — возникает при хронических дегенеративных заболеваниях;
- простреливающая — характерна для повреждения нервной ткани;
- жгучая — при сдавлении нервных окончаний.
Важны также условия возникновения боли. Если она появляется в покое, говорят о системных заболеваниях. Боли при ходьбе чаще встречаются при патологиях воспалительного характера.







![Что делать, если болят колени? [причины, как и чем лечить]](https://aikidzin.ru/wp-content/uploads/f/e/d/fedd52e5878ce59c3ba9fa2df8788653.jpeg)