Диета при ревматическом артрите (ревматизме суставов)
При остром ревматическом артрите рекомендуется брать за основу рациона диету № 10а. Основное назначение этой диеты – уменьшить воспалительные явления и нарушения обмена веществ в организме, повысить эффективность медикаментозного лечения и снизить побочное действие некоторых лечебных средств.
Количество белков в такой диете находится в пределах физиологической нормы, в основном это белки молочные – молоко, творог, молочнокислые напитки, сыр, яйца, рыба. Количество жира ограничивают, рекомендуется в основном растительные масла, допускается сливочное масло, а тугоплавкие жиры – бараний, говяжий, свиной – исключают. Ограничивают легкоусваиваемые углеводы (мед, сахар), зато увеличивают в рационе количество овощей, фруктов и ягод.
В диета при ревматическом артрите резкое ограничено употребления поваренной соли. Количество свободной жидкости уменьшают до 1 л в сутки. Пищу принимают малыми порциями 5-6 раз в день.
Диета при ревматоидном артрите должна обеспечить большое количество витаминов, поэтому помимо фруктов и соков, в нее включают также отвары шиповника, лимонов, черной смородины, отвар из отрубей, дрожжевой напиток.
Как помочь себе при артрозе
Сегодня в арсенале ортопедов есть множество эффективных препаратов, схема терапии хорошо отработана. Лечение направлено на борьбу с источником болезни, а не только маскирует ее последствия. Поэтому, в первую очередь, доверьтесь доктору и следуйте всем его рекомендациям. Так вы будете уверенны, что ситуация под медицинским контролем, и сможете спокойно действовать дальше.
- Подберите для себя вместе со специалистом гимнастику для суставов, которая поможет укрепить околосуставные мышцы и разработать проблемное сочленение. Упражнения улучшат обмен веществ, а сустав со временем станет более стабильным.
- Остерегайтесь травм, ведь даже малейшее механическое воздействие сверх нормы усугубляет течение болезни.
- Избегайте перегрузок. Не сидите в неудобной позе, не носите тяжести, не прыгайте и не выполняйте стремительных движений.
Как поднять себе настроение? Существует масса простейших способов, доступных каждому:
Самое главное – сохраняйте спокойствие, а в любой непонятной ситуации и при нехарактерных симптомах отправляйтесь к специалисту. Практика показывает, что люди, настроенные оптимистично, гораздо легче переживают сам факт лечения остеоартроза и быстрее учатся жить с этим заболеванием. Их не смущают ограничения, поскольку им удается находить во всем положительные моменты. Наверное, это и есть секрет хорошего самочувствия при артрозе – разумеется, при условии правильно подобранной терапии!
Комплекс упражнений при артрозе коленного сустава
В программу восстановительной аэробики входит целый комплекс упражнений, которые выполняются в разных положениях тела с применением различных техник. Помимо ЛФК при дегенерации хряща пожилым людям будут полезны занятия йогой, пилатесом, водной аэробикой. Однако основа лечения – выполнение утренней гимнастики.
Утренняя разминка
Чтобы организм окончательно проснулся, а к пораженному колену усилился приток крови, необходимо сразу после пробуждения выполнить 3-минутную разминку. Все упражнения комплекса выполняются, сидя на кровати. Спина выпрямлена, ноги расставлены на ширину плеч. Если находиться в таком положении неудобно, можно подложить подушку под спину и опереться на нее. На выполнение каждого упражнения отводится 30 секунд:
- Прижимаем пятки к полу, а носки тянем на себя. В это время руками массируем колени.
- Продолжая растирать колени, выполняем попеременный подъем пяток.
- Пятки остаются на месте и прижаты к полу. Плавно разворачиваем стопы так, чтобы носки смотрели друг на друга. При этом движении округляем спину. Теперь максимально выворачиваем колени и носки стоп наружу, а спину прогибаем назад.
- Правую ногу сгибаем в колене и притягиваем к груди, приподнимая стопу над полом. Максимально выпрямляем ногу, опускаем на место. Повторяем с другой конечностью.
Комплекс 1. Лежа на спине
Чтобы разгрузить позвоночник, полезно начинать зарядку с упражнений, которые выполняются, лежа на полу (обязательно подложить под спину каремат). В самом начале занятий количество повторов каждого упражнения составляет 10 раз, со временем количество повторений можно увеличивать:
- Сгибаем ноги в коленях, стараясь пятками максимально приблизиться к ягодицам.
- Выполняем упражнение «велосипед» (известное всем из детства), чередуя 10-секундную «езду» с 30-секундным отдыхом.
- Приподняв ноги над уровнем пола примерно на 30 см, выполняем упражнение «ножницы». Обязательно делать небольшие паузы в процессе занятий.
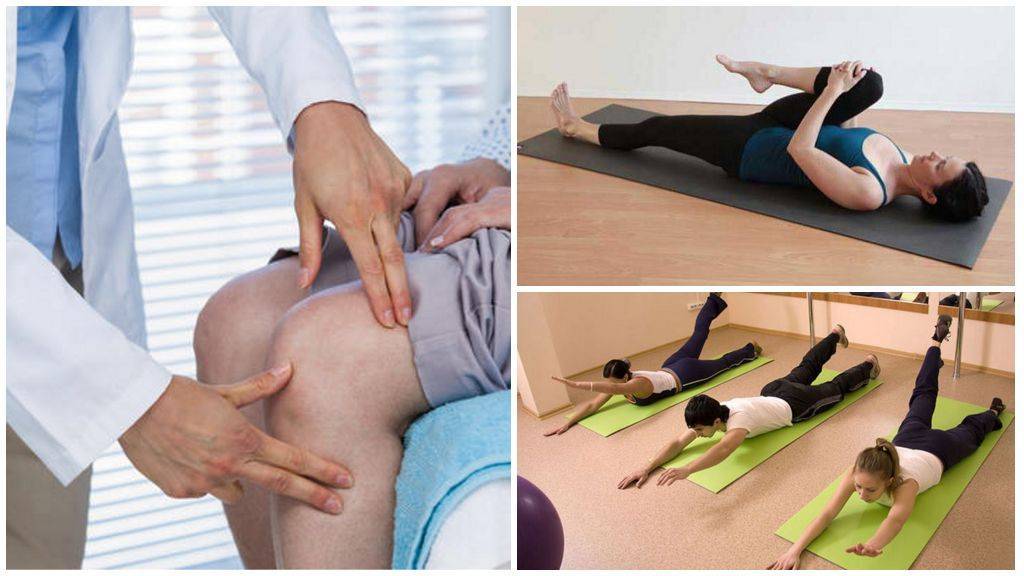
Комплекс 2. Лежа на животе
Следующие упражнения для пожилых при артрозе коленного сустава требуют изменения положения тела. Перевернувшись на живот, выполняются следующие движения:
Поднимаем попеременно левую и правую ноги от пола на расстояние 30 см, удерживая их в такой позиции 5 секунд
Важно напрягать ягодичные мышцы при поднятии конечностей.
Это же упражнение выполняем в более быстром темпе, задерживая конечности в верхней точке всего на 1 секунду.
Выполняем упражнение «лодочка»: приподнимаем руки и ноги над уровнем пола, удерживаясь в такой позиции 30 секунд. Число повторов – 5 раз.
Попеременно приподнимаем над полом согнутую в колене под прямым углом ногу с задержкой 30 секунд
Для каждой ноги повторяем по 5 раз.
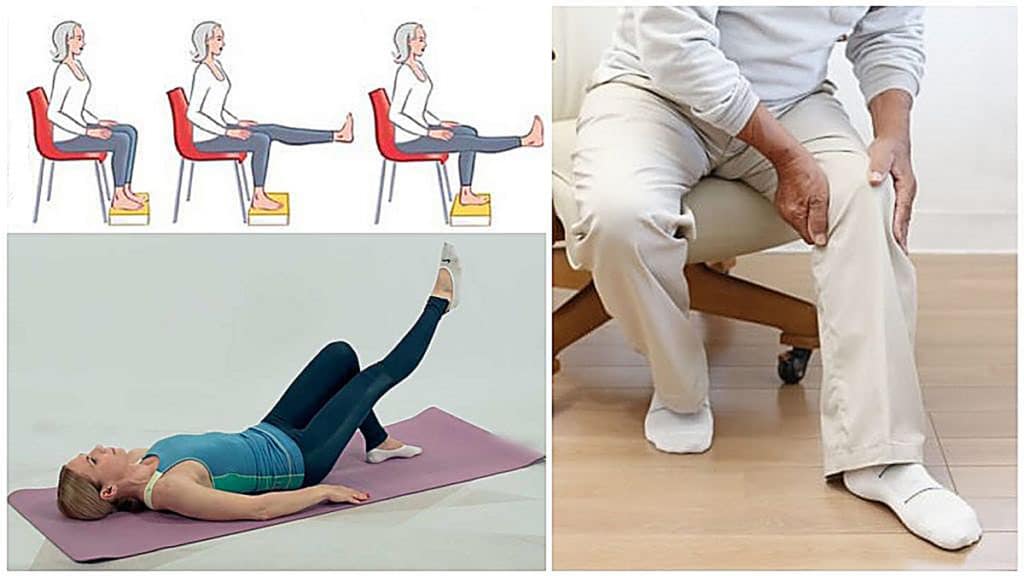
Комплекс 3. Сидя на стуле
Очень удобно заниматься спортом, сидя на стуле, поскольку в такой позиции колени не испытывают сильной нагрузки. Главное, чтобы спина оставалась прямой. Повторять каждое упражнение по 10 раз:
- По очереди разгибаем и сгибаем колени, задерживаясь в верхнем положении на 5 секунд.
- Выпрямляем ноги, не сгибая колени, тянемся туловищем к носкам. Оставаясь в такой позиции, напрягаем и расслабляем бедренные мышцы.
- Выпрямив туловище, попеременно притягиваем согнутые колени к животу.
- Снова повторяем упражнение 1 из комплекса «Сидя на стуле».
Комплекс 4. Стоя
Этот комплекс упражнений выполняется в том случае, если заболевание еще в начальной стадии, и продолжительное стояние не вызывает боли. Исходная позиция – стоя, опираясь на спинку стула, чтобы разгрузить коленный сустав:
- Приподнимаемся на носки, задержавшись в этой позиции на 30 секунд. Повторить 10 раз.
- Перекатываемся с пятки на носок и обратно в течение 1-2 минут.
- Медленно отводим по очереди каждую ногу в сторону. Повторить по 6 раз для каждой конечности.
- Выполняем махи прямой ногой вперед. Сначала правой, потом левой, по 6 раз для каждой.
Аквааэробика при артрозе коленного сустава для пожилых людей
Если ЛФК в спортзале сопровождается болезненным дискомфортом, рекомендуется прибегнуть к аквааэробике в бассейне. В процессе водных тренировок нагрузка на колени снижается, сустав расслабляется, уменьшается интенсивность болей. Главное, чтобы температура воды была комфортной.
Основные аква-упражнения для коленного сустава при артрозе для пожилых людей:
- пассивное плавание;
- выполнение вращательных и колебательных движений коленным суставом;
- ходьба по дну с высоким подниманием колена;
- ходьба с захлестом пятки;
- приседания в воде.
Список исследований
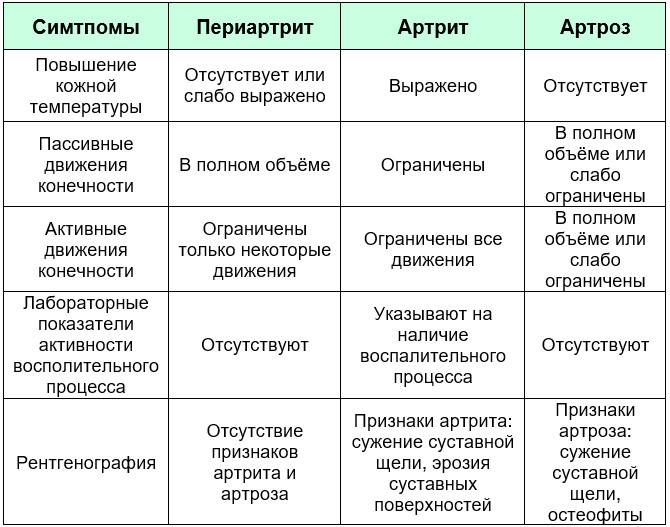
Анализа, который сразу определит присутствие остеоартроза сустава не существует. Есть исследования, позволяющие исключить наличие других патологий. К ним относятся:
Анализы крови
- Клинический, биохимический анализы крови;
- Рентгенографический анализ;
- Магниторезонансная, компьютерная томография;
- УЗИ;
- Артроскопия.
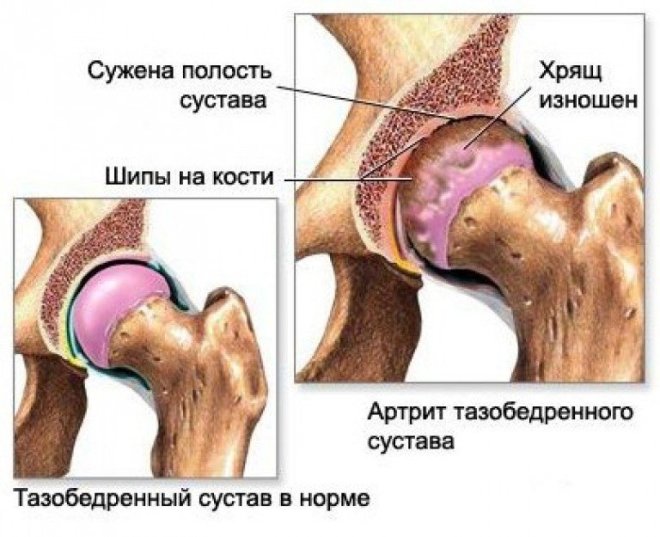
Рентгенографическое исследование позволяет выявить артроз, определить степень заболевания, нарушения, вызванные им. Благодаря снимку выявляются признаки, свидетельствующие о наличии артроза, не иных патологий коленного, тазобедренного, других суставов. К признакам относятся: существенное уменьшение зазоров между суставообразующими костями, уплотнение хрящевой ткани, присутствие остеофитов, наличие костных разрастаний. Рентгеновский анализ считается главным при диагностике суставных заболеваний. Бывают случаи, когда снимок не даёт точных ответов, вызывает сомнения по поводу установки точного диагноза (на ранней стадии артроза сложно выявить разрушение, деформацию суставов). В таких случаях прибегают к МРТ обследованию.
МРТ при артрозе
Магниторезонансная томография позволяет получать чёткое изображение, чем при рентгеновском анализе. МРТ отличается стоимостью, которая в разы выше рентгена. Но исследование позволяет подтвердить, опровергнуть наличие остеоартроза – на снимке чётко видны суставные кости, мягкие ткани (капсулы, мениски, хрящи, связки). В обычных поликлиниках не имеется оборудования для проведения таких анализов, при подозрениях наличия артроза лучше обращаться в специализированные клиники, центры.
Компьютерная томография назначается, если пациенту противопоказано проведение МРТ-обследования (при наличии кардиологического стимулятора и др.), нет возможности провести его. КТ позволяет получить изображение всех прослоек сустава. Обследование представляет нечто среднее между рентгеном и МРТ.
УЗИ ног
При помощи ультразвукового анализа можно оценить степень изношенности, утончения хрящевой прослойки, проследить количественное изменение жидкости, скапливаемой в суставе. УЗИ редко назначают для диагностирования артроза, анализ позволяет определить сложность ситуации. УЗИ коленного сустава позволяет увидеть степень сохранности менисков, определить наличие, отсутствие кисты Бейкера, кристаллов кислоты мочевой. Объективно описать картину болезни может узкопрофильный врач – УЗИст.
Артроскопия назначается реже, чем УЗИ. Обследование осуществляется путём введения камеры в небольшие надрезы в области суставов. На экране можно увидеть особенности структуры поражённого сустава. Артроскопия уместна при артрозе тазобедренных суставов, применима для коленного, иных суставов.
Для получения полной картины заболевания, оценки ситуации стоит проводить комплексное обследование, в котором внимание уделить анализам крови
Возможные осложнения
При отсутствии врачебного вмешательства прогрессирующее течение патологии приводит к развитию деформирующего остеоартроза тазобедренного сустава. А при гнойном артрите больному должна быть оказана незамедлительная медицинская помощь, иначе возникает угрожающее жизни человека состояние. Туберкулезное поражение суставов становится причиной дефигурации сустава, формирования гнойных свищей.
Ревматоидные артриты протекают по типу моноартрита, олигоартрита, полиартрита. В последнем случае в воспалительный процесс оказываются последовательно или одновременно вовлечены не только тазобедренные, но и другие сочленения. Это заболевание нередко приводит к инвалидности из-за обездвиживания суставов.
Сколько воды нужно пить при артрозе?
В сутки необходимо выпивать от 2-2,5 литров воды – это минимальное количество при артрозе. Даже если Вы не привыкли пить воду в больших объемах и не испытываете потребности в этом, Ваш организм может страдать от хронического обезвоживания. Первыми от него страдают те ткани, в которых отсутствует кровоснабжение – и, в том числе, суставные хрящи.
Выпивайте достаточное количество воды при артрозе суставов. Это сбережет суставы от обезвоживания.
Дефицит воды приводит к тому, что объем синовиальной жидкости сокращается, и она больше не может обеспечить хрящ достаточным количеством питательных веществ. А ведь продукция синовиальной смазки – залог здорового скольжения суставов и их амортизационных свойств!
Без нее суставной хрящ:
- теряет эластичность и упругость;
- растрескивается;
- становится уязвим даже перед незначительными травмами;
- покрывается очагами эрозии, которые усиливают нежелательное трение в суставной сумке.
В конечном итоге хрящ становится тонким, хрупким и истощается. На последних стадиях болезни он как бы “слезает” с костей, обнажая их головки.
Чтобы смягчить течение болезни, возьмите за правило выпивать 1 стакан воды по пробуждении. Суточную порцию воды, по возможности, наливайте в бутыль соответствующего объема, чтобы верно оценивать количество выпитого.
Учтите, что сок, кофе, чай и другие напитки – это дополнение к воде, а не ее замена. Не включайте их в обязательные 2,5 литров. Если Вы любитель кофе, суточная норма воды может быть даже увеличена, ведь этот напиток приводит к обезвоживанию организма.
Избегайте декофеинизированного кофе, сладкой газировки, соков с консервантами и других “вредных” напитков.
Питайтесь здорово, и пусть артроз никогда не напомнит Вам о себе!
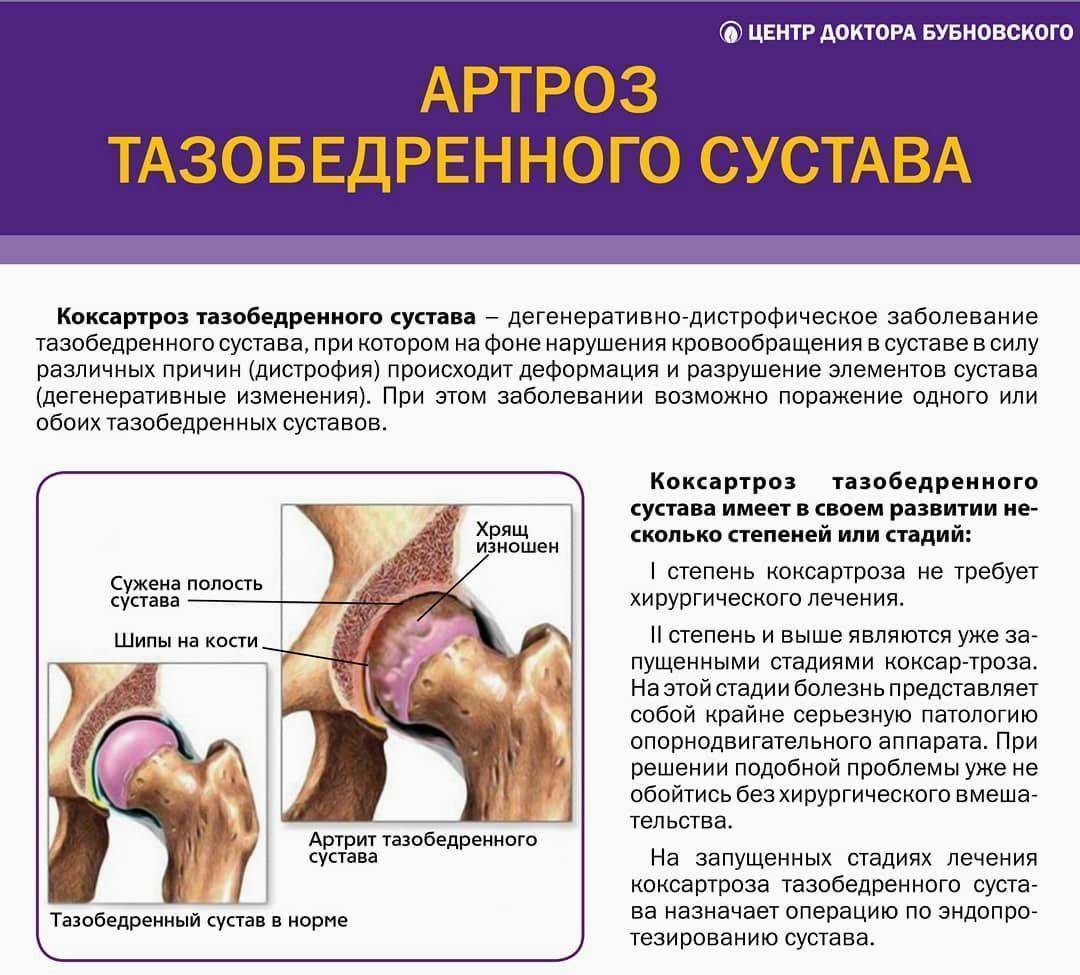
Лечение артрита тазобедренного сустава
Артрит ТБС лечат комплексно, а его хронические формы – последовательно и пожизненно. Лечение артрита тазобедренного сустава подразумевает фармако- и физиотерапию, использование ортопедических приспособлений, лечебную физкультуру. В запущенных случаях, когда медикаментозное лечение артрита тазобедренного сустава не помогает, врач может назначит операцию по протезированию.
Медикаментозное лечение артрита тазобедренного сустава
В лечении артрита тазобедренного сустава препаратами применяются лекарства для обезболивания, снятия воспаления, улучшения питания ткани и улучшения регенерации тканей.
Медикаментозное лечение способствует снятию воспаления и улучшению регенерации
К препаратам для лечения артрита тазобедренного сустава относятся:
- Нестероидные препараты (НПВП) – снимают боль и воспалением. Это нимесулид, парацетамол, мелоксикам, ибупрофен, кетопрофен и другие.
- Стероидные (гормональные) препараты – радикально снижают воспаление и боль, если НПВП оказываются неэффективны. Это преднизолон и метилпреднизолон, гидрокортизон, мазипредон, триамцинолон.
- Цитостатические и иммунодепрессивные средства. Хотя они обладают в первую очередь противоопухолевым эффектом, их применяют при ревматоидном артрите. Это сульфасалазин, метипред, метотрексат, циклоспорин.
- Анальгетики. Дексалгин, аскофен, индометацин, мовалис используются для обезболивания при артрите ТБС. Также можно применять мази и гели – никофлекс, вольтарен, диклофенак, фастум-гель и другие.
- Хондропротекторы – для лучшей регенерации хрящевой ткани. Это артракам, артракам, алфлутоп, терафлекс, артра.
При инфекции препараты для лечения артрита тазобедренного сустава подбираются индивидуально для конкретного возбудителя – это может быть ровамицин, цефалоспорины и другие.
Физиотерапия при артрите тазобедренного сустава
На ранних стадиях артрита ТБС (1-2-я) главную роль наравне с медикаментами играет физиотерапия. Наиболее эффективны следующие методики лечения артрита тазобедренного сустава:
- фонофорез;
- электрофорез;
- ультразвуковая терапия;
- магнитотерапия;
- ударно-волновая терапия;
- гирудотерапия;
- миостимуляция;
- озонотерапия;
- радоновые, грязевые ванны;
- парафиновые аппликации.
Физиотерапия при артрите тазобедренного сустава является эффективной методикой лечения
После вывода болезни из острой фазы для устранения симптомов артрита тазобедренного сустава применяется:
- мануальная терапия;
- массаж;
- лечебная физкультура (ЛФК при артрите тазобедренного сустава)
- механическая тракция (вытяжение) сустава, мышц и связок.
Хирургическое лечение артрита тазобедренного сустава
В лечении артрита тазобедренного сустава преимущественно используются малоинвазивные методики – к примеру, пункция (прокол, при котором из суставной сумки выводят лишнюю жидкость).
На поздних стадиях болезни может потребоваться синовэктомия и эндопротезирование. Синовэктомия – это полное или частичное иссечение оболочки сустава, которое проводят при аутоиммунных, инфекционных и дистрофических заболеваниях ТБС. Если это необходимо, утраченную ткань восполняют протезами.
Эндопротезирование сустава связано с полной или частичной заменой головки тазобедренной кости. Часто это единственный способ вернуть суставу подвижность, а пациенту – возможность снова безболезненно передвигаться. Реабилитация после хирургического лечения артрита тазобедренного сустава, как правило, занимает 3 месяца – все это время необходимо передвигаться на костылях.
Правило 3. Подберите с врачом правильную схему лечения.
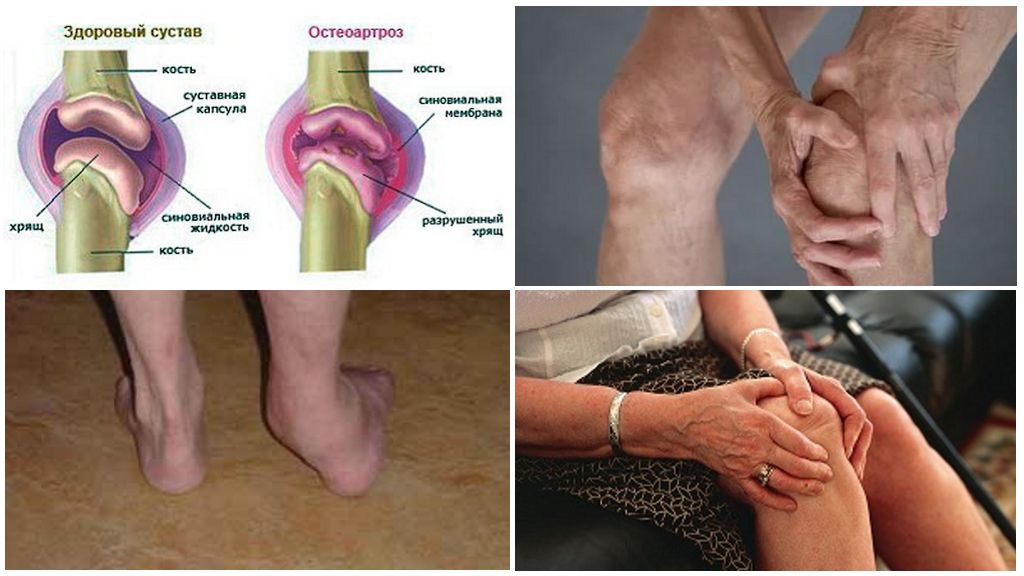
Артроз – заболевание очень коварное. Проблема многих в том, что лечить его начинают только в период обострения, а в остальное время продолжают вести привычный образ жизни, что только усугубляет проблему. Согревающие мази, компрессы, обезболивающие препараты лишь на время устраняют симптоматику, однако разрушение хрящевой ткани и дефицит синовиальной жидкости никуда не исчезают.
Именно поэтому важно найти хорошего специалиста, который поможет остановить дегенеративные процессы, а не просто справиться с их проявлениями. Как правило, в таких случаях назначают хондропротекторы – с продолжительностью приема 3-6 месяцев
Глюкозамин и хондроитин в их составе предотвращают разрушение хряща и его выносливость, оказывают пролонгированный противоболевой эффект.
В последнее время для лечения артроза и остеоартроза в нашей стране стали активно применять хорошо зарекомендовавшую себя в Европе методику – внутрисуставные инъекции. Курс состоит из нескольких манипуляций с интервалом в неделю, а эффективность зависит от молекулярной массы препарата. К примеру, благодаря высокой молекулярной массе синтетический «Нолтрекс» действует в течение 9-24 месяцев – в зависимости от степени поражения сустава. Это значительно дольше, чем препараты на основе гиалуроновой кислоты.
Внутрисуставные инъекции «Нолтрекс» – хорошая альтернатива бесконечному приему хондропротекторов
Если вам поставили диагноз «артроз» на 1-2 стадии, в ваших силах приостановить прогресс и дальше вести привычный образ жизни. Не откладывайте визит к врачу, если периодически ощущаете боль или скованность в суставе, а также если периодически вас посещает дискомфорт или боль. Со своей стороны – постарайтесь перестроиться и приложите усилия, чтобы лечение не прошло зря!
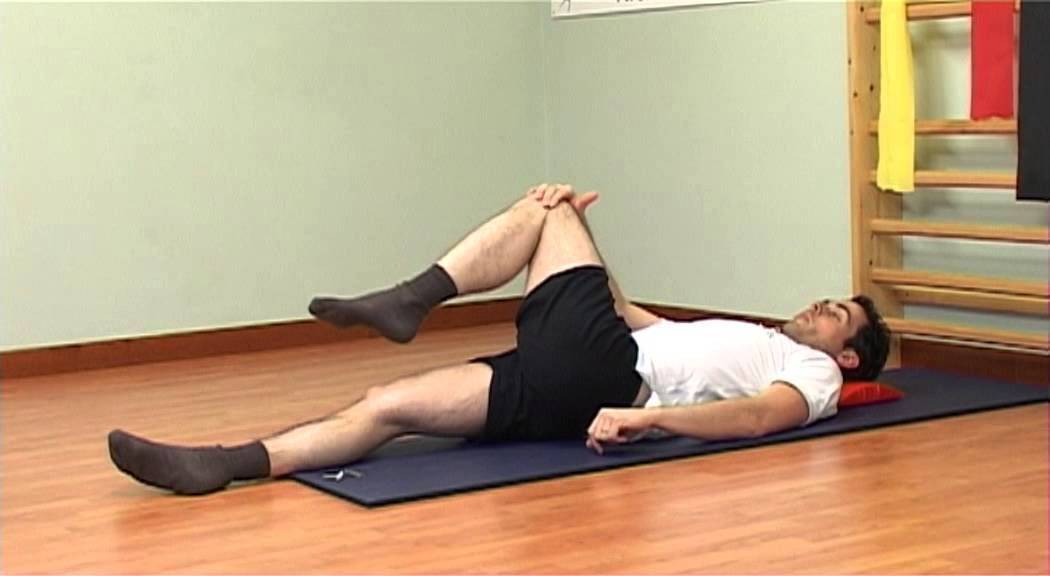
Упор на колени
Очень эффективны упражнения при ревматоидном артрите коленного сустава, разработанные доктором С.М. Бубновским. Основные цели предлагаемого им комплекса — активизировать кровоснабжение в районе колен, стимулировать выработку синовиальной жидкости, усилить связки и мышцы. Также в процессе укрепляется позвоночный столб, благодаря чему снижается давление массы тела на колени. Предлагаемый доктором комплекс состоит всего из трех упражнений:
- Необходимо лечь на пол и перевернуться на спину. Затем по очереди поднимать, то одну ногу, то другую, сгибая ее в колене. Зафиксировать конечность в верхней точке на 1 минуту. Ноги нужно всегда опускать медленно. Пока одна конечность наверху, другая должна лежать на полу. Повторить движение 10 раз. Руки можно вытянуть вдоль тела или положить на живот.
- Исходная позиция та же. Нужно поднимать таз с опорой на стопы и вытянутые руки. Должен получиться «мостик» с максимально согнутыми ногами. Далее необходимо постоять так минимум 1 минуту и аккуратно опуститься. Упражнение делают 15 раз.
- Лечь на спину, вытянув руки и ноги. Затем медленно подводить к носу то одно колено, то другое. Можно помочь себе руками, подтягиваться головой. На каждую ногу делают 10 подходов.
Для занятий по Бубновскому на полу нужно подготовить мягкую поверхность. Можно работать на ортопедическом матрасе. Комплекс нельзя назвать легким для выполнения, но результат занятий проявляется довольно быстро.
5 «можно» при артрозе
№ 1. Ходьба.
При артрозе нижних конечностей некоторые ошибочно полагают, что нагрузку нужно отменить полностью. В таком случае нарушится кровообращение, суставы недополучат кислород и питание, будут быстрее разрушаться. При дегенеративно-дистрофических изменениях в хрящевой ткани очень полезны ходьба, плаванье, велоспорт, а стремительные виды спорта противопоказаны.
Даже при средней степени артроза ходить можно на долгие расстояния – до трех километров. Главное, чтобы ходьба не вызывала боли.
№ 2. Прогревание суставов.
Если в суставах нет воспалительного процесса, прогревающие процедуры разрешены. Если у вас одновременно артроз и артрит, от бани и горячих лечебных ванн придется отказаться. В любом случае консультация ортопеда не будет лишней.
Баня при артрозе разрешена после консультации с ортопедом
№ 3. Массаж.
Массаж – эффективное средство при артрозе. При правильном подходе он не способен навредить, а скорее наоборот. Улучшится кровообращение, нормализуется обмен веществ. Главное условие – отсутствие воспалительных реакций. Если растирания через кожу вызывают сильные боли, выполнять их не стоит.
№ 4. Физическая нагрузка.
Без нее суставы не смогут нормально функционировать. Но нагрузка должна быть адекватной и не травмоопасной. Бегать ортопеды не рекомендуют, а вот плавать и ходить – советуют. Полезны регулярные упражнения – гимнастика при артрозе. Заниматься нужно часто и понемногу: это более эффективно, чем выполнить длинный часовой комплекс в выходной день, а в будни – полностью ограничить физическую активность.
Суставы нуждаются в физической нагрузке, даже если они повреждены артрозом
№ 5. Прогулки на велосипеде.
Велопрогулки – один из немногочисленных видов спорта, разрешенный при артрозе колена или тазобедренного сустава. Вы можете самостоятельно регулировать режим, скорость, интенсивность, при этом нагрузка на колени значительно ниже, чем при беге. Главное – ездить аккуратно и избегать травм.
Не каждый велосипед одинаково полезен для суставов. Какой велосипед выбрать, чтобы не навредить коленям при артрозе?
Общие рекомендации
Рацион при разных формах артрита имеет свои особенности. Такая диета предполагает сбалансированное питание с учетом потребностей организма при наличии определенной патологии:
Диета назначается в терапевтический и профилактических целях, поэтому общие рекомендации и направленность питания назначает врач-ревматолог. Самостоятельно подбирать диету без советов врачей не рекомендуется.
Поскольку ревматический тип артрита – хроническая патология, правила питания необходимо соблюдать всё время. В фазе обострения диетические меры будут более строгими, тогда как в период ремиссии можно немного разнообразить рацион.
Калорийность суточного питания не должна превышать 2500 ккал. В периоды обострения эта цифра снижается до 1500–2000 ккал. Приемы пищи следует разбить на 4–5 раз в день небольшими порциями.
Объем употребляемой жидкости в период ремиссии не должен превышать 2 литров воды в день, в острой форме болезни – не более 1,5 литров. Это связано с увеличением и синовиальной жидкости в оболочке сустава, что усиливает воспалительный процесс. А также нужно учесть потребляемую жидкость в напитках и пище.
Необходимо исключить либо максимально сократить потребление быстрых углеводов, животных белков и жиров. При аутоиммунном ревматоидном артрите диета должна быть богата сложными углеводами, белками и жирами растительного происхождения.
Если больному требуется снижение массы тела, голодание и стремительная потеря веса – категорически запрещены. Похудение более чем на 4 кг в месяц приведет к серьезному нарушению обмена веществ.
Следует выявить и отказаться от продуктов, провоцирующих аллергию. Специалисты отмечают прямую связь аллергической реакции и обострение ревматоидного воспаления. Помочь определить список продуктов-аллергенов поможет элиминационная диета. Нужно составить список предполагаемых провокаторов и поочередно исключать их из рациона на 1–2 недели, а затем вводить на 1 день. Если появление неприятных симптомов совпадает с употреблением продукта – это и есть аллерген. Для достоверности можно провести эксперимент еще раз.
Необходимо ограничить употребление соли, так как она задерживает в организме лишнюю жидкость. Суточная норма не должна превышать 5–8 грамм
При расчете количества употребляемой соли нужно учитывать солесодержащие продукты.
Внимание стоит уделить и способам приготовления еды. Ешьте вареную и запеченную пищу, а также приготовленную на пару
Жареные блюда лучше полностью исключить.
Медикаментозное лечение
Терапевтическая тактика обусловлена видом артрита тазобедренного сустава. Для лечения инфекционных патологий часто достаточно только курсового приема антибиотиков. А при ревматоидном артрите показана пожизненная терапия с использованием базисных препаратов, бисфосфонатов, иммуносупрессоров.
НПВС
Нестероидные противовоспалительные средства всегда становятся препаратами первого выбора в терапии артритов. Для устранения острых, приступообразных болей применяются инъекционные растворы, а затем таблетки. Избавиться от слабых дискомфортных ощущений позволяет локальное нанесение наружных средств.
| Лекарственные формы НПВС, применяемые в лечении артритов | Наименование препаратов |
| Инъекционные растворы | Мовалис, Мелоксикам, Ортофен, Диклофенак, Ксефокам, Кеторолак, Кеторол |
| Таблетки | Ибупрофен, Найз, Нимесулид, Диклофенак, Ортофен, Кетопрофен, Целекоксиб, Эторикоксиб |
| Мази, гели, кремы | Фастум, Артрозилен, Вольтарен, Долгит, Финалгель, Диклофенак, Кетопрофен |
Местные обезболивающие
Помимо мазей с НПВС, в терапии артритов используются наружные средства с согревающим действием. Они применяются только после купирования острого воспаления и спровоцированных им сильных болей. В состав таких препаратов входят ингредиенты с местнораздражающими свойствами — экстракт красного перца, змеиный или пчелиный яд, живичный скипидар, эфирные масла розмарина, эвкалипта, сосны. Наибольшая терапевтическая активность характерна для мазей Капсикам, Финалгон, Випросал, Эфкамон, Наятокс.
Нередко в лечебные схемы включаются средства с хондропротекторным действием для частичной регенерации суставов. Это Терафлекс, Хондроитин-Акос, Хондроксид.
Миорелаксанты
В ответ на возникающую при артрите боль могут возникать мышечные спазмы, значительно повышающие ее выраженность. Для расслабления скелетной мускулатуры пациентам назначаются миорелаксанты. Обычно сначала применяется инъекционный раствор Мидокалм, в состав которого также входит анестетик лидокаин. А затем терапевтический результат закрепляется приемом таблеток (Сирдалуд, Баклосан, Толперизон).
Минералы
Один из предрасполагающих к развитию артрита факторов — недостаток в организме микроэлементов. Поэтому для улучшения состояния суставных структур, трофики, иннервации пациентам рекомендован курсовой прием сбалансированных комплексов витаминов и минералов. Это Центрум, Витрум, Селмевит, Компливит, Супрадин. В состав качественных препаратов обязательно входят селен, кальций, фосфор, магний, молибден, медь. При заболеваниях суставов особенно необходимы витамины группы B, аскорбиновая кислота, ретинол, токоферол, эргокальциферол.
Антибиотики
При проведении биохимических исследований выявляется чувствительность патогенных микроорганизмов к антибиотикам. Так как результатов анализов приходится ожидать несколько дней, то при инфекционных артритах больным назначаются препараты широкого спектра действия. К ним относятся макролиды (Азитромицин, Кларитромицин), полусинтетические пенициллины с клавулановой кислотой (Амоксиклав, Аугментин), цефалоспорины (Цефтриаксон, Цефазолин). В последующем терапевтические схемы корректируются с учетом данных анализов.
5 «нельзя» при артрозе
Запретов на самом деле гораздо больше, чем пять, поскольку стоит задача – приостановить разрушение хряща и вернуть суставу подвижность. Рассмотрим те «нельзя», которые сильнее всего усугубляют течение болезни:
№ 1. Переохлаждать суставы.
При низких температурах в суставах замедляются обменные процессы. Хрящевая ткань не восстанавливается, а наоборот рушится. Пример тому – любители зимней рыбалки. Под действием минусовых температур у них часто развивается артроз кисти, поскольку пальцы рук наименее защищены.
№ 2. Курить и злоупотреблять алкоголем.
Эти вредные привычки сильно «бьют» по иммунитету и наполняют организм токсинами. Страдают многие системы, включая опорно-двигательный аппарат. Суставы работают в форс-мажорном режиме. Если человек курит и потребляет алкоголь, лечение не дает нужного результата. К тому же многие медикаменты не совместимы с алкоголем и могут привести к отравлению.
Курить и потреблять алкоголь при артрозе крайне нежелательно
№ 3. Бегать.
При беге коленные и тазобедренные суставы подвергаются сильной нагрузке, а хрящи в них с утроенной силой амортизируют удары. Во-первых, это вызывает боль, если хрящевая ткань истончилась. Во-вторых, дегенеративные процессы усугубляются. В-третьих, велика вероятность травм, ведь при беге случаются падения. Поэтому откажитесь от утренних пробежек в пользу пеших прогулок, а также освойте, например, скандинавскую ходьбу: она не менее эффективна!
№ 4. Пить без перерыва обезболивающие таблетки.
При длительном приеме анальгетиков страдает пищеварительный тракт. Здесь как нигде срабатывает правило: одно лечим – другое калечим. Поэтому, если боль повторяется с завидной периодичностью, отправляйтесь к ортопеду на диагностику. При артрозе нужны более действенные методы борьбы, чем парацетамол. Хорошо помогают избавиться от боли на длительное время внутрисуставные инъекции протеза синовиальной жидкости. И риска для пищеварения никакого!
«Нолтрексин» избавляет от боли не на день, а на полтора-два года
№ 5. Заниматься самолечением.
Мази, компрессы, растирки, «волшебные» таблетки – все это хорошо только на словах. На деле, пока вы испытываете на себе весь арсенал бабушкиных средств, патология прогрессирует. Вы теряете драгоценное время, которое могли бы потратить на то, чтобы приостановить болезнь. К сожалению, не редки случаи, когда именно такой бездумный подход приводит пациента к инвалидности.
Чего еще абсолютно точно нельзя делать при артрозе – опускать рук! Заболевание не излечивается, но вполне поддается коррекции, как и сотни других. Какой метод подойдет вам – спросите у лечащего ортопеда уже завтра!
Безглютеновая диета
Воздержание от продуктов содержащих особый белок зерновых культур – глютен, рекомендовано людям с циалкией (индивидуальная глютеновая непереносимость). Было отмечено развитие этой патологии на фоне аутоиммунного артрита.
Однако исследование диетологов и артрологов проведенное между двумя группами из 66 пациентов, страдающих ревматоидной формой воспаления суставов, доказало прямую связь действия глютена на симптомы артрита. Стоит отметить, что эти пациенты не имели никаких признаков циалкии. Согласно данным этого исследования у больных, придерживающихся безглютенового питания, была замечена повышенная активность антител, которые снижают воспаление.
Диета с безглютеновым питанием при обострении ревматоидного артрита позволяет включить в рацион следующие продукты питания:
- вареные яйца, омлеты;
- отварное нежирное мясо и рыба;
- выпечка из соевой и фасолевой муки;
- рисовая и гречневая каша;
- рисовые хлебцы;
- овощные супы и салаты;
- нежирные кефир и творог;
- запеченные яблоки;
- фрукты;
- напиток из шиповника.
Помимо зерновых продуктов, нужно исключить продукты содержащие дрожжи, солодовый сахар, макароны, соусы, майонез, полуфабрикаты. Покупая чай, растворимый кофе, кефир и другие продуктовые товары необходимо тщательно изучать состав на содержание глютена.