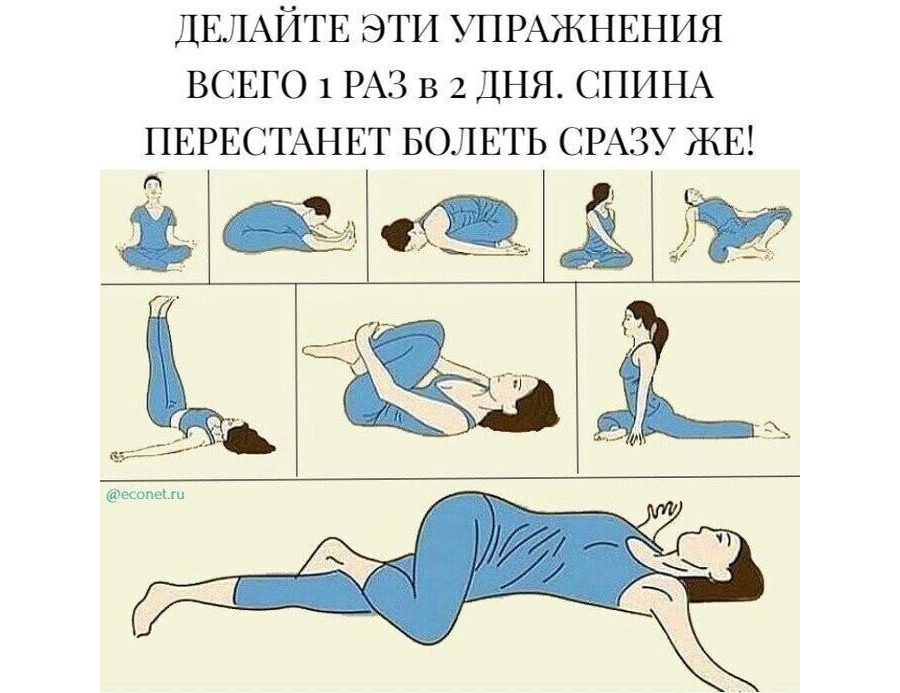
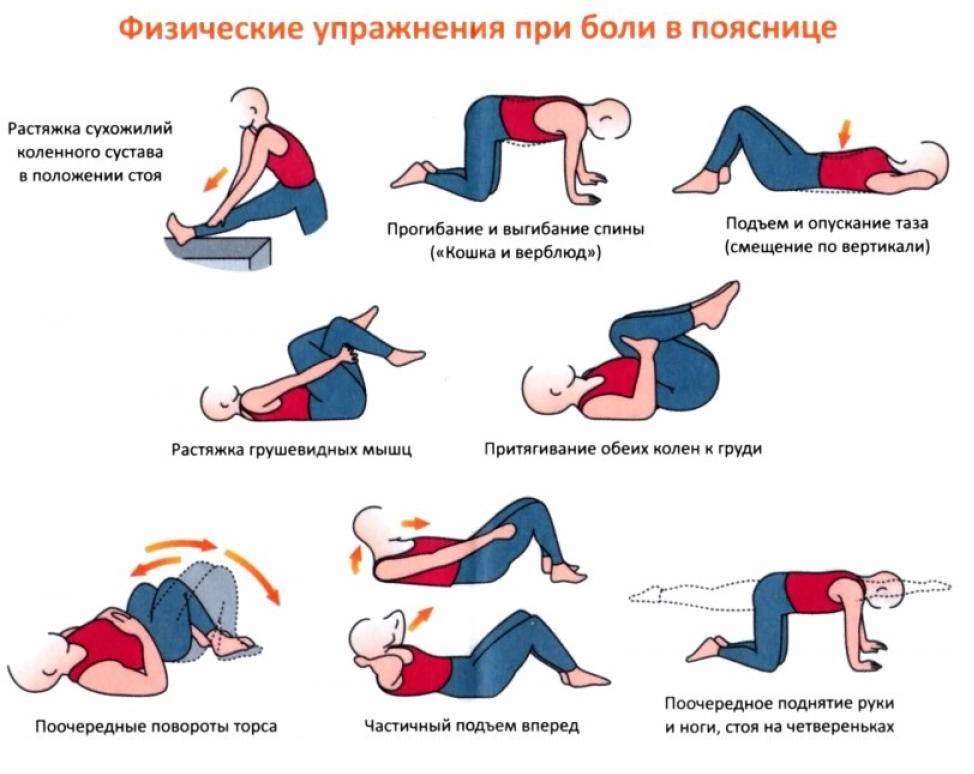
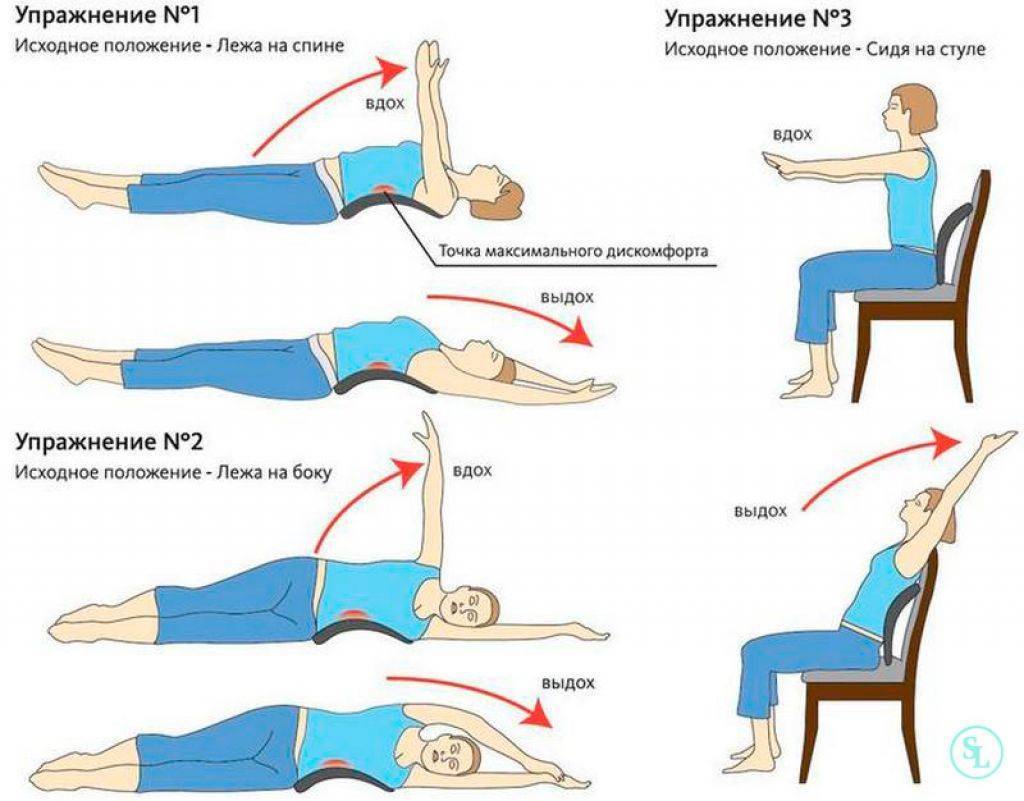
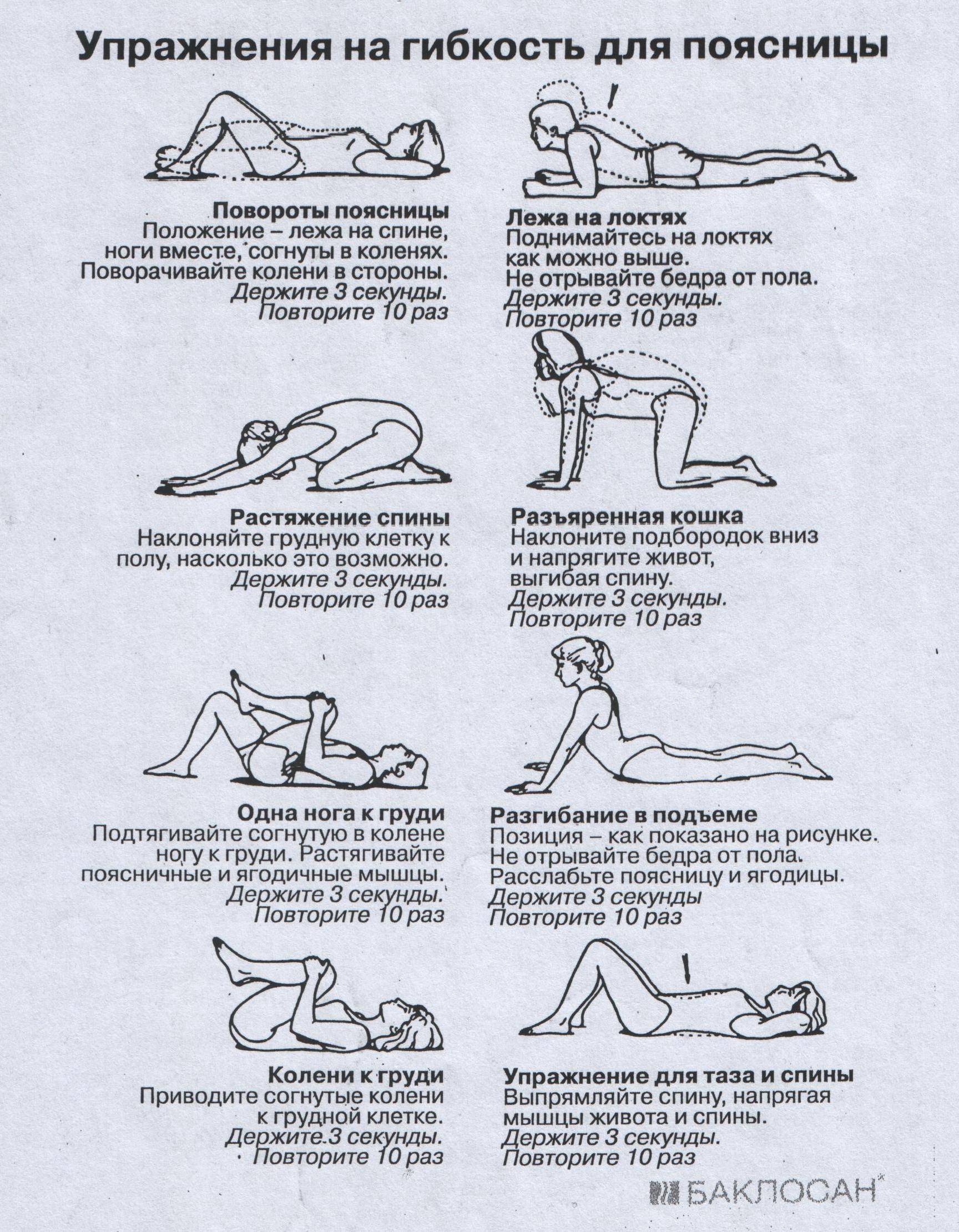
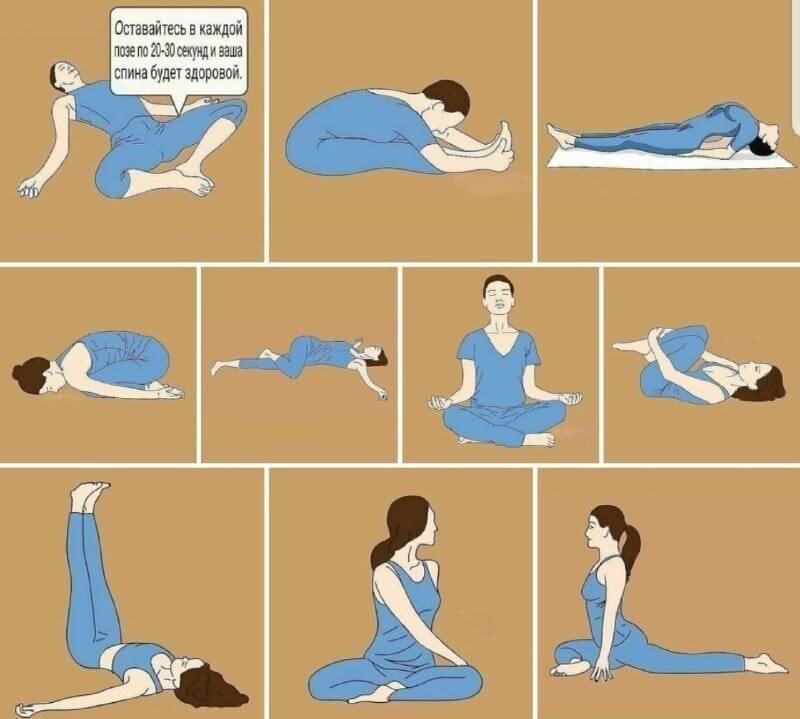
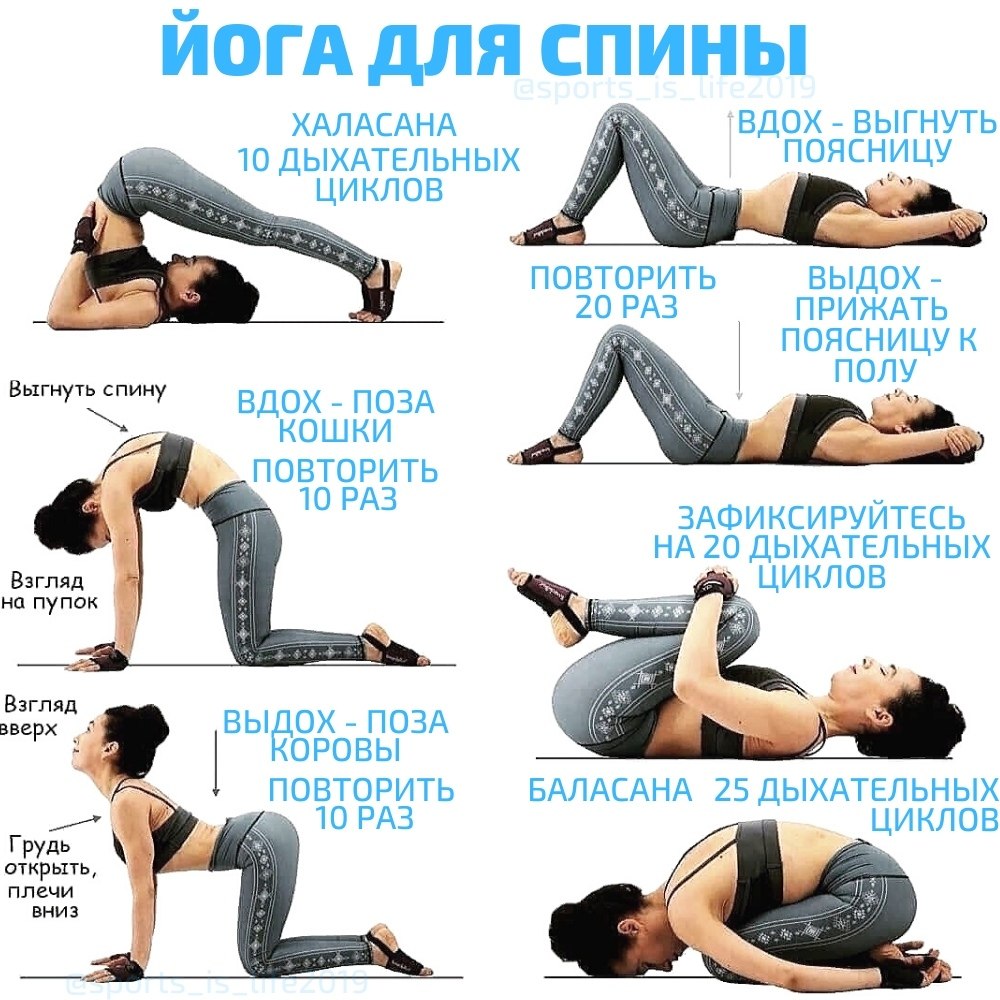
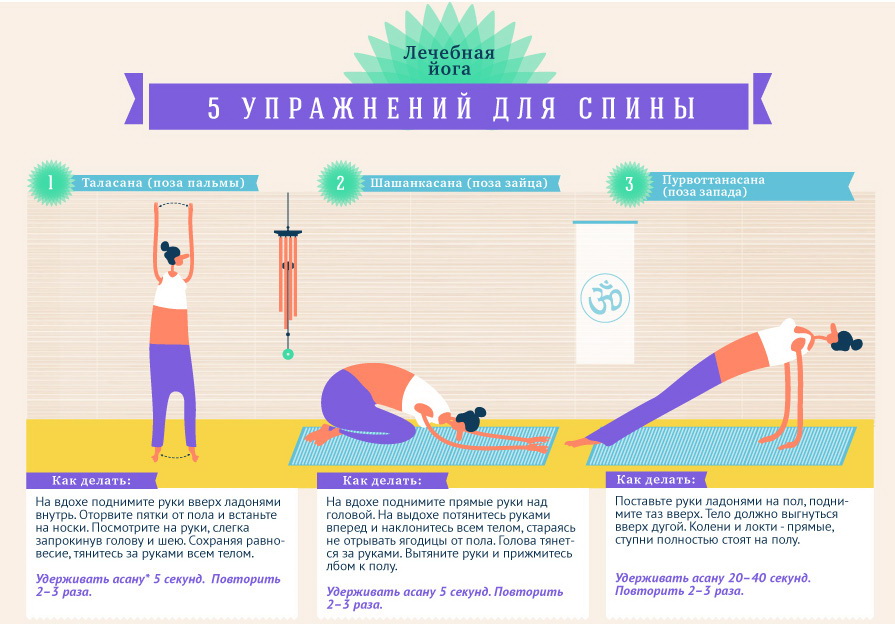
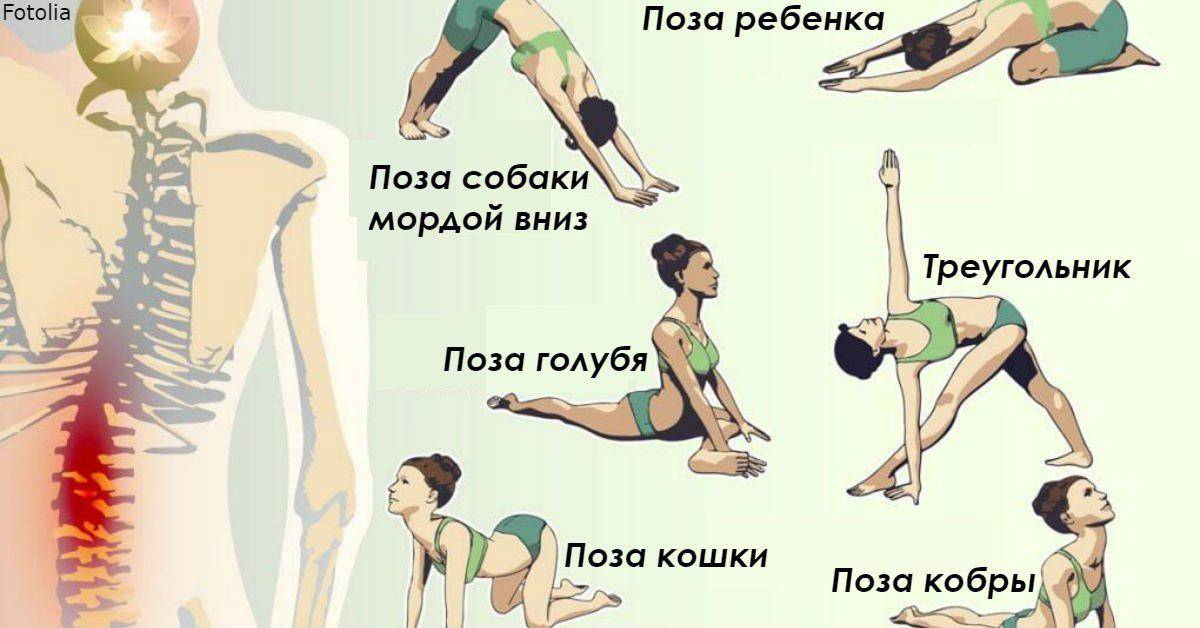
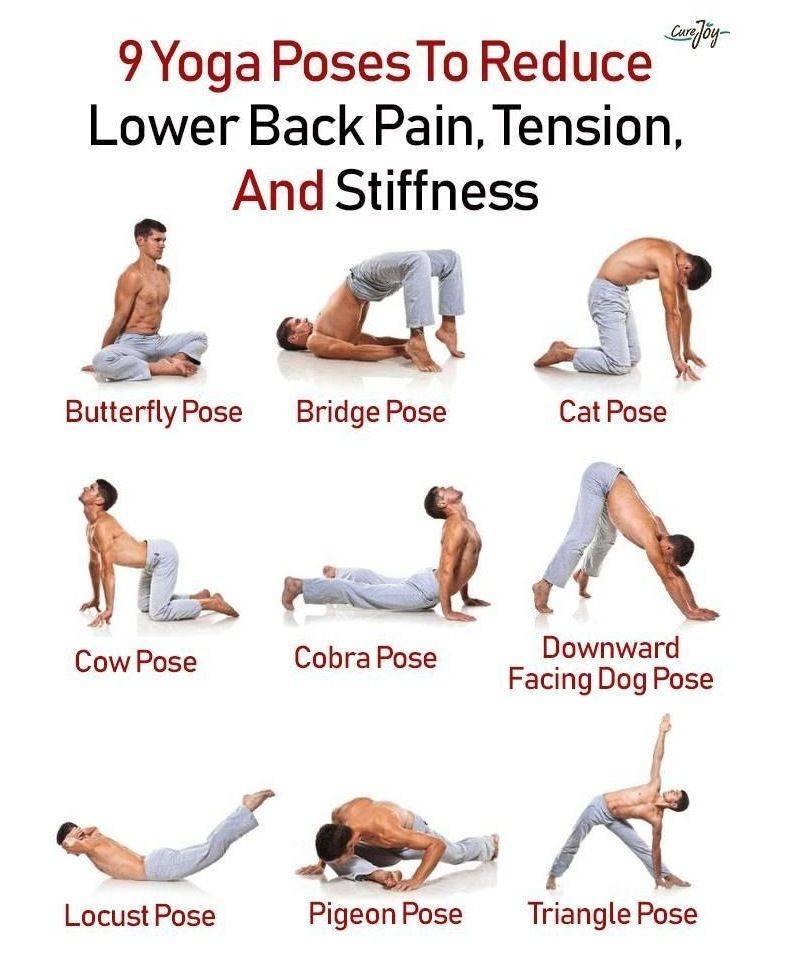
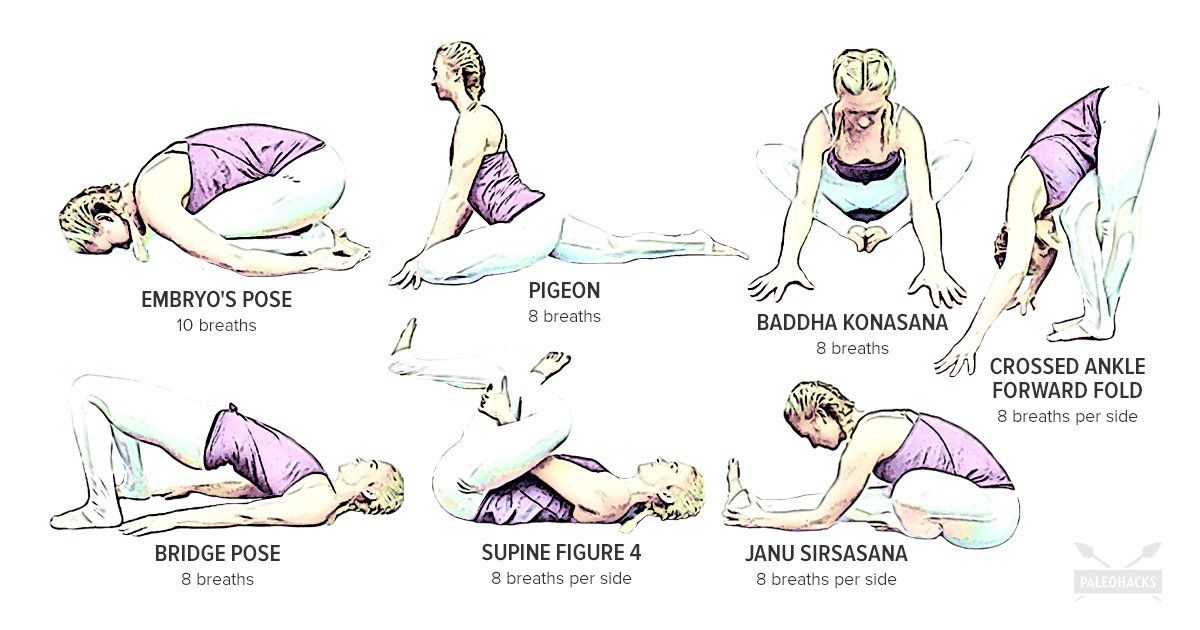
Техника и особенности выполнения
Независимо от того, какой комплекс упражнений назначит врач, необходимо придерживаться следующих правил и рекомендаций:
- Перед тем как перейти к основным упражнениям, разомните все тело. Сделайте наклоны, вращения головой. Подойдет вполне стандартная разминка, как на уроках физкультуры в школе.
- Вначале нагрузки должны быть минимальными. Даже если вам легко, не спешите нагружать себя больше, чтобы не усугубить патологию.
- Упражнения направлены на укрепление мышц груди, живота и спины, а также вытягивание позвоночника. Именно это влияет на заболевание.
- Движения должны быть плавными, не допускаются рывки и резкие повороты.
- Если упражнения провоцируют сильную боль, то терпеть не стоит, иначе вы рискуете только усложнить течение болезни.
- Мышцы спины не должны быть в постоянном напряжении.
- Если какое-то упражнение дается вам слишком тяжело, уберите его из комплекса. Со временем можете попробовать к нему вернуться.
- Нельзя пропускать тренировки. Только при условии регулярности они помогут побороть межреберную невралгию и вернуться к полноценной жизни.
Общие принципы выполнения зарядки во время беременности
Чтобы активность шла на пользу, а не во вред, нужно соблюдать некоторые правила. Самое главное — заниматься следует при хорошем самочувствии и настроении. Можно включить любимую музыку. Количество подходов и темп выполнения упражнений женщина может менять произвольно, чтобы не перенапрягаться
Также важно:
Не делать упражнения на полный желудок. После последнего приема пищи должно пройти минимум два часа. Наиболее полезна утренняя зарядка для беременных спустя пару часов после завтрака.
Следить за дыханием, не задерживать его в процессе выполнения упражнений.
Контролировать пульс. Если частота сокращений сердца превышает 110–120 ударов в минуту, занятия нужно прекратить.
Время тренировки нужно увеличивать постепенно и только при хорошей переносимости нагрузок. Лучше сделать несколько коротких подходов по 10–15 минут, чем одну длительную тренировку.
Любые неприятные ощущения, которые появились в процессе разминки для беременных, являются сигналом для временного прекращения занятия. У беременной может появиться головная боль, приступ головокружения, тошнота, слабость, позывы к рвоте
Еще более пристальное внимание стоит уделять, если возникли боли внизу живота, выделения из половых путей с примесями крови, повысился тонус матки или значительно активизировались движения плода на последних месяцах беременности. О том, что нагрузка чрезмерная или темп выполнения быстрый, свидетельствуют одышка, тахикардия (учащение сердцебиений), повышение АД.
Помещение для занятий должно быть просторным, его нужно регулярно проветривать и проводить влажную уборку.
Так как при занятиях физкультурой во время беременности требуется постоянный контроль состояния женщины и плода, упражнения лучше проводить в специализированном центре, а не дома или фитнес-клубе. Врачи нашей клиники и инструкторы правильно рассчитают физическую нагрузку при беременности, подберут нужные упражнения в соответствии со сроком и состоянием беременности, будут корректировать нагрузки в процессе тренировок.
Лечение в клинике «Энергия здоровья»
Если Вас стали беспокоить боли в спине, добро пожаловать в клинику «Энергия здоровья»! Здесь Вас ждут опытные врачи различных специальностей, а также современное диагностическое оборудование, которое поможет точно определить причину болевых ощущений. При выборе лечения мы руководствуемся принципом комплексного подхода и используем:
- современные медикаментозные схемы, подбирающиеся индивидуально;
- лекарственные блокады для быстрого снятия боли и восстановления подвижности;
- разнообразные курсы физиотерапии для лечения и профилактики заболеваний;
- собственный кабинет ЛФК, где Вам подберут комплекс лечебной гимнастики, обучат правильному выполнению упражнений и помогут организовать ежедневные занятия в домашних условиях;
- массажный кабинет, где доступен общеукрепляющий и лечебный массаж поясничной области и всего тела;
- сеансы иглорефлексотерапии и мануальной терапии.
Вместе мы найдем подход к лечению любых патологий. На протяжении всего курса терапии Вас будут наблюдать профильные специалисты.
Профилактика заболевания
Чтобы избежать повторного возникновения болевых ощущений в области поясницы, мы рекомендуем обязательно соблюдать три главных правила:
Регулярно заниматься физическими упражнениями.
Упражнения должны быть общеукрепляющего характера. Они равномерно воздействуют на все группы мышц, в том числе в области спины и живота. Ими рекомендуется заниматься ежедневно хотя бы по двадцать-тридцать минут. Подойдут утренняя гимнастика, пробежка, плавание в бассейне или прогулка быстрым шагом.
Поддерживать водно-солевой баланс.
В день человеку рекомендуется пить до трех литров жидкости. Для этого подойдёт чистая минеральная вода. Газированные напитки, кофе и чай плохо влияют на почки и не насыщают организм.
Больше воды надо пить в первой половине дня. После 20.00 лучше сократить количество потребляемой воды, потому что это чревато возникновением отеков и болей в почках.
Правильно питаться и посещать врача.
Пересмотрите ежедневный рацион. Следует снизить количество жирной, жареной и копченой пищи или же вовсе исключить ее – лучше добавить полезных блюд и продуктов. Самая полезная та, которая приготовлена на пару или сварена. В ежедневном рационе должно быть как можно больше продуктов, насыщенных необходимыми организму витаминами, микроэлементами и минералами.
Рекомендуется ежегодно проходить врачебные осмотры, включающие в себя полное обследование организма. Женщинам следует регулярно посещать гинеколога, мужчинам — уролога. Здоровье детей должно контролируется на уровне учебных заведений — налаженная диспансеризация поможет вовремя выявить болезнь и как можно раньше приступить к лечению.
Главное условие сохранения здорового позвоночника – это правильный образ жизни!
Профилактика не позволит боли в пояснице снова взять над вами верх
Помимо этих трёх правил есть ещё несколько, которые также рекомендуется соблюдать:
- Следить за своей осанкой.
- Избегать неудобных поз при работе сидя. Колени должны быть выше уровня таза. Садиться надо на низкий стул или же подложить подставку под ноги. Лучше если ставится между поясницей и спинкой кресла (стула) маленькая подушка.
- При офисной работе стоит регулярно двигаться. Раз в час делать перерывы на небольшую пятиминутную зарядку.
- Спать нужно на жёстком ортопедическом матрасе.
- Правильно поднимать тяжести. Это делается за счет сгибания коленных суставов. Нужно присаживаться к предмету, сгибая колени, при этом держа спину прямой.
- При переносе груза стоит распределить нагрузку между обеими руками.
Подушка для спины
Физическая активность при болях в пояснице
Практически во всех клинических рекомендациях физическая активность выделяется как эффективное средство лечения хронической боли в пояснице (10 из 14 рекомендаций, 71%). Но стоит отметить, что среди рекомендаций нет единой общей методики физической подготовки (например, водные тренировки, упражнения на растяжку, школы позвоночника, программа упражнений Маккензи, йога, тай-чи) и режима (индивидуальные или групповые тренировки).
Физическая активность при болях в пояснице
В рекомендациях постепенно приводятся доказательства преимуществ физической активности и в случаях острой боли, но имеющиеся результаты не позволяют сделать окончательные выводы.
Можно ли во время беременности заниматься спортом?
Немало женщин занимается спортом для бодрости духа и хорошей физической формы, и многие из них не хотели бы отказываться от любимых упражнений во время беременности.
Возможно, вам удастся частично сохранить свой спортивный образ жизни, но только при соблюдении следующих правил:
Чаще всего травмы и другие проблемы со здоровьем из-за занятий спортом получают новички. Для беременных допустимо продолжать старые занятия, но осваивать новые виды спорта не стоит. Например, если вы совершаете ежедневные пробежки, вам придется значительно уменьшить физические нагрузки, но полностью отказываться от них необязательно. Если же вы никогда не бегали, беременность — не лучшее время, чтобы начать этим заниматься.
Занятия спортом для беременных наиболее рискованны на ранних сроках, когда даже незначительные перегрузки могут привести к выкидышу и другим нарушениям течения беременности. В первом триместре женщине рекомендуется снизить привычную нагрузку, не заниматься при токсикозе и других недомоганиях, а также внимательно прислушиваться к сигналам собственного тела.
Во время беременности в организме будущей мамы повышается выработка прогестерона и релаксина — гормонов, способствующих увеличению подвижности костей таза. В качестве побочного эффекта эти гормоны расслабляют и другие связки. Женщина может почувствовать необычную гибкость в суставах и захотеть попробовать новые упражнения, например, сесть на шпагат, который у нее никогда раньше не получался. Будьте осторожны: переоценив силы, вы можете легко получить растяжение связок.
Научитесь вовремя останавливаться. Нужно немедленно прекращать тренировку, как только вы начали задыхаться. Помните: если вам не хватает кислорода, значит, его не хватает и малышу! Соблюдая это простое правило, вы сможете естественным образом регулировать нагрузки как на ранних сроках, так и во второй половине беременности, когда растущая матка сильно давит на легкие.
И последнее, но самое важное правило. Окончательное решение о занятиях спортом во время беременности может принять только ваш врач
Если существуют даже минимальные риски для нормального течения беременности, лучше перестраховаться!
Также важно понимать, что некоторые виды спорта для беременных находятся под полным запретом. Если ваш — один из них, занятия придется прекратить
Массаж и беременность
Во время беременности тело женщины меняется, и большую нагрузку на себя берет позвоночник. По поводу массажа необходимо проконсультироваться с акушером-гинекологом, поскольку многое зависит от срока беременности, от того, как она протекает и как себя чувствует будущая мама. Второе правило – массаж должен проводить только специалист, который знает, как работать с беременными. На любых сроках беременности применяются только легкие поглаживания спины и мягкие, нежные, расслабляющие движения. Любое более интенсивное воздействие – только в отсутствие противопоказаний и при наличии разрешения от врача.
Диагностика
Для постановки диагноза при болях в спине нужно записаться на прием к врачу-неврологу, при необходимости – сдать анализы, а также по назначению специалиста пройти аппаратное исследование.
- Анализы крови.
Позволяют определить наличие инфекции, СОЭ (повышенную скорость оседания эритроцитов, которая говорит о воспалении, инфекции). Если выявлен повышенный уровень лейкоцитов, то это тоже признак воспаления, инфекции. Также по крови можно определить железодефицитную анемию, причиной которой может быть онкология.
- Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Позволяет опередить структуру и проходимость сосудов, наличие сужение или расширения, бляшек, тромбов, а также соответствие кровотока нормам. Применяется при диагностике причин головной боли, головокружений, повышенного давления, а также при подозрениях на нарушение мозгового кровообращения, при ранней диагностике прединсультных состояний.
- МРТ (магнитно-резонансная томография). Самый точный и эффективный метод обследования. Позволяет визуализировать опухоли на позвонках, грыжи межпозвонковых дисков, компрессию (и ее степень) спинномозговых нервов и спинного мозга, сужение позвоночного канала, воспалительные изменения, включая посттравматические. МРТ обязательно проводится перед операцией и в послеоперационном периоде.
- КТ (компьютерная томография). Выявляет переломы позвонков и их характер, позволяет найти даже очень мелкие осколки, если они сформировались при травме. На основе полученных данных можно создать 3D-изображение нужного участка. КТ «видит» то, что осталось незамеченным при проведении рентгенографии.
- Рентгенография. Позволяет оценить состояние костных структур. Проводится для диагностики переломов, артрита, спондилолистеза, степени нарушения осанки. Может проводиться с функциональными пробами, то есть когда пациент сгибает и разгибает позвоночник в ходе обследования. Визуализирует воспаления суставов в позвоночнике, помогает по косвенным признакам выявить локализацию компрессии нервных отростков. Степень интенсивности окраски позвонков на снимке позволяет оценить их крепость (при остеопорозе они более «прозрачные», а когда здоровые – ярко-белые).
- Электромиография (ЭМГ). Исследование, направленное на определение состояния нервной ткани. В ходе него оцениваются электроимпульсы, которые производятся нервами, а также реакция мышц на них. Электромиография помогает выявлять сдавление нерва, произошедшее из-за стеноза (сужения) позвоночного канала или межпозвонковой грыжи.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Почему болит спина?
Это может быть связано с заболеваниями внутренних органов, травмой позвоночника (в т. ч. переломом), неврологические боли обычно указывают на остеохондроз, а иногда это симптом патологии ЖКТ, камней в почках и др.
Кроме того, спина в некоторой степени предрасположена к травмированию и боли. Позвоночник осуществляет как минимум 4 функции: опорную, защитную, амортизационную и двигательную. Поэтому если появилась боль, это может быть следствием плохой осанки, сильной единовременной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратиться к врачу, пройти обследование. На основании диагностики станет ясно, как вылечить боль в спине, в зависимости от ее первопричины.
Правила выбора лекарственных средств при боли в спине и пояснице
Препараты от боли в спине должен назначать врач после того, как установит причину болезненности. Специалист подбирает медикаменты с учетом диагноза, тяжести и скорости прогрессирования заболевания, возраста пациента, наличия противопоказаний, сопутствующих патологий, эффективности предыдущего лечения.

Боль в спине – основной симптом большинства заболеваний опорно-двигательного аппарата, травм позвоночника, мышц и связок
Правила выбора препаратов для лечения боли в спине:
- Хронический болевой синдром требует комплексной терапии: обезболивающие средства, нестероидные противовоспалительные препараты (НПВП), хондропротекторы, витамины.
- Если помимо боли, есть воспалительный процесс, то назначают нестероидные противовоспалительные средства (НПВС). Начинают лечение с минимально эффективных доз, которые являются безопасными для пациента. Если состояние не улучшается, то дозировку повышают.
- При сильном, остром болевом синдроме терапию дополняют анестетиками или кортикостероидами. НПВС не принесут нужного эффекта. При защемлении нервных окончаний хорошо помогают новокаиновые или лидокаиновые блокады.
- Боль, вызванную мышечным спазмом, лечат с помощью миорелаксантов. Эти препараты расслабляют мышечные волокна и улучшают кровообращение в пораженной области.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
При выборе медикаментов не стоит сразу выбирать сильнодействующие средства. Выбор делают в пользу наиболее безопасного и эффективного препарата. Только при отсутствии терапевтического результата переходят на более сильные медикаменты.
Лекарства от боли в спине не подходят для самолечения, поскольку длительное применение или передозировка может привести к нарушению функционирования внутренних органов.
Врач индивидуально подбирает форму выпуска препарата. При острых состояниях назначают инъекции внутримышечно или капельницы, поскольку они действуют быстрее. После купирования сильного болевого синдрома предпочтение отдается таблеткам и средствам для местного применения. Мази, гели и пластыри помогают закрепить обезболивающий эффект и сократить дозу системных медикаментов, тем самым снизив вероятность возникновения побочных эффектов.
Лечение
Основная проблема лечения дорсалгии у беременных женщин заключается в отсутствии данных о безопасности для плода многих эффективных лекарственных препаратов и методик, таких как:
- магнитотерапия;
- паравертебральные блокады;
- кортикостероиды;
- нестероидные противовоспалительные средства;
- диуретики;
- миорелаксанты.
Поэтому боли в спине, не связанные с патологией внутренних органов или угрозой прерывания беременности, предпочитают лечить при помощи физических упражнений.
При терапии болевого синдрома, обусловленного заболеваниями позвоночника — остеохондрозом, межпозвонковыми грыжами, сколиозом, высокую эффективность показывают различные методы мануальной терапии и остеопатии:
- краниосакральный массаж;
- мягкотканные техники;
- тракционный метод;
- постизометрическая релаксация;
- миофасциальный релиз.
Они позволяют в короткие сроки значительно снизить выраженность болевых ощущений, вплоть до полного их купирования. Результаты многочисленных рандомизированных исследований говорят, что мануальная терапия при болях в спине оказывается более эффективной, чем применение нестероидных противовоспалительных препаратов, анальгетиков, плацебо⁵.
Эффективное иглоукалывание
Национальное перекрестное исследование, проведенное в Великобритании, показало, что каждый четвертый физиотерапевт при лечении дорсалгии у беременных отдает предпочтение иглоукалыванию. В базе Кокрейновской библиотеки есть данные, что адаптированные к сроку беременности физические упражнения или иглоукалывание способствуют значительному сокращению интенсивности у женщин вечерних поясничных и тазовых болей. При этом физические упражнения все же оказывались менее эффективными, чем иглоукалывание³.
При угрозе самопроизвольного выкидыша или преждевременных родов лечение проводят в условиях родильного дома с учетом конкретной клинической ситуации и причин, спровоцировавших возникновение этого серьезного состояния.
При гестационном пиелонефрите показана госпитализация в нефрологическое или урологическое отделение стационара. Пациентке назначают антибиотики с учетом чувствительности к ним микробной флоры, проводится дезинтоксикационная терапия — внутривенное введение солевых растворов, глюкозы. В комплексную схему лечения обычно включают и фитотерапию — клюквенный морс, настой почечного сбора.
Терапия холецистита и панкреатита может проводиться как в амбулаторных условиях, так и в стационаре. Решение об этом принимает лечащий врач с учетом особенностей течения заболевания и общего состояния пациентки. Могут назначаться лекарственные препараты, которые обладают спазмолитическим, противовоспалительным, обезболивающим действием. Рекомендуется тщательное соблюдение диеты с исключением из рациона жирных, острых, соленых и пряных блюд. Для улучшения пищеварения назначают ферментные средства.
Обезболивающие препараты при болях в спине у женщины
Прием анальгетиков и спазмолитиков помогает на время купировать болевые ощущения, но не устраняет первопричину. Без лечения основная патология прогрессирует, а боли в пояснице усиливаются
Важно знать происхождение поясничных болевых ощущений, поэтому применение лекарственных средств возможно только после обследования
Примечание! Если причина болевого синдрома неизвестна, то принимать анальгетики нельзя!
Обезболивающие препараты от боли в спине выпускаются в форме таблеток, мазей, пластырей и уколов. При болезнях позвоночного столба наиболее эффективно именно инъекционное введение лекарств. При сильном болевом синдроме проводят специальные блокады, уколы делают в спину. В отличие от всех обезболивающих лекарств, их действие продолжительное. Эффект сохраняется от нескольких месяцев до полугода. Такую блокаду можно сделать в клинике «СмартМед».

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
ЛФК при болях в конечностях
При боли в суставах ЛФК обычно включает упражнения, развивающие мышцы, которые обеспечивают полный объем движений в суставе4,6.
Для тренировки мышц верхних конечностей врач может рекомендовать следующее упражнение. Его разрешено выполнять сидя7:
- Сожмите кисть в кулак, согните его на себя, напрягая мышцы предплечья.
- Согните руку в локте и напрягите бицепс плеча.
- Разожмите кулак, разогните пальцы, а затем руку в локте.
- Выпрямите руку. Движения нужно выполнять с максимальным напряжением мышц. Количество повторов от 6 до 207.

Для стоп также полезны сгибания и разгибания пальцев, вращения в голеностопном суставе7.
При артрозе коленного сустава используется особый комплекс, который подбирает специалист4.
Лечебная физкультура не терпит спешки и резких движений4. Все упражнения должны выполняться плавно с максимально возможной амплитудой движений4. Заниматься можно самостоятельно, но при серьезных проблемах с опорно-двигательным аппаратом вначале нужно проконсультироваться с врачом4.6. Он подберет соответствующий комплекс упражнений, а освоить правильную технику их выполнения поможет инструктор ЛФК4.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Методы физиотерапии при остеохондрозе поясничного отдела позвоночника в клинике Восстановительной медицины (САО, Москва)
Наиболее часто в клинике Восстановительной медицины (САО, Москва) при остеохондрозе позвоночника поясничного отдела назначаются следующие физиопроцедуры:
·магнитотерапия;
·озокеритолечение;
·миостимуляция;
·инфракрасная сауна.
Методы физиотерапии в нашей клинике Восстмед назначаются индивидуально с учетом стадии остеохондроза поясничного отдела позвоночника и особенностей ее протекания у конкретного пациента
При этом также принимаются во внимание такие факторы как возраст, пол, наличие сопутствующих заболеваний и индивидуальные предпочтения пациента
По показаниям методы физиотерапии могут быть дополнены другими эффективными методами лечения остеохондроза, такими как:
·остеопатия;
·мануальная терапия;
·;
·иглорефлексотерапия (ирт);
·лечебная физкультура (лфк);
·лечебный массаж;
·искусственная коррекция движений;
·изготовление индивидуальных ортопедических стелек на заказ.
Причины боли в пояснице – что нужно знать
Статистические исследования сообщают нам о частоте причинных факторов болезненности в пояснице следующее:
- 91% обращений – это проблемы с позвоночным столбом и мышечным каркасом спины.
- 5% жалоб приходится на болезни мочевыделительной системы.
- 4% – патологии других органов (репродуктивной системы, желудочно-кишечного тракта).
Виды болей в пояснице
Зачастую проблемы со спиной возникают неожиданно – как гром среди ясного неба. Такую острую болезненность в пояснице называют «люмбаго», а раньше можно было услышать термин «прострел». Само название говорит о резком, стреляющем характере ощущений. Во время приступа люмбаго любое движение только усиливает мучение, и пациент невольно оказывается в скованном положении, замирает в одной позе. Люмбаго длится на протяжении нескольких минут, а затем стихает.
Если боль носит продолжительный, ноющий характер, то речь идёт о люмбалгии. Это малоинтенсивные, но постоянные болезненные ощущения в поясничной области, которые усиливаются во время физической нагрузки или при переохлаждении.
А бывает такое состояние, когда самой боли в спине нет, но человек чувствует скованность, дискомфорт. В таком случае также требуется дополнительная диагностика у специалистов. В зависимости от того, как проявляются боли в пояснице, различаются и подходы к их лечению.
Боль в пояснице как симптом болезней?
Сама по себе боль в спине может сигнализировать о весьма разных патологических состояниях, и зачастую разобраться в истинной причине бывает не так-то просто.
Например, есть такое понятие как перемещённые боли. Оно обозначает такую ситуацию, когда болит спина справа, слева или снизу поясницы – и человек думает, что причина его мучений заключена в позвоночнике. Однако после исследований оказывается, что всему виной один из внутренних органов (почки, кишечник или органы репродуктивной системы). Человеческий организм весьма непрост и запутан. Остановимся на некоторых возможных первопричинах дискомфорта в поясничной области спины.
Какой нужен массаж при боли в пояснице?
Существуют разные техники массажа. Какую использовать, решает специалист в зависимости от того, с чем обратился пациент. Основные цели и задачи, которые выполняет массаж:
- устранение застоя в спине и пояснице, разогрев и расслабление мышц;
- уменьшение или снижение неприятных или болевых ощущений;
- благоприятное воздействие на нервную систему;
- работа с кровеносной и лимфатической системами;
- укрепление иммунитета.
Массажист подбирает технику массажа при болях в спине и пояснице каждому пациенту индивидуально, и решает не только как его делать, но и с какой интенсивностью и продолжительностью.
Точечный
Точечный массаж помогает уменьшить боль в пояснице, расслабить мышцы в обрабатываемом отделе и при этом улучшить подвижность позвоночника. Принцип точечного массажа заключается в воздействии на болевые точки и участки спины, где возникает дискомфорт.
Баночный
Выполняется с помощью специальных латексных банок, которые создают легкий вакуумный эффект на больных участках. Цель массажа – снижение отека, улучшение кровообращения, расслабление мышц.
Классический
Классический массаж воздействует не на конкретный участок, а охватывает всю спину. Это комплекс действий, который включает поглаживание спины и разминку, разогрев мышц, разгон кровотока и т.д.
Боли в пояснице при поясничном остеохондрозе
Боли в пояснице при остеохондрозе могут усиливаться при кашле и чихании, при любых движениях, особенно при наклонах туловища вперед. Наряду с болью в пояснице, поясничный остеохондроз может проявляться нарушением чувствительности отдельных участков кожи или мышц нижней половины туловища и ног, ослаблением или исчезновением сухожильных рефлексов ног.
- Как правило, при остеохондрозе наблюдается искривление поясничного отдела позвоночника. В зависимости от плоскости, в которой происходит искривление, различают сколиозы (искривление вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание поясничного отдела или даже выгнутость его назад). В том случае, если при остеохондрозе происходит защемление спинного мозга, наблюдается нарушение мочеиспускания или дефекации, а так же нарушение чувствительности мочевого пузыря или половых органов.
- Однако, наиболее часто поясничный остеохондроз проявляется радикулярными болями — т.е. развивающимися в результате защемления нервных корешков, отходящих от спинного мозга на том или ином уровне. Так, один из широко известных поясничных синдромов — люмбаго. Возникает он в момент физического напряжения или в неловком положении тела, а иногда и без видимой причины. Внезапно в течение нескольких минут или часов появляется резкая простреливающая боль («прострел»), часто она жгучая и распирающая («как будто кол воткнули в поясницу»).
Больной застывает в неудобном положении, не может разогнуться, если приступ возник в момент поднятия тяжести. Попытки спуститься с кровати, кашлянуть или согнуть ногу сопровождаются резким усилением боли в пояснице и крестце. Если больного попросить встать на ноги, то выявляется резкая обездвиженность всей поясничной области за счет напряжения мышц.
Боль выше поясницы
Если болит спина справа выше поясницы — так может иррадиировать печеночная боль, при каких-либо патологических изменениях в печени — гепатите, печеночной недостаточности, приеме токсичных лекарственных средств. Боль при этом чаще всего локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, очень возможно, что причина кроется в острых заболеваниях почек. Многие хронические заболевания почек, такие как поликистоз, злокачественные новообразования почек, хронический пиелонефрит сопровождаются малыми симптомами, поскольку почечная капсула растягивается постепенно.
Виды болей
Первое, о чем спрашивает врач – это характер ощущений. В зависимости от вызвавшей ее причины, боль в пояснице может быть:
- острая: обычно возникает резко, отличается высокой интенсивностью; длительность ощущений составляет не более 1,5 месяцев;
- подострая: продолжается 6-12 недель;
- хроническая: ощущения любой интенсивности, длящиеся 12 недель и более;
- преходящая (переменная): появляется периодически;
- ноющая;
- тупая;
- сильная, средней интенсивности, слабая.
Это деление условно. В зависимости от ситуации и обстоятельств, характер и продолжительность ощущений могут меняться
Важно описать их врачу как можно полнее
Общие сведения
Поясница – это область, испытывающая значительную нагрузку из-за нахождения в вертикальном положении. Позвоночный столб представлен пятью крупными позвонками, которые дополнительно укрепляются мышечным каркасом. 9 из 10 случаев боли в этой области провоцируются именно патологией опорно-двигательного аппарата: остеохондрозом, спазмом мышц, грыжей межпозвоночного диска, защемлением нервного корешка.
Остальные 10% случаев связаны с заболеваниями внутренних органов, расположенных в проекции поясницы: почек, мочеполовой системы, кишечника, печени. Даже врач при осмотре не всегда может точно определить причину болей, вот почему это состояние требует тщательной лабораторной и инструментальной диагностики.
Заключение
Резюмируя все вышесказанное, подведем итоги:
Шейный остеохондроз – неприятное заболевание, серьезно ухудшающее качество жизни
Лечение его должно быть комплексным, и важной его составляющей является физическая активность
Йога помогает больным остеохондрозом укрепить мышцы, способствует правильному положению позвоночника, устраняет неприятные симптомы
Нужно учитывать все противопоказания и меры предосторожности. При выполнении асан необходимо правильно дышать
Обратите внимание на такие статьи:
- Названия и фармакология уколов от остеохондроза грудного отдела
- Как и зачем делать массаж шеи при остеохондрозе рассказывается на странице https://spinatitana.com/pozvonochnik/shejnyj-otdel/osteokhondroz-shejnogo-otdela/massazh-pri-osteokhondroze-shejnogo-otdela-pozvonochnika.html
- О зарядке от остеохондроза шеи по методике Бубновского в следующей статье
Автор статьи: Тиминко Алена Викторовна
Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.
Комментарии для сайта Cackle